Журнал «Медицина неотложных состояний» 5 (36) 2011
Вернуться к номеру
Роль регистра для оценки догоспитальной помощи больным с инсультом
Авторы: Яворская В.А.1, Марченко В.Г. 1, Хвисюк В.В.2, Гребенюк А.В.1, Першина Ю.В.1, Войнилович Л.В.2, Ибрагимова Е.Л.2, Михаэлян Т.Х.1 1Харьковская медицинская академия последипломного образования 2КУОЗ «Харьковская городская клиническая больница № 7»
Рубрики: Семейная медицина/Терапия, Медицина неотложных состояний
Версия для печати
Изучены и оценены структура организации помощи больным с инсультом и ее влияние на исход заболевания, проанализированы индикаторы качества организации помощи (основные источники госпитализации, время от появления симптомов заболевания до вызова бригады скорой медицинской помощи (СМП), время от вызова машины СМП до госпитализации); качество оказания помощи больным на догоспитальном этапе (лечебные мероприятия, проведенные бригадой СМП); индикаторы качества ведения больного (количество поступивших в стационар в пределах терапевтического окна, степень угнетения сознания на момент поступления); индикаторы исходов инсульта (анализ летальности). На большом статистическом материале показано, что фактор времени, уровень сознания, мероприятия на догоспитальном этапе, комплексное влияние факторов риска являются определяющими в исходе заболевания.
Инсульт, госпитальный регистр инсульта, терапевтическое окно, индикаторы качества медицинской помощи.
В структуре сосудистых заболеваний головного мозга (СЗГМ) ведущее место занимают острые нарушения мозгового кровообращения (ОНМК) — мозговые инсульты (МИ), которые являются наиболее частой причиной инвалидности и смертности среди населения [1, 2].
В Украине в 2008 г. (сравнительно с 2007 г.) заболеваемость инсультом возросла на 11,3 случая на 100 тыс. населения и составляла 269,9 случая на 100 тыс. населения. При этом 35,5 % больных инсультом в 2008 г. — лица трудоспособного возраста. Смертность от мозгового инсульта в 2008 г. составила 91,8 случая на 100 тыс. населения [3]. Поэтому одной из важнейших задач на сегодняшний момент является анализ эффективности лечебно-профилактических мероприятий и оптимизация менеджмента (организации, лечения) больных при остром инсульте [4].
Согласно рекомендациям Всемирной организации здравоохранения (ВОЗ), научной основой для проведения лечения, медико-социальной реабилитации и профилактики инсультов должен являться метод регистра [5], который обеспечивает текущую регистрацию всех случаев ОНМК и объединяет результаты в единую компьютерную базу данных [6]. Это позволяет получить достоверную информацию об эпидемиологии инсульта, оценить ситуацию и эффективность работы по профилактике и лечению ОНМК в исследуемых регионах. Успехи многих стран в области уменьшения медико-социальных последствий инсульта были достигнуты во многом благодаря получению развернутых достоверных эпидемиологических данных при составлении региональных популяционных регистров МИ [7].
За рубежом исследования по эпидемиологии СЗГМ ведутся уже более 25 лет [8–15]. Созданию регистров в последние годы уделяют внимание в России [6, 18] и Беларуси [20, 21]. Появились работы по эпидемиологии СЗГМ и в Украине [22–25].
Согласно проекту ВОЗ МОNICA [26–28], с учетом потребностей стран с низким и средним уровнем дохода были выделены средства на создание практического руководства и методов сбора стандартизированных данных для разработки ступенчатого подхода к созданию регистров инсульта (STEPS Stroke).
Подход STEPS Stroke позволяет исследователям собирать информацию о заболевании путем выявления трех основных категорий пациентов, которые вместе составляют группу лиц с инсультом в популяции:
— 1-я ступень — случаи, регистрируемые в больнице;
— 2-я ступень — случаи фатального инсульта, развившиеся до госпитализации;
— 3-я ступень — случаи нефатального инсульта, при которых лечение вне больницы полностью осуществляется силами участковой медицинской службы.
Система надзора за инсультами начинается с пациентов, поступивших в больницу, поскольку данную группу больных выявить легче всего (1-я ступень — внедрение «Госпитального регистра инсульта»).
Целью этого этапа являются:
— учет и мониторирование методов и средств оказания медицинской помощи;
— учет основных индикаторов качества лечебного процесса для оценки своевременности, полноты и адекватности оказываемой помощи в каждом специализированном отделении;
— стандартизация подходов к ведению больных инсультом в зависимости от типа, тяжести и локализации сосудистого поражения головного мозга, сопутствующих заболеваний и осложнений;
— возможность постепенного перехода к системе аккредитации лечебного учреждения по данному роду деятельности (оказание помощи больным с ОНМК) [29, 30].
Изучение МИ, проводимое в больнице, ограничено тем, что результаты можно использовать только для описания больных, которые поступают в определенное медицинское учреждение в данный момент. Однако сбор медицинской документации по МИ в лечебном учреждении является важным начальным этапом для последующей деятельности по надзору за цереброваскулярной патологией (ЦВП). Это позволяет осуществлять более сложные программы среди местного населения [28].
Анализ данных регистра дает возможность изучить ключевые индикаторы качества оказания медицинской помощи, которые различаются по структуре системы помощи, процессу ведения больного и исходу инсульта [31].
Цель работы— оценка эффективности оказания помощи больным МИ на догоспитальном этапе путем изучения и анализа типичной практики ведения больных, поступивших в 2004 и 2008 годах в городскую клиническую больницу (ГКБ) № 7, которая является Городским центром острой цереброваскулярной патологии (ГЦОЦВП).
Материалы и методы исследования
Изучены показатели больных с МИ, находившихся на обследовании и лечении в ГКБ № 7 в 2004 и 2008 годах. Инструментом изучения явился госпитальный регистр, разработанный нами в соответствии с задачами настоящего исследования.
Регистр учитывал случаи всех пациентов, поступивших в больницу (1-я ступень). Они наблюдались до момента выписки из больницы или до наступления смертельного исхода. Данные вносились в специальный бланк формы регистра.
При анализе данных регистра учитывались ключевые индикаторы качества оказания медицинской помощи.
1. Индикаторы качества организации помощи: основные источники госпитализации, время от появления симптомов заболевания до вызова бригады скорой медицинской помощи (СМП), время от вызова машины СМП до госпитализации.
2. Индикаторы качества ведения больного: количество поступивших в стационар в пределах терапевтического окна, тяжесть состояния больного (степень угнетения сознания на момент поступления).
3. Качество оказания помощи больным на догоспитальном этапе: лечебные мероприятия бригады СМП.
4. Индикаторы исходов инсульта: анализ летальности.
Полученная база данных всех пациентов с ОНМК, включенных в исследование, обработана с помощью специально созданной компьютерной программы (Excel, Access). Каждому пациенту присваивался специальный номер.
Результаты исследования и их обсуждение
В регистр 2004 г. вошло 2027 случаев острых инсультов, из них ишемических инсультов (ИИ) — 1596, геморрагических (ГИ) — 431, а в 2008 г. — 2871 случай (ишемических — 2420, геморрагических — 451).
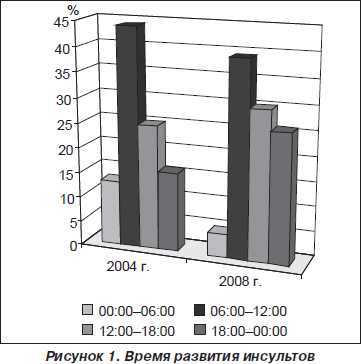
Наиболее частым временем развития инсультов были утренние часы с 6 до 12 в 2004 г. — в 44 % случаев и в 2008 г. — 39,3 % случаев. В 2004 г. инсульты развивались с 0 до 6 часов в 13 % случаев, с 12 до 18 часов — в 25 % , с 18 до 24 часов — в 16 % случаев. В 2008 г. с 0 до 6 часов инсульты развивались в 4,7 % случаев, с 12 до 18 — в 30 %, с 18 до 24 часов — в 26 % случаев (рис. 1).
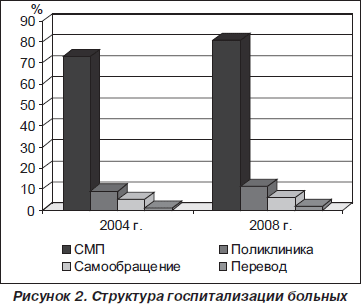
Источником госпитализации в большинстве случаев (73 % в 2004 г. и 80,7 % в 2008 г.) были бригады СМП. Значительно меньше госпитализировано по направлению поликлиник (9 % в 2004 г. и 11,3 % в 2008 г.), по самообращению (5 % в 2004 г. и 6 % в 2008 г.) и по переводу из других стационаров (1 % в 2004 г. и 1,9 % в 2008 г.) (рис. 2).
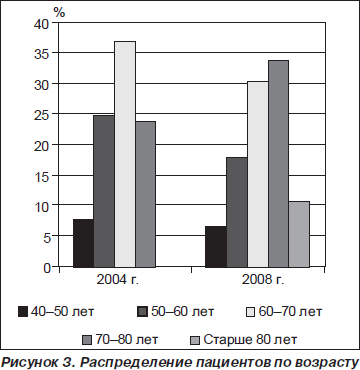
Из данных анализа распределения ОНМК по возрасту видно, что в 2004 г. инсульты чаще развивались в возрастной группе 60–70 лет — 37 % случаев, одинаково часто в группах 50–60 и 70–80 лет — в 25 и 24 % случаев соответственно, в 7,8 % случаев встречался у пациентов 40–50 лет (рис. 3). Негативным является тот факт, что среди всех развившихся инсультов более 1/3 (32,8 %) было зарегистрировано у работоспособного контингента лиц (40–60 лет). В 2008 г. отмечается тенденция к уменьшению количества инсультов у лиц трудоспособного возраста до 25,6 % (рис. 3).
При гендерном анализе выявлено преобладание пациентов женского пола (62 %) в 2004 г. и одинаковая встречаемость инсульта среди женщин (51,2 %) и среди мужчин (48,8 %) в 2008 г.
По социальному составу в 2004 г. пациенты распределились следующим образом: 65 % составили пенсионеры, 11 % — рабочие, 9 % — служащие, 14 % — безработные, 1 % — домохозяйки. В 2008 г. 76 % больных были пенсионеры, 14 % — рабочие, 2 % — служащие, 8 % — безработные.
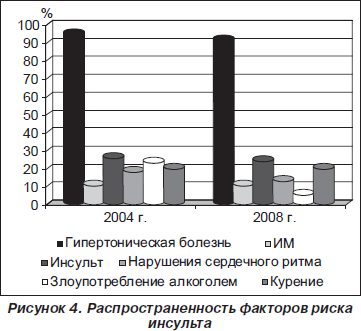
Анализ факторов риска (ФР) показал, что артериальная гипертензия (АГ) остается самым распространенным ФР у больных инсультом, так как отмечается у 95 % пациентов в 2004 г. и у 91 % в 2008 г. Среди других ФР следует отметить перенесенные инсульты в анамнезе (у 26 % пациентов в 2004 г. и у 24 % в 2008 г.). Нарушения сердечного ритма регистрировались в 18 и 13,5 % случаев, а злоупотребление алкоголем — в 23 и 5,7 % соответственно. Одинаково часто как в 2004 г., так и в 2008 г. в анамнезе отмечался инфаркт миокарда (у 11 % больных) и курение (у 20 %) (рис. 4).
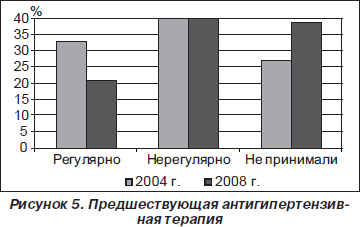
Из анамнеза стало известно, что антигипертензивные препараты (АГП) не принимали 27 % больных в 2004 г. и 39 % в 2008 г. Равное количество пациентов (по 40 % в 2004 и 2008 гг.) принимали их эпизодически, а регулярно контролировали АД и получали АГП лишь 33 и 21 % больных соответственно (рис. 5).
По локализации ишемический инсульт в 2004 г. чаще развивался в вертебробазилярном бассейне (51 % случаев), реже встречался в каротидных бассейнах (28 % — в левом и 20 % — в правом). В 1 % случаев выявлены двусторонние очаги. В 2008 г. зарегистрировано 36 % случаев инфаркта в вертебробазилярном бассейне, в каротидных бассейнах: 33,8 % — слева и 30,2 % — справа.
Внутримозговые кровоизлияния (ВМК) в 2004 г. чаще были полушарные: слева — 49 % случаев, справа — 39 %, реже в стволе — 10 % и в мозжечке — 2 % случаев. В 2008 г. ВМК в левом полушарии зарегистрированы в 47 % случаев, в правом полушарии — 42 %, в стволе — 9,4 %, в мозжечке — 1,7 % случаев.
Исход ИИ во многом зависит от времени с момента развития первых симптомов до госпитализации в специализированный стационар. С учетом этого проведен анализ сроков госпитализации больных с МИ и дана оценка проводимой терапии бригадами СМП.
Сроки доставки в стационар пациентов с момента развития первых симптомов инсульта в 2004 г. были такими: до 3 часов — 28 %, от 3 до 6 часов — 18 %, от 6 до 24 часов — 20 %, больше 24 часов — 33 %. В 2008 г. госпитализировано до 3 часов 45 %, в период от 3 до 6 часов — 13 %, от 6 до 24 часов — 15 %, больше 24 часов — 27 % (рис. 6).
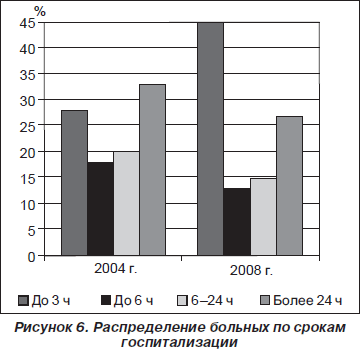
Таким образом, в первые 3 часа было доставлено самое большое количество пациентов, а с 2004 г. по 2008 г. число госпитализированных больных в этот период увеличилось в 1,5 раза.
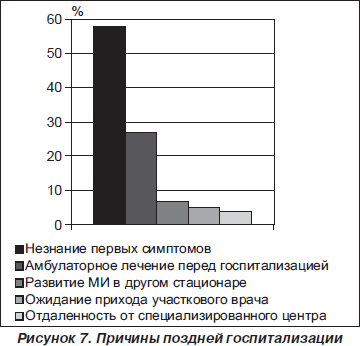
Анализ основных причин поздней госпитализации (больше 24 часов) пациентов выявил следующее: несвоевременное обращение к врачу в связи с незнанием первых симптомов инсульта (58 %), лечение на дому перед госпитализацией (27 %), развитие инсульта в другом стационаре (6 %), ожидание прихода участкового врача (5 %), отдаленность от специализированного центра (3 %) (рис. 7).
Для пациентов, госпитализированных машиной скорой помощи (МСП) в течение суток, среднее время от начала инсульта до обращения за помощью составило в 2004 г. 3 часа 32 мин, а в 2008 г. — 3 часа 43 минуты.
Среднее время от вызова машины СМП до госпитализации составило в 2004 г. 1 час 20 минут, в 2008 — 1 час 06 минут.
Однако независимо от сроков госпитализации большое влияние на выживаемость и исход инсультов оказала степень угнетения сознания в момент поступления. Большинство доставленных пациентов были в тяжелом или крайне тяжелом состоянии.
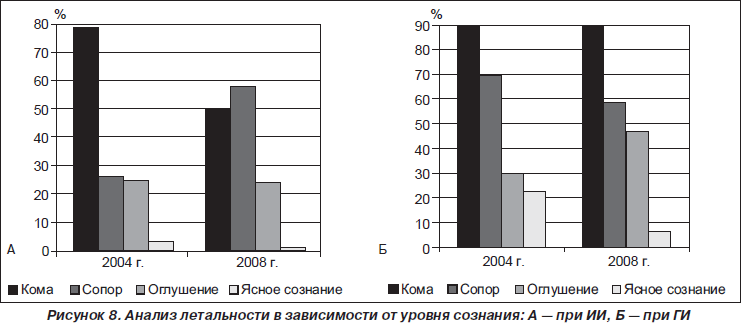
При анализе умерших больных в зависимости от уровня сознания при поступлении в стационар выявлено, что в 2004 г. среди больных с ИИ, госпитализированных в коме, летальность составила 79 %, в состоянии сопора — 26 %, в оглушении — 25 %, в ясном сознании — 3 %. В 2008 г. эти показатели составили соответственно 50, 58, 24, 1,1 % (рис. 8А). В 2004 г. среди больных с ГИ, госпитализированных в коме, летальность была 90 %, в сопоре — 70 %, в оглушении — 30 %, в ясном сознании — 23 %, в 2008 г. эти показатели составили соответственно 90, 59, 47 и 7 % (рис. 8Б). Уровень сознания у больных оценивался по Шкале комы Глазго.
Исходы инсультов значительно зависят от тяжести состояния пациентов на момент поступления в стационар. Проведен анализ уровня сознания в зависимости от сроков госпитализации.
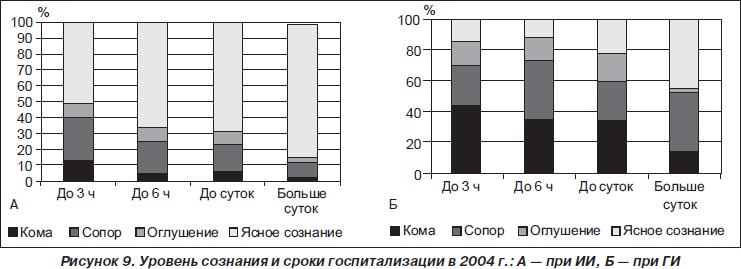
Как видно из данных рис. 9, в 2004 г. 50 % больных с ИИ и 85 % с ГИ, доставленных в стационар в первые 3 часа, имели нарушение сознания.
Известно, что для оказания помощи больным с инсультом перспективными являются первые 6 часов (окно терапевтических возможностей), а первые 3 часа — очень перспективными (!) для внедрения новых технологий. При поступлении пациентов в сопоре и коме сроки госпитализации существенного влияния на положительный исход не имели.
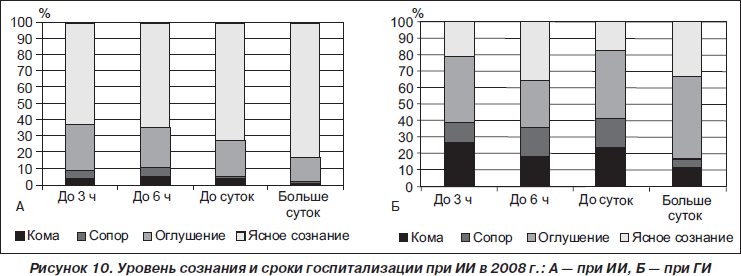
В 2008 г. намечены некоторые улучшения за счет снижения количества больных с нарушенным сознанием на момент госпитализации. Эти показатели составили 37 и 79 % соответственно для пациентов с ИИ и ГИ (рис. 10).
Однако позитивные тенденции при ИИ (увеличение частоты госпитализации в период терапевтического окна, уменьшение тяжести нарушений сознания) не оказали существенного влияния на летальность ни в 2004, ни в 2008 г.; она составила 12 %. Для ГИ летальность была 56 и 46 % соответственно. Уменьшение летальности при ГИ можно связать с активной работой нейрохирургической службы стационара.
На негативные исходы инсультов существенное влияние оказала неадекватная коррекция АГ на догоспитальном этапе. Одним из мероприятий догоспитальной помощи является проведение таких экстренных мероприятий, которые позволяют предотвратить нарастающее ухудшение системной и церебральной гемодинамики, а также метаболических нарушений. С первых минут/часов необходимо начинать недифференцированную терапию, включающую поддержание стабильности системной гемодинамики, оптимального уровня АД. Нами оценивалась обоснованность назначения антигипертензивной терапии, проводимой бригадами СМП. АГП в 2004 г. врачи бригады СМП назначили в 29 % случаев, а в 2008 г. в два раза чаще (59 %). Причем в подавляющем большинстве случаев (93 %) цифры АД не превышали 220/120 мм рт.ст. Для снижения АД в 2004 г. был использован дибазол (35 %), папаверин (11 %), их сочетание (52 %), клофелин (18 %), фенигидин (1 %). Кроме того, на догоспитальном этапе 52 % больных получили эуфиллин, 8 % — фуросемид, 2 % — дексаметазон. Медицинские мероприятия по снижению АД в 2008 г. были те же, кроме применения магния сульфата (82 %) (рис. 11).
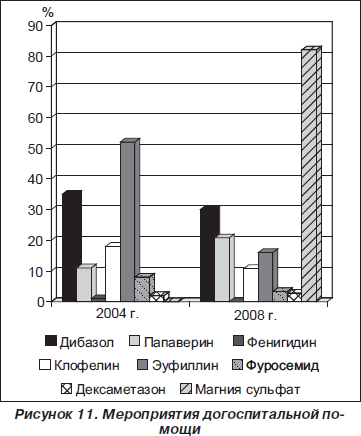
Назначение этих препаратов в острейшем периоде инсульта необоснованно и даже противопоказано. Почти у половины (47 и 49,3 % соответственно в 2004 и 2008 гг.) госпитализированных больных проведение антигипертензивной терапии было нецелесообразным. Повышение АД в острейшей фазе инсульта носит защитный характер. К позитивной тенденции можно отнести применение магния сульфата в 2008 г.
Таким образом, уровень оказания помощи за 4 года не изменился, лечение проводилось неправильно, так как назначались препараты, которые в острейшем периоде инсульта увеличивают зону ишемии, а следовательно, ухудшают исход заболевания.
Заключение
Госпитальный регистр позволяет судить об организации помощи больным с инсультом, о влиянии организации на исход заболевания. Количество инсультов выросло за 4 года (на 844 случая). Сравнительный анализ данных госпитальных регистров (2004 и 2008 гг.) выявил высокую частоту развития инсульта у лиц трудоспособного возраста, при небольшой тенденции к уменьшению в 2008 г. Основным фактором риска остается АГ. Большая часть пациентов до развития инсульта не получает адекватной антигипертензивной терапии: лечатся эпизодически или не принимают препараты совсем. У четверти больных инсульт развивается повторно. Анализ сроков госпитализации показал, что увеличение числа (в 1,5 раза) госпитализируемых больных в первые 3 часа исходы не улучшило. Сохраняется большое количество пациентов, госпитализируемых в сроки больше 24 часов. Основными причинами поздней госпитализации была неосведомленность населения о симптомах инсульта и лечение на дому перед госпитализацией. Большое влияние на выживаемость оказывает степень угнетения сознания в момент поступления, как при ИИ, так и при ГИ.
Мероприятия, оказываемые бригадами СМП, не отвечают современным стандартам. Отсутствие адекватной терапии на догоспитальном этапе достоверно повышает смертность или степень постинсультной инвалидизации. Уменьшить негативное влияние возможно благодаря введению регламентации действий врачей по предоставлению неотложной помощи в острейшем периоде инсульта.
Полученные данные говорят об отсутствии популяционного подхода к профилактике сердечно-сосудистых событий: не выявляются лица с высокими факторами риска, не проводятся мероприятия по их снижению. Сложившуюся ситуацию можно изменить путем создания популяционного регистра для выявления групп высокого риска сосудистых событий, осуществления стратегии массовой профилактики среди населения, но при обязательной поддержке организаций по охране здоровья на основе законодательной и нормативной базы.
Обучение населения распознаванию первых симптомов, изменение отношения к инсульту как к неотложному состоянию могут уменьшить время от возникновения первых симптомов мозговой катастрофы до контакта со скорой помощью.
Метод регистра МИ открывает возможности для осуществления систематической деятельности, направленной на улучшение лечения, профилактики и реабилитации при инсульте и может быть использован в условиях существующей системы оказания медицинской помощи в Украине.
1. Волошин П.В., Міщенко Т.С., Лекомцева Е.В. Аналіз поширеності та захворюваності на нервові хвороби вУкраїні // Міжнародний неврологічний журнал. — 2006. — № 3(7). — С. 9-13.
2. Виничук С.М. Новые возможности патогенетической коррекции ишемических повреждений ткани головного мозга: взгляд на проблему // Український медичний часопис. — 2009. — 2 (70), III/IV. — С. 5-9.
3. Центр медичної статистики МОЗ України та ДУ «Інститут неврології, психіатрії та наркології АМН України», 2009
4. Зозуля І.С., Мошенська О.П., Камінський А.О. Догоспітальний етап ішемічного інсульту: «час — це мозок» // Український медичний часопис. — 2010. — № 5 (79), IX/X. — С. 89-93.
5. Хельсингборгская декларация о европейских стратегиях в отношении инсульта, 2006 г. / Под ред. T. Kjellstrцm, B. Norrving, A. Shatchkute. — С. 20-29.
6. Гусев Е.И., Скворцова Е.И., Стаховская Л.В. Эпидемиология инсульта в России // Журнал неврологии и психиатрии им. С.С. Корсакова. Приложение к журналу «Инсульт». — 2003. — Вып. 8. — С. 4-9.
7. Передерий В.Г., Швец Н.И., Безюк Н.Н. Первичная профилактика ишемического инсульта. Современные подходы к профилактике первого инсульта // Український медичний часопис. — 2001. — № 2 (22). — С. 5-15.
8. Bogousslavsky J., VanMell G., Regli F. The Lausanne Stroke Registry: Analysis of 1000 consecutive patients with first stroke // Stroke. — 1988. — Vol. 19. — P. 1083-1092.
9. Bamford J., Sandercock P., Dennis M. A prospective study of acute cerebrovascular disease in the community. The Oxford Community Stroke Project 1981–1986 // Journal of Neurology? Neurosurgery and Psychiatry. — 1988. — Vol. 51. — P. 23-24.
10. Bonita R. Epidemiology of stroke // Lancet. — 1992. — Vol. 339. — P. 342-344.
11. Eisenblatter D., Heinmann L., Ckassen E. Community based stroke trends from the 1970s through the 1980s in East Germany // Stroke. — 1995. — Vol. 26. — P. 919-923.
12. Hansen B.S., Marquardsen J. Incident of stroke in Frederiksberg, Denmark // Stroke. — 1977. — Vol. 8. — P. 663-665.
13. Hantasaari F., Asplund K., Stegmayr B., Lundberg V., Wester P.O. Trends in cardiovascular risk factors in Northern Sweden MONICA study // Cardiovascular risk factors. — 1993. — Vol. 3. — P. 215-221.
14. Sacco R.L. Current epidemiology of stroke. Current review of cerebrovascular disease // Current Medicine. — 1993. — P. 3-14.
15. Wang X.D. Study in cerebrovascular disease of the elder in China // Advances in Experimental Medicine and Biology. — 1995. — Vol. 363. — P. 155-163.
16. Dalai P., Bhattacharjee M., Vairale J., Bhat P. International Stroke Society — WHO Global Stroke Initiative: a report on population-based Mumbai stroke registry (2005–2006), India.
17. Kita Y., Turin Т.C., Ichikawa M., Sugihara H., Morita Y., Tomioka N., Rumana N., Okayama A., Nakamura Y., Abbott R.D., Ueshima H. Trend of stroke incidence in a Japanese population: Takashima stroke registry, 1990–2001.
18. Фейгин В.Л. Эпидемиологическая характеристика малого инсульта в Новосибирске // Журнал неврологии и психиатрии им. С.С. Корсакова. — 1986. — № 8. — С. 1149-1152.
19. Лихачев С.А., Кулеш С.Д. Первый опыт проведения популяционного регистра инсульта в Республике Беларусь // Український неврологічний журнал. — 2008. — № 1 (6). — С. 42-47.
20. Кулеш С.Д., Гордеев Я.Я., Филина Н.А., Струневский А.В., Костиневич Т.М., Клецкова Л.А., Сухоцкая М.С., Червоненко Б.И. Эпидемиология мозгового инсульта: результаты популяционного регистра Гродно. Сообщение I // Здравоохранение. — 2009. — № 1. — С. 31-35.
21. Кулеш С.Д., Гордеев Я.Я., Филина Н.А., Струневский А.В., Костиневич Т.М., Клецкова Л.А., Сухоцкая М.С., Червоненко Б.И. Эпидемиология мозгового инсульта: результаты популяционного регистра Гродно. Сообщение II // Здравоохранение. — 2009. — № 2. — С. 25-29.
22. Булеца Б.А., Мігалко В.В., Медвецький А. Деякі фактори ризику мозкових інсультів у м. Ужгород і м. Дебрецен // Мат-ли Першого національного конгресу «Інсульт та судинно-мозкові захворювання». — 2006. — С. 15-16.
23. Гринчук А.Д., Обуховська Л.І. Епідеміологія цереброваскулярних захворювань в Рівненській області // Мат-ли Першого національного конгресу «Інсульт та судинно-мозкові захворювання». — 2006. — С. 17.
24. Коленко О.І. Епідеміологія мозкового інсульту за даними регістру у місті Сумах (Епідеміологічне і клініко-морфологічне дослідження): Автореф. дис… канд. мед. наук. — Київ, 2005. — 20 с.
25. Шкробот С.І., Салій З.В., Колесникова Л.І., Стоян С.Б. Епідеміологія мозкового інсульту в Тернопільській області // Мат-ли Першого національного конгресу «Інсульт та судинно-мозкові захворювання». — 2006. — С. 19.
26. Truelsen T., Bonita R., Jamrozik K. Surveillance of stroke: a global perspective // Int. J. Epidemiol. — 2001. — 30 (suppl. 1). — S11-16.
27. Asplund K., Tuomilehto J., Stegmayr B., Wester P.O., Tunstall-Pedoe H. Diagnostic criteria and quality control of the registration of stroke events in the MONICA project // Acta Med. Scand. — 1988. — 728, suppl. — 26-39.
28. Truelsen T., Heuschmann P.U., Bonita R., Atjundas G., Dalal P., Damasceno A., Nagaraja D., Ogunniyi A., Jveisgharan S., Radhakrishan K., Skvornsova V.I., Stakhovskaya V. Standard method for developing stroke registers in low-income and middle-income countries: experiences from a feasibility study of a stepwise approach to surveillance (STEPS Stroke) // Lancet Neurol. — 2007 Feb. — 6 (2). — 134-139.
29. Биденко М.А., Шпрах В.В. Оценка качества оказания медицинской помощи больным мозговым инсультом по данным госпитального регистра в г. Иркутске // Сибирский медицинский журнал. — 2009. — № 2. — С. 68-70.
30. Скворцова В.И., Стаховская Л.В., Пряникова Н.А. и др. Госпитальный регистр инсульта. Методические рекомендации. — М.: Минздравсоцразвития РФ, 2006. — 24 с.
31. Обучающая программа «Новые технологии диагностики, лечения и профилактики инсульта» / Под ред. В.И. Скворцовой. — М.: Минздравсоцразвития РФ, 2006. — 20 с.