Журнал «Медицина неотложных состояний» 5 (36) 2011
Вернуться к номеру
Рентгенодіагностика травматичних ушкоджень хребта у дітей
Авторы: Спузяк М.І., Шармазанова О.П., Спузяк С.М., Лисенко Н.С., Шаповалова В.В., Коломійченко Ю.А. Харківська медична академія післядипломної освіти
Рубрики: Семейная медицина/Терапия, Медицина неотложных состояний
Версия для печати
Травматичні пошкодження хребта у дітей зустрічаються за даними різних авторів від 0,14 до 6,70 % серед усіх пошкоджень опорно-рухового апарату [1, 2, 5, 7, 8]. За спостереженнями А.А. Коржа, М.С. Бондаренка (1994), за останні десятиріччя показники ушкоджень хребта у дітей підвищилися з 2,5 до 8,0 %, що автори пояснюють збільшенням активності дітей і переважно вдосконаленням методів рентгенодіагностики.
Основними методами діагностики різних захворювань кісток, у тому числі травматичних пошкоджень, залишаються променеві методи, зокрема конвенційна рентгенографія. Для діагностики найчастіших патологічних станів кісток у більшості випадків рентгенографії в двох взаємно перпендикулярних проекціях достатньо для постановки діагнозу [1, 4, 6, 9]. Особливе місце в діагностиці займають ураження хребта в дітей, тому що при цьому виникає більше сумнівних питань, ніж при решті локалізацій [2, 3, 8]. Навіть вікові особливості тіл хребців можуть симулювати перелом або інші захворювання, тому чітке визначення вікової норми та її коливань має велике практичне значення [5, 7–10].
Метою нашого дослідження було вивчення частоти травматичних ушкоджень різних відділів хребта у дітей та встановлення найчастіших рентгенологічних ознак ушкоджень хребців.
Матеріал і методи дослідження
Проведений аналіз клінічних даних і рентгенограм хребта в стандартних проекціях у 1213 дітей віком від 1 до 15 років, які зверталися після гострої травми і лікувалися в дитячому міському травматологічному відділенні м. Харкова.
Аналіз рентгенограм хребта проводили візуально за такою схемою:
1. Тіла хребців (форма, розміри, структура, контури, замикаючі пластинки).
2. Міжхребцеві простори (диски).
3. Дуги і відростки.
4. Дуговідросткові суглоби.
5. Хребетний канал.
6. Вісь хребта.
7. Взаємовідношення між хребцями.
8. Стан паравертебральних м’яких тканин.
Поряд із цим для об’єктивного визначення змін хребців були застосовані додаткові методи рентгенограмометрії: вимірювання розмірів тіл хребців: сагітального (середнього — Sv), вертикального (переднього — Ha, середнього — Hm, заднього — Hp), міжхребцевих просторів: переднього (Da) і середнього (Dm) в бічній проекції. Крім того, проводилося визначення відносних рентгенограмометричних показників:
— індекс клиноподібності хребців визначався як відношення передньовертикального до задньовертикального розмірів: Іkl = Ha : Hp;
— індекс хребця визначався як відношення середньовертикального до середньосагітального розмірів: Іv = Hm : Sv.
Всі обстеженні пацієнти за даними клінічного і рентгенологічного дослідження були розділені на дві групи: І — з травматичними пошкодженнями кісток (переломами) — основна група; ІІ — з ударами м’яких тканин, без пошкоджень кісток — група порівняння (контрольна група).
Результати дослідження та їх обговорення
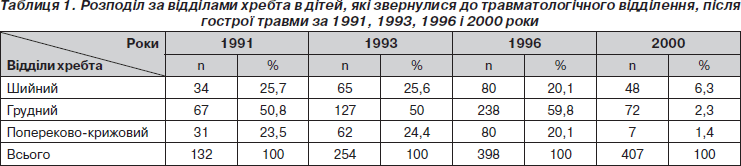
На основі ретроспективного вивчення клінічних даних і рентгенограм хребта у дітей за 1991, 1993, 1996 і 2000 роки встановлено, що загальна кількість пацієнтів, які звертались у місцеве травматологічне відділення після гострої травми хребта, поступово зростала з 132 в 1991 році до 254 у 1993 році, 398 — у 1996 р. і 407 — у 2000 році. Дані про розподіл травмованих щодо локалізацій по відділах хребта наведені в табл. 1.
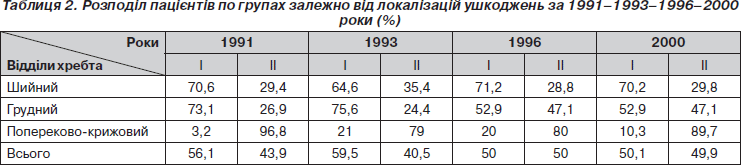
Як видно з табл. 1, незважаючи на різну абсолютну кількість хворих за 1991–1996 рр., змін у розподілі пацієнтів за локалізаціями практично не відмічено на відміну від 2000 р., де значно збільшилась кількість дітей, які надходили після травм шийного відділу і, навпаки, зменшилась кількість травм грудного відділу хребта (ГВХ). При порівнянні даних 1996 і 2000 років зміни вірогідні (р < 0,01). Причин таких змін тільки на основі клініко-рентгенологічних показників виявити не вдалося. Кількість пацієнтів, які травмують попереково-крижовий відділ, досить постійна і коливалась від 20,1 до 24,4 % протягом 10 років, тобто становила 1/4–1/5 дітей, які звертаються з приводу травм хребта. Кількість ушкоджень грудного відділу хребта в середньому становила 50,7 ± 6,0 %, тобто половину, а шийного відділу — 27 ± 6 %. Частота виявлених переломів та вивихів хребта (основна група — І) та ударів хребта або взагалі відсутності ушкоджень (контрольна група — ІІ) залежно від локалізацій подана в табл. 2.
Загальна кількість виявлених травматичних пошкоджень хребта у дітей, які зверталися до травматологічного відділення, вірогідно не відрізнялася в різні роки і становила в 1991 р. — 56,1 %, у 1993 р. — 59,5 %; в 1996 р. — 50 %; у 2000 р. — 50,1 %, що в середньому дорівнювало 53,9 ± 4,0 % (тобто приблизно половина травмованих). Але кількість їх за локалізаціями значно відрізнялася. Якщо за локалізацією в шийному відділі до І групи в середньому належали 69,2 ± 2,6 % дітей, а в грудному — 63,6 ± 10,8 %, то в попереково-крижовому — тільки 13,6 ± 7,3 %. Тобто, якщо дітям із травмами шийного та грудного відділів хребта призначення рентгенологічного дослідження було в більшості випадків обґрунтованим, то пацієнтам із травмами попереково-крижового відділу необхідний більш ретельний відбір показань для рентгенографії. Для цього можливо більш доцільно рекомендувати повторний клінічний огляд через 7–10 днів після травми та при збереженні або посиленні больового синдрому проводити рентгенографію крижово-куприкового відділу хребта.
З даних табл. 2 випливає, що кількість ушкоджень, які виявлялися в шийному відділі хребта, практично не змінювалась (70,6 % у 1991 р. і 70,3 % у 2000 р.), у грудному відділі, навпаки, кількість діагностованих переломів стала на 23 % меншою в 1996 і 2000 роках порівняно з 1991 і 1993 роками. У попереково-крижовому відділі хребта кількість кісткових ушкоджень коливалась від 3,2 % у 1991 р. до 21–20 % у 1993 р., зменшуючись вдвічі у 2000 р. — 10,3 %.
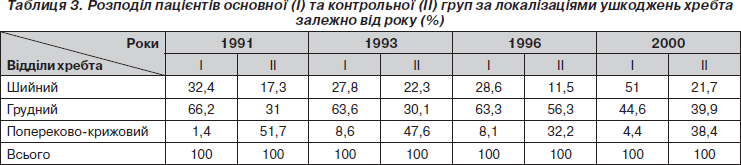
Дані про розподіл пацієнтів в основній групі (І) і контрольній (ІІ) за окремими відділами хребта наведені в табл. 3.
Як видно з табл. 3, аналогічно табл. 1, відмічається вірогідне підвищення питомої ваги травм шийного відділу хребта (ШВХ) у 2000 р. з 28,6 до 51,0 % (р < 0,01), при зменшенні переломів грудного відділу з 63,3 до 44,6 % (р < 0,01) порівняно з попередніми роками, де розподіл травм за локалізаціями практично не змінювався й переважали травми грудного відділу хребта (66,2–63,3 %). Пошкодження попереково-крижових хребців визначалися вірогідно рідше (1,4–8,6–8,1–4,4 %), ніж інших відділів хребта у всі роки (р < 0,001), і вірогідних змін між собою не мали. Таким чином, за 1991–1993–1996 роки розподіл пацієнтів, які зверталися після гострої травми хребта за локалізаціями по окремих відділах і кількості виявлених травм, вірогідних відмінностей між собою не мав, тому надалі більш детальний порівняльний аналіз буде поданий за 1993 та 2000 рік.
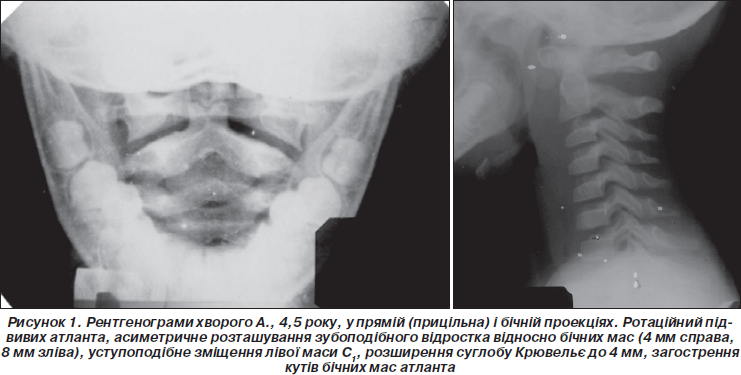
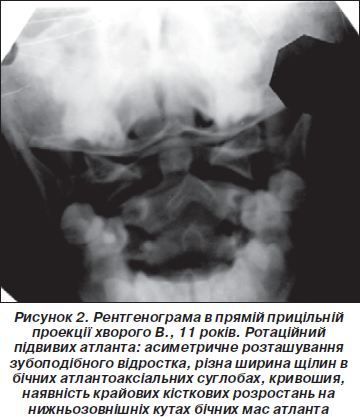
Серед травматичних пошкоджень шийного відділу хребта найчастіше — у 52,4 % дітей у 1993 р. і в 61,5 % дітей у 2000 р. виявлені ротаційні підвивихи атланта, які рентгенологічно проявлялися асиметричним розташуванням зубоподібного відростка щодо бічних мас С1 (100 %), причому в дітей у 4–7 років асиметрія була більш вираженою — до 5–7 мм (рис. 1), ніж у старших — 2–4 мм (рис. 2). Різна ширина щілин у бічних атлантоаксіальних суглобах визначалась практично у всіх — 96 %, невідповідність замикаючих пластин зустрічалась рідше — 84 %, значно рідше у пацієнтів визначалось розширення суглоба Крювельє понад 2 мм — 48 % (рис. 1).
У всіх пацієнтів із ротаційним підвивихом С1 відмічалася кривошия і клінічно, і рентгенологічно, про що свідчила розбіжність осі зубоподібного й остистих відростків, а також зміни кута між віссю зубоподібного відростка і горизонтальною лінією, яка проводилась через бічні маси С1 на 3–8 град. Причиною всіх ротаційних підвивихів був незручний, різкий поворот голови або фізичні вправи.
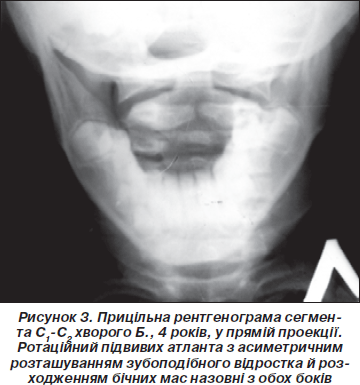
У 4 пацієнтів поряд з асиметричним розташуванням і збільшенням відстані від зубоподібного відростка до бічних мас С1 відмічалося виходження бічних мас за суглобові поверхні С2 назовні (рис. 3), що в дорослих розцінюється як ознака перелому Джефферсона, тобто множинного перелому дуг С1.
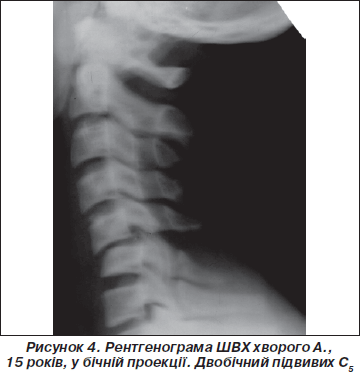
Вивихи нижньошийних хребців спостерігалися рідко — у 3,8 % пацієнтів і були наслідками тяжкої травми — або автодорожньої, або спортивної (рис. 4).
Стабільні компресійні переломи тіл С5 (46,7 %), С6 (33,3 %) і С4 (20 %) виявлені у 14,3 % (1993 р.) і у 4,1 % (2000 р.). Рентгенологічно діагноз компресійного перелому встановлювався при наявності клиноподібної деформації тіл хребців, зменшення Iklменше вікової норми, збільшення сагітального розміру тіл хребців (рис. 5).
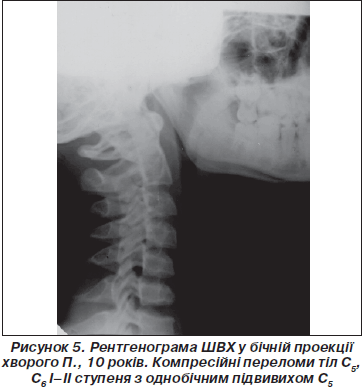
У 40 % спостерігалося утворення кута по передньому контуру тіла хребця. У всіх хворих із переломами визначалося випрямлення шийного лордозу, у 40 % випадків із формуванням кутового кіфозу 6–13 град. на рівні ураження. Змін величини хребетного каналу у пацієнтів зі стабільними компресійними переломами не відмічено. Дуже тяжких пошкоджень хребта, які б потребували хірургічного втручання, не було, всі хворі лікувалися консервативними методами.
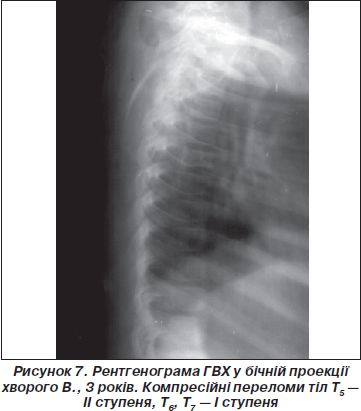
Серед травматичних пошкоджень грудного відділу хребта, як уже вказувалося вище, визначались тільки компресійні переломи тіл хребців, що становили 88,4 % серед усіх компресійних переломів (на шийний і поперековий відділ припадало по 5,8 %). Поодинокі переломи визначалися в 30,8 % випадків (29 % — 1993) (рис. 6), переломи двох хребців зустрічалися найчастіше — 38,4 % (42,7 % — 1993) (рис. 7), трьох — 24,2 % (28,3 % — 1993); множинні (чотирьох хребців і більше) тільки в 6,6 % при значних травмах (падіння з поверхів будівель або висоти понад 3 м).
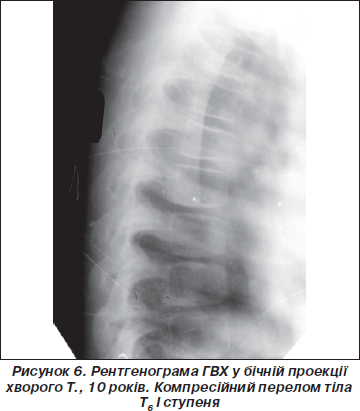
Компресійні переломи грудних хребців найчастіше виникали у хлопчиків 10–13 років (56,1%) і дівчаток 9–12 років (55,2 %), тобто найбільш небезпечний вік для отримання переломів грудних хребців — 10–12 років, коли відмічається основний ріст і формування структури тіл хребців.
Рентгенологічними ознаками компресійних переломів тіл грудних хребців були випрямлення або угнутість верхніх (краніальних) замикаючих пластинок (100 %), аналогічні зміни нижніх замикаючих пластинок відмічені в поодиноких випадках; кутова деформація переднього контуру тіл хребців (78 %); клиноподібна деформація тіл хребців (84 %); звуження судинного каналу (при його наявності — 56 %), посилення грудного кіфозу (63 %) (рис. 6). Розширення міжхребцевих просторів на рівні ушкодження зустрічалися тільки у 36 % пацієнтів.
Клиноподібну деформацію тіл хребців визначали за допомогою Ikl, порівнюючи його із суміжними хребцями. Відповідно до Ikl І ступінь компресії тіл хребців відмічався у 72,5% пацієнтів, ІІ ступінь — у 25,3 %, ІІІ ступінь — тільки у 2,2 %. Незначна клиноподібна деформація тіл хребців у прямій проекції визначалася у 84 % хворих, що ще раз підкреслює необхідність двох проекцій при травмах грудного відділу хребта у дітей.
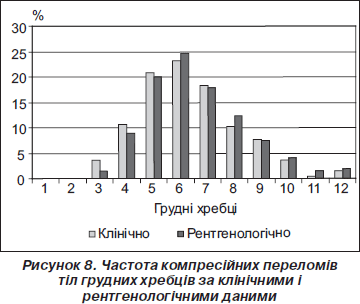
Частота компресійних переломів тіл грудних хребців подана на рис. 8, з якого випливає, що найчастіше у дітей ламалися тіла Т5-Т6-Т7 (19,9, 24,7, 17,8 % відповідно), як за клінічними, так і рентгенологічними даними, що підтверджує дані інших авторів [6]. Переломи тіл Т11, Т12, на відміну від дорослих, траплялися рідко (1,0–2,5 %).
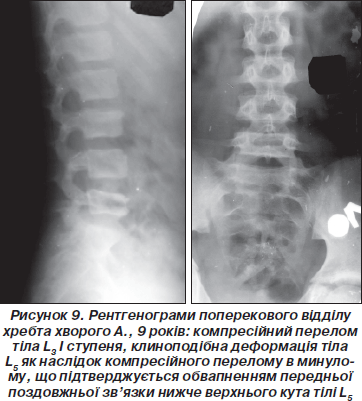
Травматичні пошкодження попереково-крижового відділу хребта з ураженням кісткової тканини спостерігались, як вже було відмічено вище, набагато рідше, ніж в інших відділах — 8,6–10,2 % і проявлялись або переломами тіл поперекових хребців (ознаки такі ж, як і переломів тіл грудних хребців) (рис. 9), або переломами куприка, які визначалися за наявності кутового зміщення або лінії перелому в тілі куприкових хребців. Інших травматичних змін в попереково-крижовому сегменті не виявлено. Із поперекових хребців переломи L1 відмічені в 38,9 %, L2 — 16,7 %; L3 — 22,2 %; L4 — 16,7 %; L5 — 5,5 %, тобто найчастіше, як і в дорослих, зустрічаються переломи L1.
Висновки
1. У дітей при травмах хребта найчастіше пошкоджуються шийні та грудні хребці.
2. Найчастішими ушкодженнями шийного відділу хребта є ротаційні підвивихи атланта.
3. Найчастішими з травматичних пошкоджень грудного відділу хребта є компресійні переломи тіл середньогрудних хребців.
4. Ушкодження попереково-крижового відділу хребта у дітей зустрічаються найрідше у вигляді компресійних переломів.
1. Андрианов В.Л., Баиров Т.А., Садофьева В.И., Райе Р.Э. Заболевания и повреждения позвоночника у детей и подростков. — Л.: Медицина, 1985. — 256 с.
2. Корж А.А., Бондаренко Н.С. Повреждения костей и суставов у детей. — Харьков: Прапор, 1994. — 445 с.
3. Румянцева А.А., Баширов Ф.Х., Камалов И.И. Возрастные особенности грудных и поясничных позвонков в плане рентгенодиагностики компрессионных переломов // Ортоп., травм. и протез. — 1983. — 37. — С. 7-12.
4. Садофьева В.И. Рентгенофункциональная диагностика заболеваний опорно-двигательного аппарата у детей. — С.: Медицина, 1986. — 196 с.
5. Скибан В.О., Юрчак В.П. Особливості компресійних переломів тіл хребців у дітей // Мат-ли ХІІ з’їзду травм.-ортоп. України. — Київ, 1996. — С. 229-230.
6. Спузяк М.І., Шармазанова О.П. Рентгенодіагностика захворювань хребта. — Харків: Крокус, 2003. — С. 170.
7. Спузяк М.І., Шармазанова О.П. Рентгенодіагностика травматичних ушкоджень шийного відділу хребта у дітей // УРЖ. — 2000. — № 3. — С. 291-297.
8. Спузяк М.І., Шармазанова О.П., Спузяк С.М. Компресійні переломи тіл грудних хребців у дітей за даними ретроспективного аналізу // УРЖ. — 2005. — № 1. — С. 14-17.
9. Шармазанова О.П. Структурно-функціональний стан кісткової тканини у дітей з травматичними пошкодженнями за даними променевих методів дослідження: Автореф. дис… д-ра мед. наук, 2004. — 34 с.
10. Burton A.K. Low back pain in children and adolescents // B.H.J.D. — 1996. — V. 55, № 3. — P. 127-129.