Журнал «Медико-социальные проблемы семьи» 1 (том 16) 2011
Вернуться к номеру
Осложнения абдоминопластики
Авторы: Г.Е. Самойленко, Донецкий национальный медицинский университет им. М. Горького
Рубрики: Акушерство и гинекология
Разделы: Клинические исследования
Версия для печати
У роботі представлені різні види ускладнень абдомінопластики в 11 пацієнтів. Усі ускладнення спостерігалися при виконанні класичної абдомінопластики. Представлені власні дані й дані літератури щодо причин їх виникнення, заходів профілактики й підходів до лікування
В работе представлены различные виды осложнений абдоминопластики у 11 пациентов. Все осложнения наблюдались при выполнении классической абдомино-пластики. Представлены собственные данные и данные литературы относительно причин их возникновения, приемов профилактики и подходов к лечению
The different kinds of abdominoplasty complications in 11 patients is discussed in the article. All the complications have occurred after classical abdominoplasty. There are demonstrates proper experience and literature observation about initiation, prophilaxis and treatment methods
абдомінопластика, ускладнення, лікування
абдоминопластика, осложнения, лечение
abdominoplasty, complications, treatment
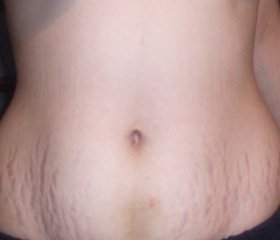
Хирургическая коррекция передней брюшной стенки по своему объему и исполнению относится к довольно травматичным операциям и может сопровождаться различными осложнениями, профилактика которых должна начинаться накануне, проводиться в ходе и ближайшее время после оперативного вмешательства. Осложнения связаны с широкой мобилизацией кожно-жирового лоскута, наличием сопутствующей патологии соматического характера, зависят от реактивных способностей организма и послеоперационного изменения некоторых параметров гомеостаза [1, 2]. Частота осложнений абдоминопластики, общих и местных, может достигать до 30,8%, возрастая прямо пропорционально степени ожирения [3, 4, 5, 6]. Возникшие же осложнения, кроме эстетических и деонтологических, зачастую вызывают достаточно серьезные медицинские проблемы, угрожая здоровью и даже жизни. Зачастую хирурги испытывают трудности в подобных ситуациях, в том числе необоснованно отклоняются от выполнения требований стандартов современной хирургии в попытке восстановить доверие пациента, что еще более усугубляет положение.
Материалы и методы
В клиниках Донецкой области нами пролечены 12 пациентов, абдоминопластика у которых имела осложненное течение. Показанием к операции были: ожирение - 3, кожно-жировая складка передней брюшной стенки - 6, дряблость кожи и послеродовые растяжки на передней брюшной стенке - 2, обширные рубцы – 1. Диастаз прямых мышц живота отмечен у 9. Классическая операция включала в себя два хирургических приема: это различные методы дермолипэктомии и непосредственно пластика апоневроза известными способами. Во всех случаях операции проводились под эндотрахеальным наркозом с использованием комбинации с диприваном. Пролонгированной ИВЛ не проводилось. В 2 случаях у пациентов с ожирением с обширным кожно-жировым фартуком выполнена дермолипэктомия без вмешательства на апоневрозе.
Специальной подготовки перед операцией не проводили. С целью адаптации органов брюшной полости к повышенному давлению четверым рекомендовали в течение 2-3 недель до операции ношение компрессионного бандажа. Если у пациентов имелись вредные привычки, в эти же сроки рекомендовали отказаться от них. В одном случае при обширной дермолипэктомии проводили забор аутокрови, которую реинфузировали по завершении операции.
Результаты и их обсуждение
Наиболее опасным общим осложнением абдоминопластики является развитие развитие компартмент-синдрома после чрезмерно широкого ушивания апоневроза передней брюшной стенки с перегрузкой малого круга кроообращения и, как следствие этого, - отеком легких в результате значительного повышения внутрибрюшного давления. В двух случаях после абдоминопластики произошло развитие компартмент-синдрома, одна больная умерла. Более поздние общие осложнения связаны с гиподинамией пациента в течение первой недели после операции. Однако этот период может расшириться при развитии местных осложнений, что, в конечном счете, чревато развитием гипостатической пневмонии и даже тромбоэмболии легочной артерии. Основным методом профилактики этих осложнений является ранняя активизация пациентов.
Снижению послеоперационных осложнений обеспечивается индивидуализацией техники абдоминопластики, применением горизонтальных разрезов, отказом от абдоминопластики в пользу дермолипэктомии при чрезмерном абдоминоптозе.
Как и при любой общехирургической операции при абдоминопластике имеется риск местных осложнений: скопление тканевого экссудата в зоне абдоминопластики; кровотечение и образование гематомы; некроз кожного лоскута; инфицирование и нагноение; временная потеря чувствительности кожи; видимый гипертрофический рубец и другие.
Наиболее частое осложнение, отмеченное у 6 пациентов – серомы. Корреляционной связи образования серомы с тщательностью хирургической техники, длиной разреза, величиной удаляемых тканей, весом и возрастом пациента нами не обнаружено. Основной причиной развития серомы является недостаточная компрессионная иммобилизация, сопровождающаяся движениями брюшной стенки. При неплотном соприкосновении раневых поверхностей воспалительный экссудат, образование которого усиливается при движениях, скапливается в ране и перемещается под действием силы тяжести в нижние отделы раны, проявляясь притуплением перкуторного звука, припухлостью и флюктуацией. Важную роль в диагностике сером играет УЗИ, кроме того предоставляя информацию о положении дренажей и адекватности их функции, помогая принять решение о сроках их удаления [7, 8].
Вероятность возникновения серомы существенно повышается у пациентов со значительной толщиной подкожной жировой клетчатки. Важную роль в развитии серомы может играть и выполнение липосакции через стенку основной раны в ходе абдоминопластики.
Основными направлениями профилактики сером являются: использование тех способов абдоминопластики, которые не связаны со значительной отслойкой кожно-жировых лоскутов на передней брюшной стенке (напряженно-боковая или вертикальная); наложение в ходе операции дополнительных швов, фиксирующих глубокую поверхность кожно-жирового лоскута к поверхности апоневроза; отказ от обширной липосакции через стенку основной раны; достаточная послеоперационная иммобилизация тканей.
Сторонники использования электроножа при пластике передней брюшной стенки считают, что метод позволяет предотвратить лимфоистечение из поврежденных лимфатических сосудов, исключает необходимость лигирования сосудов в зоне операции, значительно сокращает продолжительность операции [9]. Противники этого метода приводят доводы в пользу того, что использование электроножа сопровождается образованием локального ожога и увеличением экссудации жидкости в рану после операции с формированием сером [10].
Иммобилизация обеспечивается: наложением на операционном столе специального компрессирующего бандажа, обеспечивающего относительную иммобилизацию тканей передней брюшной стенки; постельным режимом в течение первых суток после операции и ограниченным режимом движения в течение последующих 2 недель; сохранением позиции лоскутов при движениях и вертикальном положении тела пациентов за счет полусогнутого положения туловища.
Своевременное удаление экстравазата является основным способом профилактики. Дренирование продолжают до тех пор, пока количество раневого экссудата в течение суток не станет меньше 30 мл, хотя в большинстве случаев проведение вакуум-терапии целесообразно лишь в течение первых 2 сут. после операции, ибо сами дренажи являются проводниками инфекции.
Для снижения интенсивности серозного воспаления в послеоперационной ране предложены методы инжекционно-вакуумного и воздухоструйного дренирования, в том числе с местным использованием озона [11], проводят короткие курсы терапии цитостатиками, а также используют рентгеновское облучение [12]. Среди местных методов профилактики раневых осложнений важную роль играют физиотерапевтические процедуры. Традиционно используют электрическое поле УВЧ в слаботепловой дозе. Используется совместное применение УВЧ-терапии и ультрафиолетового облучения в эритемной дозе [13].
Лечение серомы, как правило, осуществляется периодическим выполнением пункций полости с удалением избытка серозной жидкости. В сочетании с давящей повязкой это может дать результат, хотя повторные пункции могут потребоваться в течение длительного времени (3-5 недель). Однако такой подход может оказаться неэффективным при объемных серомах. В связи с тем, что разделенные жидкостью раневые поверхности остаются подвижными и не фиксируются друг с другом, дренируемая полость медленно заполняется грануляциями. У таких больных формируются псевдокистозные образования с выраженными рубцовыми стенками, деформирующими рельеф живота и вызывающие довольно интенсивную болезненность [14].
У 2-х пациентов серомы сохранялись до восьми месяцев. В одном случае купированы введением в полость после удаления жидкости 40 мг 1% раствора кеналога с последующим постоянным дренированием полости через участок основной раны. В конечном счете, рану удается закрыть с помощью вторичных швов, однако пациенты в течение длительного времени (до 2-6 месяцев) вынуждены регулярно посещать хирурга, что в сочетании со значительным ухудшением качества рубцов определяет негативную оценку пациентом исхода лечения. Со временем эта оценка может значительно улучшиться, в том числе после выполнения корригирующих операций. У одной пациентки потребовалась повторная операция для капсулэктомии.
Гематома – не такое уж частое осложнение, профилактикой которого является тщательная остановка кровотечения, ушивание раны без оставления значительных полостей и дренирование раневого пространства. С целью профилактики интра- и послеоперационных кровотечений, мы рекомендуем за 10 дней до операции не принимать аспирин, также следует отменить гормональные препараты за 6 недель до операции. В нашей практике лишь в одном случае потребовалась повторная операция для эвакуации гематомы и остановки кровотечения.
Одним из осложнений является ишемический некроз краев раны. Причинами некроза краев операционной раны являются: формирование слишком обширного лоскута на передней брюшной стенке, в результате чего кровоснабжение его края может оказаться недостаточным; наложение швов на кожу с натяжением, что может дополнительно снизить питание края лоскута ниже критического уровня; наличие послеоперационных рубцов на передней брюшной стенке, ухудшающих приток крови к краю сформированного лоскута.
Краевые некрозы лоскута отмечены у 5 пациентов. Наиболее частой локализацией была нижнемедиальная часть абдоминального лоскута. Все пациенты были курильщиками. Во всех случаях отмечено излишнее натяжение края раны – недостаточная разгрузочная фасциальная фиксация лоскута.
Тщательная дооперационная подготовка, неширокая мобилизация кожно-жирового лоскута и отсутствие его натяжения, а также использование комбинированного разреза позволяют минимизировать риск некроза кожи и подкожной жировой клетчатки у пациентов, страдающих сахарным диабетом или гипертонической болезнью, а также в случаях ранее выполненных операций на передней брюшной стенке. Некоторые авторы для ранней диагностики ишемических осложнений во время пластики предлагают использовать допплеровское исследование [15].
Одним из вариантов послеоперационного некроза тканей является некроз подкожной жировой клетчатки по краю отверстия, используемого для пластики пупка после транспозиции кожно-жирового лоскута (1 наблюдение) или даже по краю послеоперационного шва [16]. Причина может заключаться в излишнем затягивании кожных швов, фиксирующих края пупка к краям кожной раны и к апоневрозу брюшной стенки, в результате чего края кожи раны брюшной стенки смещаются вглубь. При значительной толщине подкожной жировой клетчатки и (или) ее недостаточном иссечении сдавление жировой клетчатки может привести к ее некрозу и последующему нагноению раны.
Длительное существование открытой сецернирующей раны истощает больного и требует возможно раннего закрытия, не ожидая полного ее очищения. После формирования демаркационной зоны все очаги некроза могут быть иссечены и дефекты закрыты сведением краев без косметических изъянов. Однако, при формирования обширных гранулирующих ран (свыше 50-100см2) мобилизацию краев и ушивание тканей в условиях лимфедемы считаем нецелесообразным. В таких случаях выходом из положения является свободная пластика расщепленным кожным трансплантатом. Аутодермотрансплантация нами использована у всех 5 пациентов.
Нагноение раны, как правило, является следствием развития одного из описанных выше осложнений (серомы, гематомы, некроза мягких тканей), если последние были поздно диагностированы, а их причины недостаточно активно устранены. Обязательно проводилась профилактика инфекционных осложнений цефалоспоринами в дозе 2-4 г в день операции.
Локальное нагноение раны отмечено у двух пациентов, купированное по общепринятым хирургическим правилам (широкое дренирование очага нагноения, иссечение некротических тканей, общее и местное медикаментозное лечение и др.), разведением краев раны и санирующими перевязками в амбулаторных условиях.
Во всех случаях после проведения абдоминопластики был достигнут желаемый эстетический эффект. Вместе с тем, нами в 7 случаях отмечалась неудовлетворенность результатом пациента или хирурга, которые мы считали эстетическими осложнениями абдоминопластики, если они требовали повторного оперативного вмешательства. В 3-х случаях по поводу широкого атрофичного рубца выполнена дермабразия, а в 4-х по поводу гипертрофического рубца проведено внутридермальное иссечение. Жировые диспропорции в большей или меньшей степени выраженности наблюдаются практически после любой классически выполненной абдоминопластики. Они легко устраняются последующей липосакцией, которую можно считать вторым этапом коррекции абдоминальной зоны после классической абдоминопластики.
При проведение абдоминопластики достигается формирование нового мышечного корсета абдоминальной зоны. При проведении срединной дубликатурной пластики апоневроза в зависимости от натяжения меняется форма передней брюшной стенки. При недостаточном усечении кожно-жирового излишка может наступить рецидив образования кожно-жировой складки – фартука на передней брюшной стенке, что имело место в одном случае и потребовало дополнительной дермолипэктомии. Даже при иссечении глубокого жирового депо под фасцией Томсона не всегда создаются равнозначные по толщине проксимальный и дистальный края операционной раны. Как результат, возможно формирование валикообразной складки над рубцом или втянутого рубца-складки, излишней контурности лобковой зоны. Сопряженная с рубцом деформация по типу «собачьих ушей» в результате ротации тканей в области углов операционной раны в 6 случаях потребовала хирургического иссечения. Профилактикой осложнения является расположение угла раны над и кзади или под и кпереди от передневерхней ости подвздошных костей.
Выводы
Абдоминопластика при относительной безопасности и эффективности может иметь достаточно высокий процент осложнений, как общехирургических, так и эстетических, что требует дополнительных хирургических манипуляций, о которых должен знать пациент и быть готов хирург. Совершенствование оперативной техники проведения абдоминопластики, индивидуализация используемой методики и рациональная профилактика осложнений значительно расширяет возможности и удовлетворенность пациента хирургической коррекцией тела.
- Сидоренков Д.А. Эстетическая хирургическая контурная пластика тела: автореф. дисс … д.мед.н. / Д.А. Сидоренков. – М., 2010. – 50 с.
- Lee D. Concepts in Classical Abdominoplasty:Radical Surgery is More and Better / D. Lee, V. Noronha // Medical Bulletin. - 2008. - Vol.13, № 7. – P. 4-7.
- An outcomes analysis and satisfaction survey of 199 consecutive abdominoplasties / J.M. Hensel, J.A. Jr. Lehman, M.P. Tantri [at al.] // Plast Surg. – 2001. – Vol.46, N 4. – P. 357-363.
- Manassa E.H. Wound healing problems in smokers and nonsmokers after 132 abdominoplasties // E.H. Manassa, C.H. Hertl, R.R. Olbrisch // Plast. Reconstr. Surg. – 2003. – Vol. 111, N 6. – P. 2082-2089.
- Алишанов С.А. Профилактика и лечение осложнений абдоминопластики: автореф. дисс. … канд.мед.н. / С.А. Алишанов // М., 2007. – 17с.
- Jabaiti S.K. Risk Factors for Wound Complications Following Abdominoplasty / S. K. Jabaiti // American Journal of Applied Sciences. - 2009. - Vol. 6, N 5. – P. 897-901.
- Mohammad J. A . Ultrasound in [he diagnosis and management of fluid collection complications following abdominopiasty / J.A. Mohammad, P.H. Warnke, W. Stavraky // Ann. Plast. Surg. – 1998. – Vol. 41, N 5. – P. 498-502.
- Измайлов C. Г. Ультразвуковой метод контроля за течением раневого процесса в передней брюшной стенке / C. Г. Измайлов // Хирургия. - 2002. - N 6. – C. 41-45.
- Кочнев О.С. Определение антимикробной активности раневого отделяемого для оценки заживления раны / О.С. Кочнев, С.Т. Измайлов, Р.В. Федоров // Хирургия. – 1993. – N 2. – C. 19-23.
- Адамян А.А. Ошибки и осложнения после хирургической коррекции деформаций передней брюшной стенки / А.А. Адамян, Б.Ш. Гогия, Р.Э. Величенко // Анналы пластической, реконструктивной и эстетической хирургии. – 1998. N 1. – C. 14-20.
- Bocchi P. Drains in hernia surgery / In.: Bendavid K. et al. Abdominal wall hernias: principles and management // New York: Springer-Verlag, - 2001. – P. 347-350.
- Сажин В.П. Особенности лечения больных с большими послеоперационными и рецидивными вентральными грыжами / В.П. Сажин // Герниология. – 2004. - N 1. – C. 11-14.
- Жебровский В.В. Ранние и поздние послеоперационные осложнения в хирургии органов брюшной полости / В.В. Жебровский // Симферополь: Издательский центр КГМУ, 2000. – 688 c.
- Roje Z. Utrobicˇic Abdominoplasty Complications: A Comprehensive Approach for the Treatment of Chronic Seroma with Pseudobursa / Z. Roje, Zˇ. Roje, N. Karanovic // Aesth. Plast. Surg. – 2006. - Vol. 30. – P. 611-615.
- Lowe J.B. Endoscopically assisted "components separaion" for closure of abdominal wall defects / J.B. Lowe // Plast. Reconstr. Surg. 2000. – Vol. 105, N 2. – P. 720-729.
- Alexander G. Fat Necrosis and Why the Classic Abdominoplasty Should be Avoided in Obese Patients / G. Alexander, M.K. Ebrahim, I. Ghoneim // Kuwait Medical Journal. – 2005. – Vol. 37, N 1. – P. 43-46.