Газета «Новости медицины и фармации» 14 (465) 2013
Вернуться к номеру
«Угадай мелодию», или многокомпонентные циклические и нециклические инфекционные процессы в практике педиатра
Авторы: Богадельников И.В., Крюгер Е.А., Бобрышева А.В., Мазинова Э.Р., Дядюра Е.Н., Смирнов Г.И. -
Кафедра педиатрии с курсом детских инфекционных болезней ГУ «Крымский государственный медицинский университет имени С.И. Георгиевского», г. Симферополь
Рубрики: Инфекционные заболевания, Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
 Со студенческих лет (семидесятые годы прошлого столетия) мне запомнился один из постулатов отечественной медицины: при любых, даже самых сложных клинических случаях следует искать один (он будет и главным, и основным) этиологический фактор (патоген). Иные (неклассические) клинические или лабораторные проявления болезни, не укладывающиеся полностью в типичную клиническую картину, вызываемую данным возбудителем, следует относить или к особенностям и многоликости данного патогена, или к необычной реакции организма.
Со студенческих лет (семидесятые годы прошлого столетия) мне запомнился один из постулатов отечественной медицины: при любых, даже самых сложных клинических случаях следует искать один (он будет и главным, и основным) этиологический фактор (патоген). Иные (неклассические) клинические или лабораторные проявления болезни, не укладывающиеся полностью в типичную клиническую картину, вызываемую данным возбудителем, следует относить или к особенностям и многоликости данного патогена, или к необычной реакции организма.
В те же годы основными возбудителями (среди прочих), обусловливающими инфекционную заболеваемость у детей, были стрептококк и стафилококк, многочисленные биологические особенности которых полностью укладывались в эту позицию. И конечно, в полном объеме подтверждали данный постулат микобактерии туберкулеза (МБТ), которые, как никакой другой возбудитель, могли и могут вызывать поражение любых тканей и органов человеческого организма, обусловливая необыкновенное многообразие клинических форм болезни.
Однако времена изменились. Внимательный анализ патогенеза инфекционных болезней показывает, что сегодня формула «возбудитель ® человек ® болезнь ® развитие стерильного иммунитета ® эрадикация возбудителя из организма человека ® выздоровление» имеет место только для ряда патологий. К ним относят заболевания, вызываемые возбудителями с коротким инкубационным периодом, характеризующиеся непродолжительным течением, завершающиеся выздоровлением или смертью (шигеллез, чума, сальмонеллез, ротавирусная инфекция, сибирская язва, болезнь легионеров, псевдотуберкулез и др.). При этих болезнях продолжительность инфекционного процесса лимитируется иммунной системой хозяина (первая стратегия паразитизма по М.В. Супотницкому, 2000).
В настоящее время наибольшую значимость в патологии детского возраста приобрели возбудители инфекционных болезней, которым присуща другая стратегия паразитизма. Патологический процесс, вызванный этими микроорганизмами, имеет несколько отличительных черт, главными из них являются наличие гематогенного и полового (кроме прочих) путей передачи, способность распространяться при невысокой плотности населения, умение не только «ускользать» от иммунного ответа, но и использовать его для своего размножения и повышения вирулентности, отсутствие эрадикации возбудителя из организма после стихания клинических проявлений при выздоровлении, несмотря на наличие высоких титров специфических IgG в крови, возможность одновременной активации в организме нескольких возбудителей, их сочетание с микроорганизмами, использующими первую стратегию паразитизма, и главное — постепенное и неуклонное разрушение иммунной системы (вторая стратегия паразитизма по М.В. Супотницкому, 2000).
При наблюдении таких больных нередко возникают трудности как в постановке диагноза, так и в выборе правильной терапевтической тактики.
В качестве примера приводим следующий клинический случай
Девочка Ш., 8 лет, поступила в I отделение Республиканской детской инфекционной больницы г. Симферополя 23.11.12 г. с жалобами на повышение температуры тела до 40 °С в течение 2 недель, появление вялости, снижение аппетита.
Из анамнеза заболевания: заболела остро 09.11.12 г., когда впервые температура тела повысилась до 39 °С, появились боль в горле, головная боль. Участковым врачом был поставлен диагноз: фолликулярная ангина, назначено симптоматическое лечение. Однако больная по-прежнему продолжала лихорадить в пределах 39–40 °С, в связи с чем была госпитализирована в ЦРБ по месту жительства с диагнозом: лихорадка неясного генеза. Получила лечение: инфузионную терапию глюкозо-солевыми растворами, антибактериальную и симптоматическую терапию. Однако на фоне лечения сохранялась фебрильная лихорадка (38–38,5 °С), и 23.11.12 г. ребенок был переведен в Республиканскую детскую инфекционную больницу г. Симферополя.
Эпидемиологический анамнез: в контакте с инфекционными больными не была. Контакт с больными туберкулезом отрицает. Привита по возрасту. Реакции Манту: 2005 г. — гиперемия 12 мм, 2006 г. — гиперемия 10 мм, 2007 г. — гиперемия 10 мм, в 2008–2009 гг. — не проводились, 2010 г. — гиперемия 12 мм, 2011 г. — гиперемия 12 мм, в 2012 г. — не проводилась.
Анамнез жизни без особенностей. Из перенесенных заболеваний отмечены нечастые эпизоды ОРВИ.
При поступлении общее состояние больной расценено как тяжелое, обусловленное интоксикационным синдромом. Температура тела 38,2 °С, частота дыхания 28/мин, частота сердечных сокращений 100/мин.
Сознание ясное. Менингеальные симптомы отрицательные.
Со стороны черепной иннервации без особенностей. Телосложение правильное, питание понижено. Костно-мышечная система без видимых деформаций. Тургор мягких тканей и эластичность кожи снижены. Периферические лимфоузлы: пальпируются все группы, размером 0,3 ґ 0,5 см в диаметре, эластической консистенции, подвижные, безболезненные.
Кожные покровы бледные, сыпи нет. Отмечается выраженная бледность носогубного треугольника. При осмотре ротоглотки отмечалась яркая гиперемия небных дужек, задней стенки глотки, налетов на миндалинах нет. Язык сухой, обложен белым налетом. Носовое дыхание свободное. Перкуторно над легкими ясный легочный звук, аускультативно — жесткое дыхание, хрипы не выслушиваются. Тоны сердца приглушенные, ритмичные. Живот мягкий, доступен глубокой пальпации. Печень пальпируется у края реберной дуги, селезенка не пальпируется. Стул оформлен. Мочеиспускание свободное.
Диагноз при поступлении: лихорадка неустановленной этиологии, реконвалесцент после фолликулярной ангины.
Что касается оценки состояния как тяжелое, то оно было обусловлено не интоксикационным синдромом, основным проявлением которого была только лихорадка. Однако ее величина в пределах 38,2 °С для 8-летней девочки, при отсутствии других признаков, является не жизнеугрожающей, а скорее платой за неизвестность причины, вызвавшей такую температурную реакцию.
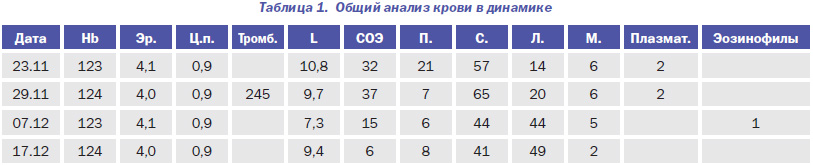
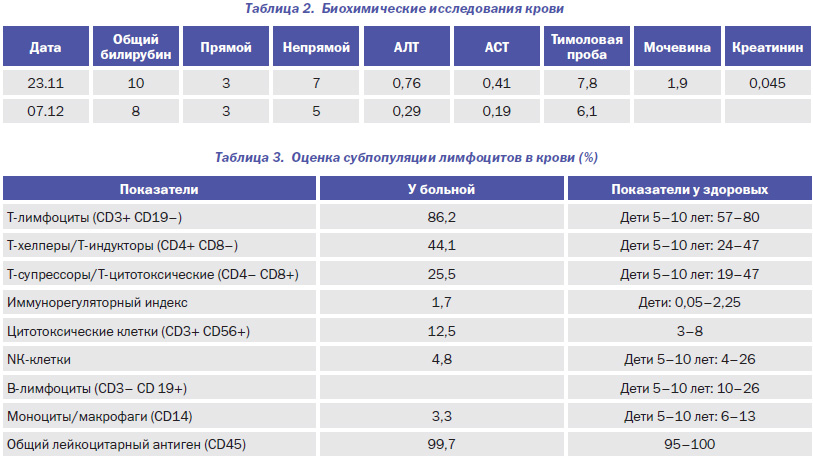
Лабораторное обследование представлено в табл. 1–3.
1. Бактериоскопия крови от 23.11.12 г. и 24.11.12 г. — обнаружены грамположительные кокки.
2. Биохимические исследования крови представлены в табл. 2.
Ревмопробы: повышенные показатели С-реактивного белка — 16,76 мг/л (норма для детей — до 10 мг/л).
Антистрептолизин О — менее 20 МЕ/мл (норма для детей — до 150,0 МЕ/мл).
Ревматоидный фактор — менее 10 МЕ/мл (норма для детей — до 14,0 МЕ/мл).
3. Толстая капля крови на малярию 23.11.12 г. — паразиты не обнаружены.
4. Бактериологические исследования: посев крови на стерильность 23.11.12 г. — стерилен; посев крови на гемокультуру 23.11.12. г. — стерилен.
5. Посев материала из зева на флору: выделен бета-гемолитический стрептококк.
6. Бактериоскопия мокроты: КСП не обнаружены.
7. ИФА крови на ВИЧ от 26.11.12 г. — антитела к ВИЧ не обнаружены. ИФА крови на цитомегаловирус, герпетические вирусы 1-го и 2-го типа обнаружил повышенный титр IgM к цитомегаловирусу — 1,8 (положительный результат — более 1,1) и к герпетическим вирусам 1-го и 2-го типа — 2,77 (положительный результат — более 1,1).
ПЦР к вирусу Эпштейна — Барр положительная.
8. Общий анализ мочи: с/ж, прозрачная, плотность 1012, эритроциты 1–2 в п/зр, лейкоциты 0–1 в п/зр.
9. Анализ мочи по Нечипоренко: лейкоциты — 1,5•106/л, эритроциты — 0.
10. Копроцитограмма: коричневый, оформленный, патологических примесей нет.
11. Анализ кала на яйца глистов — отрицательный.
12. Соскоб на энтеробиоз — отрицательный.
13. Посев кала на Д-группу — отрицательный.
14. Инструментальные обследования:
- R-грамма ОГК — без особенностей;
- эхокардиограмма — без патологии;
- УЗИ органов брюшной полости и почек: в паренхиме печени обнаружены гипоэхогенные очаги с максимальным размером в диаметре до 12 мм. В воротах печени — лимфоузлы диаметром 12 мм. В паренхиме селезенки гипоэхогенные очаги с максимальным размером до 12 мм в диаметре;
- КТ органов брюшной полости с в/в усилением: в селезенке на фоне паренхимы отмечается накопление контраста до 9,0 ед. Н, определяются гиподенсивные очаги плотностью около 60 ед. Н, без четких контуров, от 5 до 7 мм в диаметре, в количестве около 5.
Заключение
Изменения в селезенке можно расценивать как абсцедирование.
Ребенок консультирован:
- лор-врачом: патология не выявлена;
- фтизиатром: инфицирование МБТ 5,4 Бк, что свидетельствует о наличии микобактерий туберкулеза в организме, лечения это состояние не требует, только наблюдения.
- кардиологом: данных о бактериальном эндокардите и миокардите нет;
- хирургом: данных об острой хирургической патологии нет;
- иммунологом: перенесен острый инфекционный мононуклеоз;
- гематологом: данных о лимфопролиферативном процессе нет.
На основании полученных данных установлен клинический диагноз:
- основной: полигерпесвирусная ин-фекция (цитомегаловирусная, герпетическая 1-го и 2-го типа, инфекционный мононуклеоз, вызванный вирусом Эпштейна — Барр), тяжелое течение;
- сопутствующий: инфицирование МБТ 5,4 Бк; абсцедирование селезенки? Вторичный иммунодефицит.
Проведено лечение: стол № 5, инфузионная терапия глюкозо-солевыми растворами в течение 3 сут.; антибактериальная терапия:
- в/в цефепим 1,0 г, курс 10 сут.;
- сумамед (табл.) по 200 мг/г, курс 10 сут.;
- в/в меронем 400 мг/л 3 р/сут, курс 10 сут.;
- в/в ванкомицин 200 мг/г 4 р/сут, курс 7 сут.;
- в/в зовиракс 200 мг/г 3 р/сут, курс 10 сут.;
- изониазид 20 мг/г 1 р/сут в течение 3 мес.;
- симптоматическая терапия.
После проведенного лечения температура тела ребенка нормализовалась, улучшились аппетит и самочувствие, нормализовались показатели периферической крови. Девочка выписана домой с выздоровлением.
После выписки из стационара проведено повторное лабораторное обследование крови методом ИФА на титр антител (IgM, IgG) к цитомегаловирусу, герпетическим вирусам 1-го и 2-го типа и вирусу Эпштейна — Барр. Обнаружены низкие титры IgM ко всем трем типам вирусов и высокие титры IgG к цитомегаловирусу — 5,8 (положительный результат 1,1), к герпесвирусам 1-го и 2-го типа — 2,2 (положительный результат — более 1,1).
Данный клинический случай представляет интерес по следующим причинам:
1. Ребенок инфицирован МБТ 5,4 Бк. Эта аббревиатура означает наличие в организме микобактерий туберкулеза. Однако согласно протоколу лечения больных туберкулезом такое состояние не требует назначения специфической терапии, а рекомендуется только наблюдение. Поскольку 8-летняя девочка, проживающая в сельской местности, до настоящего заболевания росла и развивалась нормально, редко болела простудными (вирусными) заболеваниями, то априори можно утверждать, что ее организм был иммунокомпетентен. Вместе с тем наличие инфицирования МБТ, подтверждаемое реакцией Манту на протяжении ряда лет, свидетельствовало о наличии в организме возбудителя, который сохранялся в иммунокомпетентном организме, но был не в состоянии вызвать болезнь. С другой стороны, сам организм был не в состоянии подавить активность возбудителя, вызвать его эрадикацию, что следует трактовать как незавершенный циклический монопроцесс (М.В. Супотницкий, 2009).
2. На фоне незавершенного циклического монопроцесса, обусловленного МБТ, развился воспалительный процесс в ротоглотке, вызванный гемолитическим стрептококком, принявший клиническую форму стрептококковой фолликулярной ангины. Начавшись с симптомов интоксикации в виде подъема температуры, головной боли, вялости, слабости, снижения аппетита, а также развития местных изменений в ротоглотке: болезненности при глотании, гипертрофии миндалин, их гиперемии, наличия бело-желтых гнойных наложений на миндалинах, подчелюстного лимфаденита, воспалительных изменений в анализе периферической крови (лейкоцитоз, повышенная СОЭ, палочкоядерный сдвиг влево), под влиянием антибактериальной терапии спустя 2 недели он благополучно завершился исчезновением описанных выше изменений. То есть в данном случае имел место завершенный циклический монопроцесс.
3. На фоне течения туберкулезного незавершенного и стрептококкового завершенного монопроцессов у ребенка развилось вторичное иммунодефицитное состояние. Однако на момент стихания клинических проявлений стрептококковой ангины (улучшение общего состояния, повышение активности, улучшение аппетита, исчезновение гнойных налетов на миндалинах) больная продолжала сильно лихорадить, что можно было объяснить наличием очагов абсцедирования в селезенке или активацией какой-либо латентной вирусной инфекции. Лихорадка и наличие воспалительных изменений в периферической крови требовали назначения антибактериальной терапии, которую больная и получала, впрочем, без эффекта. Поэтому с целью дальнейшего диагностического поиска ребенка обследовали на наличие герпесвирусов.
4. Нециклические инфекционные процессы. Результаты исследований оказались неожиданными: была выявлена положительная ПЦР к вирусу Эпштейна — Барр; методом ИФА в сыворотке крови обнаружен повышенный уровень антител класса IgM к цитомегаловирусу и герпетическим вирусам 1-го и 2-го типов.
Особенностью обнаруженной активности герпесвирусов было отсутствие каких-либо, даже минимальных, клинических проявлений инфекций, обычно сопровождающих такую активность.
Более того, даже в периоде стойкого клинического выздоровления ребенка отмечены продолжительная нормализация температуры тела (14 сут.), исчезновение воспалительных изменений в миндалинах, отсутствие каких-либо жалоб, полная нормализация показателей со стороны периферической крови, сохранение активации герпесвирусов, хотя и на более низком уровне.
Эти результаты позволяют высказать предположение о том, что активация герпесвирусной инфекции в организме может протекать без клинических проявлений, оставаясь патогенетически значимой для организма. Подтверждено известное положение об отсутствии влияния антибактериальной терапии на активность герпесвирусной инфекции. Стандартные дозы ациклических нуклеозидов (ацикловир) смогли уменьшить активность, но не прервать процесс полностью.
Заключение
Рассматриваемый случай свидетельствует о возможности развития в организме ребенка многокомпонентного инфекционного процесса. На фоне незавершенного инфекционного процесса (инфицированность МБТ) возникает и успешно поддается лечению фолликулярная ангина (завершенный инфекционный процесс). Это сопровождается возникновением вторичного иммунодефицита, приводящего к активации полигерпетической инфекции (вирус Эпштейна — Барр, герпесвирус, цитомегаловирус), т.е. развитию нециклических инфекционных процессов, которые, несмотря на отсутствие клинических проявлений, обусловливали тяжесть состояния и лихорадку. Такой сценарий развития болезни на современном этапе необходимо учитывать, чтобы своевременно назначать необходимое обследование (на предмет выявления возбудителей со второй стратегией паразитизма) и соответствующую терапию.