Газета «Новости медицины и фармации» Кардиология (475) 2013 (тематический номер)
Вернуться к номеру
Влияние бета-блокаторов и ингибиторов ангиотензинпревращающего фермента на дисфункцию левого желудочка и его ремоделирование у больных ишемической болезнью сердца, осложненной хронической сердечной недостаточностью
Авторы: Шушляпин О.И., к.м.н., доцент, Добровольская И.Н., Рындина Н.Г., Титова А.Ю. - Харьковский национальный медицинский университет, Кафедра внутренней медицины № 2, клинической иммунoлогии и аллергологии
Рубрики: Кардиология
Разделы: Клинические исследования
Версия для печати
Распространенность неинфекционных заболеваний в XXI веке заставила врачей и ученыхмедиков задуматься над проблемой смертности людей далеко не предстарческого возраста. Смерть от ишемической болезни, осложненной сердечной недостаточностью и аритмиями, а также полиморбидность патологических процессов в клинике внутренних болезней побудили к размышлениям о природе комплекса метаболических и структурнофункциональных перестроек в организме человека. Среди грозных расстройств и симптомов заболевания на первом месте стоит нарушение кровообращения в системе отдельных участков миокарда вследствие изменения сосудистой стенки и эндотелия, приводящего к ишемии миокарда, что характеризуется несоответствием возможностей доставки кислорода к миокарду и потребностей в нем последнего для поддержания достаточного уровня окислительных процессов прежде всего в митохондриях клеток.
Такой дисбаланс между возможностью и потребностью, отражающий степень ишемического повреждения, при длительной и глубокой ишемии вызывает необратимые изменения клеток, заканчивающиеся некрозом кардиомиоцитов.
При развитии какоголибо патологического процесса средства для его лечения оказывают защитное действие на весь организм. При ишемической болезни сердца (ИБС) кардиопротективное действие оказывает любой агент или метод воздействия, способный путем прямого влияния на миоцит улучшить выживаемость пациента.
Фармакотерапия хронической сердечной недостаточности (ХСН) — одна из основных составляющих ее лечения. Основными препаратами в терапии ХСН являются ингибиторы ангиотензинпревращающего фермента (ИАПФ) и блокаторы бетаадренорецепторов, поскольку только они могут действенно влиять на темпы прогрессирования нарушений основных функций сердца и наступления смертельного исхода от ХСН. Патогенетически в основе ХСН лежит снижение сократимости миокарда и насосной функции сердца с уменьшением сердечного выброса. В процесс приспособления к существованию в условиях сниженной фракции выброса (ФВ) включаются ренинангиотезинальдостероновая и симпатическая нервная системы. В начале развития сердечной недостаточности включается симпатическая система и ее активация, что проявляется выбросом норадреналина и адреналина, которые вызывают увеличение частоты сердечных сокращений (ЧСС) во время физических нагрузок, что ассоциируется с неблагоприятным прогнозом при ХСН [1, 2].
Бетаадренергические блокаторы — бисопролол, карведилол, метопролол пролонгированного действия и небиволол. Карведилолу принадлежит особая роль в терапии ХСН, так как он гораздо эффективнее других бетаадреноблокаторов замедляет апоптоз кардиомиоцитов, что вызвано прямым антиоксидантным действием, не связанным с адреноблокирующими механизмами [2, 3].
Карведилол, назначаемый в дозе 25 мг 2 раза в день больным с дисфункцией левого желудочка (ЛЖ) вследствие перенесенного инфаркта миокарда, на 23 % снижает смертность, в дозе 1,25–2,5 мг у больных с ХСН и ИБС при постепенном повышении дозы до 15–20 мг улучшает функции ЛЖ и снижает смертность на 35 % у больных ХСН III–IV функционального класса (ФК) [4, 5].
Карведилол также эффективно снижает уровень триглицеридов, ХС ЛПНП, повышая ХС ЛПВП. При этом толерантность к глюкозе под влиянием карведилола не изменяется [6, 7].
При ишемической болезни сердца у больных постинфарктным кардиосклерозом на фоне дисфункции ЛЖ происходит его дилатация и изменение геометрической формы, при этом расширяется его полость, истончаются стенки, снижается сократительная способность миокарда, ударный объем и ФВ. Этот патологический процесс получил название «ремоделирование миокарда». Карведилол в данных обстоятельствах существенно уменьшает конечное систолическое и конечное диастолическое давление (КСД и КДД), что свидетельствует о восстановлении сократительной способности миокарда и улучшении эвакуации крови из полости ЛЖ [8, 9].
При всех указанных нарушениях развивается сократительная слабость ЛЖ, снижаются ударный объем и фракция выбороса по данных ультразвукового исследования (УЗИ) сердца. Перегрузка объемом и давлением левых отделов сердца ведет к легочной гипертонии, наступает недостаточность в малом и большом круге кровообращения, что ухудшает прогноз заболевания и требует немедленного медикаментозного лечения [10].
При применении ИАПФ у больных с атеросклеротическим и постинфарктным кардиосклерозом ремоделирование ЛЖ развивается реже и медленно прогрессирует. Бетаадреноблокаторы также обладают способностью благоприятно влиять на процесс ремоделирования сердца [11, 12].
Ингибиторы АПФ снижают риск смерти на 20–30 % у тяжелобольных с ХСН, а в комбинации с бетаадреноблокаторами ИАПФ улучшают прогноз, что позволяет снизить риск общей смертности на 30–35 % [13, 14].
Положительное влияние бетаадреноблокаторов на функцию миокарда обусловлено отрицательным хроно и инотропным эффектом и, как следствие, уменьшением энергетических потребностей миокарда. Бетаблокаторы защищают миокард от токсического воздействия катехоламинов и обладают антиаритмическим и вазодилатирующим эффектом [15].
Важно назначать карведилол больным пожилого возраста, особенно с сопутствующей патологией. Для достижения лучших результатов в лечении необходимо применять целевые дозы бетаадренергических блокаторов. У этой категории больных следует придерживаться тенденции к полной блокаде бета1рецепторов путем назначения максимальной индивидуально переносимой дозы. Рекомендуется назначать терапию с низких доз, а титрацию проводить постепенно, обычно с интервалом около 2 недель.
Принципы этапного лечения ХСН бетаадренергическими блокаторами: назначение всем больным с ХСН при отсутствии специфических противопоказаний; проведение медленной титрации с повышением дозы, которая заканчивается при достижении целевых или максимально переносимых значений; понижение доз предпочтительнее, чем полная отмена.
Больной должен быть предупрежден, что не следует ожидать быстрого регресса симптоматики, вероятно и некоторое временное ухудшение, которое ни в коем случае не означает, что препарат необходимо отменить. В случае, если у больных во время титрации усиливаются симптомы сердечной недостаточности или возникают другие нежелательные явления, врач предлагает применить диуретики и метаболическую терапию (панангин, предуктал, пумпан).
Целью настоящего исследования стало изучение влияния карведилола у больных с атеросклеротическим и постинфарктным кардиосклерозом на состояние кардиогемодинамики, клиническое течение и прогноз заболевания.
Материал и методы исследования
Под наблюдением находился 31 больной ИБС, из которых 12 больных перенесли инфаркт миокарда. Все пациенты страдали гипертонической болезнью, имели признаки ХСН II–III ФК по классификации NYHA и получали бетаадреноблокатор карведилол, а также базисную терапию — ИАПФ и диуретики. Больные были разделены на 2 группы: в первой группе наряду с базисной терапией назначали карведилол в дозе 12,5 мг 2 раза в день, во второй группе пациенты наряду с базисной терапией получали карведилол в дозе 25 мг 2 раза в день. Подбор дозы карведилола проводили методом медленного титрования, начиная с 12,5 мг 2 раза в день с постепенным увеличением дозы каждые 7 дней под постоянным контролем артериального давления (АД) и ЧСС [16].
В процессе лечения оценивали структурнофункциональное состояние сердца путем проведения УЗИ с определением КСД, конечного систолического объема (КСО), конечного диастолического объема (КДО) и конечного диастолического размера (КДР).
Результаты исследования и их обсуждение
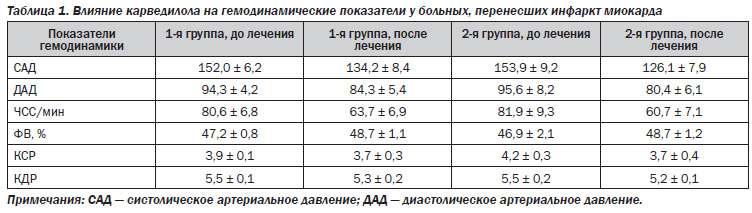
У всех больных было достоверное исходное снижение КДД, ударного и сердечного индексов, а также ФВ, что сопровождалось повышением общего периферического сопротивления.
Применение карведилола привело к снижению как систолического, так и диастолического артериального давления.
Назначение карведилола хорошо переносилось больными и улучшило их клинический статус — уменьшились приступы стенокардии и признаки сердечной недостаточности. Карведилол успешно контролировал АД путем снижения систолического и диастолического давления [17].
У больных отмечалось повышение ФВ за счет увеличения сократительной способности миокарда и уменьшение конечного систолического и диастолического размера.
Карведилол сочетает в себе бетаадреноблокирующую и вазодилатирующую активность, с чем связано антиангинальное и противоишемическое действие. Благодаря антиоксидантному эффекту карведилола уменьшается выраженность стенокардии посредством двух механизмов: защита миокарда от ишемического повреждения происходит путем устранения свободных радикалов, а предотвращение перекисного окисления липопротеидов низкой плотности замедляет прогрессирование атеросклероза и ИБС. Кроме того, карведилол уменьшает вязкость плазмы крови, агрегацию эритроцитов и тромбоцитов, что особенно важно для больных, перенесших инфаркт миокарда. Из этого следует, что благоприятное влияние карведилола наиболее выражено в группе больных, получавших высокие дозы данного препарата [18] (табл. 1).
У больных с постинфарктным кардиосклерозом лечение бетаблокаторами приводило к ухудшению течения болезни, характеризовавшегося развитием симптомов декомпенсации, что требует рекомендации по применению бетаблокаторов у декомпенсированных больных: дополнительное использование ИАПФ, применение только у больных, находящихся в состоянии компенсации, прием бетаблокаторов, начиная с малых доз (1/8 среднетерапевтической) с медленным (до 6 мес.) титрованием [19].
Тем не менее при соблюдении этих правил, если в первые недели лечения отмечается снижение сердечного выброса на 15 %, это дает основание предполагать, что больные постинфарктным кардиосклерозом не могут лечиться бетаблокаторами, и чем больше тяжесть декомпенсации, тем слабее защитное действие катехоламинов и сильнее их негативное влияние на кардиомиоциты.
Выводы
1. Карведилол уменьшает КСР и КДР и увеличивает фракцию выброса, что снижает прогрессирование постинфарктного ремоделирования и улучшает качество жизни пациентов, перенесших инфаркт миокарда.
2. Наиболее выраженный эффект карведилола в группе больных, получавших более высокие дозы препарата.
3. Ингибиторы АПФ снижают риск смерти на 20–30 %, и добавление к ним бетаадреноблокаторов улучшает прогноз заболевания.
4. Назначение карведилола в дополнение к ИАПФ у больных с тяжелой систолической дисфункцией левого желудочка позволяет снизить риск общей смертности на 30–35 %.
5. Карведилол, уменьшая вязкость плазмы крови, агрегацию тромбоцитов и эритроцитов, оказывает благоприятный эффект, важный для больных, перенесших инфаркт миокарда.
6. Карведилол — эффективное и безопасное средство при лечении больных с ХСН, положительно влияет на ремоделирование ЛЖ как при ИБС, осложненной ХСН, так и при постинфарктном кардиосклерозе с выраженной дилатацией, изменением геометрической формы ЛЖ и нарушением его функции.
7. Карведилол сочетает в себе бетаадреноблокирующую функцию и вазодилатирующую активность, с чем, главным образом, связано его антиангинальное и противоишемическое действие.
8. Карведилол снижает ЧСС за счет блокирования бета1рецепторов, что способствует уменьшению потребности миокарда в кислороде.
9. Антиоксидантный эффект карведилола уменьшает выраженность стенокардии путем устранения свободных радикалов, защищая миокард от ишемического повреждения, и предотвращает перекисное окисление липопротеидов низкой плотности, замедляя прогрессирование атеросклероза и ИБС.
10. Комплексное лечение больных со стабильной стенокардией, осложнившейся ХСН II–III ФК, с применением карведилола способствовало улучшению самочувствия и повышению работоспособности, уменьшению выраженности боли и ощущений дискомфорта, снижению потребности в нитратах, уменьшению сердцебиений, интенсивности головной боли и головокружений.
11. Применение карведилола обеспечивает надежный контроль частоты желудочковых сокращений, приводит к снижению эктопической активности (желудочковых экстрасистол) у больных с постоянной формой фибрилляции предсердий.
12. Применение карведилола в комплексной терапии больных с артериальной гипертензией способствует положительной динамике УЗИпоказателей (уменьшение размеров левого предсердия, снижение конечного систолического и диастолического размера и объема, увеличение ФВ).
1. Воронков Л. Выбор оптимального блокатора бетарецепторов для лечения больных с хронической сердечной недостаточностью // Доктор. — 2001. — № 4(8). — С. 2829.
2. Воронков Л.Г., Амосова К.М., Багрій А.Е. та ін. Робоча група Української асоціації кардіологів. Рекомендації Української асоціації кардіологів з діагностики, лікування та профілактики хронічної серцевої недостатності у дорослих // Український кардіологічний журнал. — 2006. — № 5. — С. 107117.
3. Мареев В.Ю. Бетаадреноблокаторы — новое направление в лечении хронической сердечной недостаточности // Русский медицинский журнал. — 1999. — № 7. — С. 7678.
4. Мареев В.Ю. Изменение стратегии лечения хронической сердечной недостаточности. Время бетаблокаторов // Кардиология. — 1998. — № 12. — С. 411.
5. Сидоренко Б.А., Ревунова И.В., Преображенский Д.В. Карведилол и другие бетаблокаторы при лечении больных с хронической сердечной недостаточностью // Кардиология. — 1998. — № 1. — С. 6671.
6. Явелов И. Влияние бетаблокаторов на смертность больных с сердечной недостаточностью: метаанализы проведенных исследований // Русский медицинский журнал. — 1968. — № 6. — С. 10611064.
7. Bristow M.R. Betaadrenergic receptor blocade in chronic heatr failure // Circulation. — 2000. — 101(5). — 558569.
8. Colucci W.S., Parcker M., Bristow M.R. et al. Carvedilol inhibits clinical progression in pts with mild symptoms of heart failure. US Carvedilol Heart Failure Stude Group // Circulation. — 1996. — 94(11). — 28002806.
9. Dangie H.J. Carvedilol postinfarct survival controlled evaluation (CAPRICORN): a multinational, randomised, double blind study on the effects of carvedilol on mortality and morbidity in pts with ventricular disfunction after MI. 50th Annual Scientific Sessions of the American College of Cardiology, 2001.
10. Endo A. Comparison between ischemic and nonischemic heart disease in carvedilol therapy for chronic heart failure. Abstract of the 20th Meeting and Scientific Sessions of International Society of Heart and Lung Transplantation, 2000 April 5–8, Osaka, Japan.
11. Matsuda Y., Akita H., Terashima M. et al. Carvedilol improves endoteliumdependent dilatation in pts with coronary artery disease // Amer. Heart J. — 1940. — 5. — 753759.
12. Metra M., Nodari S., Dei Cas L. Betablockade in heart failure: selective versus nonselective agents // Am. J. Cardiovasc. Drugs. — 2001. — 1(1). — 314.
13. Nuttali S.L., Langford N.J., Kendall M.J. Betablokers in heart failure2. Mode of action // J. Clinical. Pharmacol. — 2001. — 26(1). — 14.
14. Parcker M., Coats A.J., Fowler M.B. et al. Effect of carvediol on survival in severe chronic heart failure // N. Engl. J. Med. — 2001. — 344(22). — 16511658.
15. Parcker M., Bristow M.R., Cohn J.N. et al. The effect of carvedilol on morbidity and mortality in pts with chronic heart failure. U.S. Carvedilol Heart Failure Sudy Group // New Engl. J. Med. — 1996. — 334(21). — 13491355.
16. Ruffolo R.R. Jr, Gellai M., Hieble J.P. et al. The pharmacology of carvedilol // Eur. J. Clin. Pharmacol. — 1990. — 38 (Suppl. 2). — S82S588.
17. Sponer G., Strein K., Barrtsch W. et al. Vasodilatory action of carvedilol // J. Cardivascular. Pharmacol. — 1992. — 19 (Suppl. 1). — S5S11.
18. Sponer G., Barrtsch W., Strein K. et al. Pharmacological profile of cardvedilol as a betablocking agent with vasodilating and hypotensive properties // J. Cardiovascular. Pharmacol. — 1987. — 9(3). — 317327.
19. Yue T.L., Cheng H.Y., Lysko P.G. et al. Carvediol, a new vasodilatator and betaadrenoreceptor antagonists, ia an antioxidant and free radical scavenger // J. Pharmacol. Exp. Therapy. — 1992. — 263(1). — 9298.