Журнал «Neoplasm» 1(13) 2014
Вернуться к номеру
Особливості хіміотерапії білатерального раку молочних залоз
Авторы: Готько Є.С., Цигика Д.Й., Жеро С.В., Пригара Д.В., Погорєлова Н.Є., Ігнатко В.Я. - Ужгородський національний університет; Інститут післядипломної освіти та доуніверситетської підготовки, кафедра радіології і онкології, м. Ужгород
Рубрики: Онкология
Разделы: Клинические исследования
Версия для печати
У практиці лікарів-онкологів дедалі частіше зустрічаються випадки двобічного ураження молочних залоз. Проте до сьогодні немає загальноприйнятої тактики лікування білатерального раку молочних залоз, зокрема не вирішено питання хіміотерапії цих пухлин.
Матеріали і методи. В основу роботи покладено ретроспективний і проспективний аналіз результатів діагностики та лікування 195 хворих на метахронний та 77 хворих на синхронний білатеральний рак молочних залоз (РМЗ) за період з 1995 до 2011 року. Вибірка пацієнток проводилась у онкологічних закладах шести областей України. До контрольної групи були включені 92 хворі на унілатеральний РМЗ.
Результати. Визначено залежність показників загальної виживаності та виживаності без прогресії хворих на уні- та білатеральний РМЗ від схем хіміотерапії. П’ятирічна загальна виживаність пацієнток, пролікованих за схемою CMF, становила 87 % у групі метахронного РМЗ, 39 % — у групі синхронного РМЗ та 81 % — серед хворих на унілатеральний РМЗ. У пролікованих антрациклінвмісними схемами спостерігались такі результати: метахронний РМЗ — 74 %, синхронний — 0,00 %, унілатеральний — 88 %.
Показники 5-річної виживаності без прогресії були такими. Проліковані за схемою CMF: метахронний РМЗ — 79 %, синхронний — 46 %, унілатеральний — 76 %. Проліковані за антрациклінвмісними схемами: метахронний РМЗ — 59 %, синхронний — 0,00 %, унілатеральний — 84 %.
Висновки. Ад’ювантну поліхіміотерапію потрібно застосовувати в усіх випадках виникнення метахронного та синхронного білатерального раку молочної залози незалежно від патоморфологічних та рецепторних характеристик пухлин. При виборі тактики лікування білатерального раку молочних залоз перевагу слід надавати схемам, що містять антрацикліни і/або таксани.
Bilateral lesions of breasts are common cases in oncologists practice nowadays. However, a standard treatment strategy of bilateral breast cancer (in particular chemotherapy of these tumors) hasn’t been carried out yet.
Materials and Мethods. The work is based on retrospective and prospective analysis of the diagnosis and treatment of 195 patients with metachronous and 77 patients with synchronous bilateral breast cancer (BC) for the period from 1995 to 2011. Sampling was conducted in cancer establishments among six regions of Ukraine. The control group included 92 patients with unilateral breast cancer.
Results. We defined the dependence of parameters of overall survival and progression-free survival of patients with uni- and bilateral breast cancer on the chemotherapy regimens. Five-year overall survival of patients treated with CMF scheme was 87 % in the metachronous breast cancer, 39 % — in the group of synchronous breast cancer and 81 % of patients with unilateral breast cancer. Among patients treated with anthracycline based schemes the results are as follows: metachronous BC — 74 %, synchronous — 0.00 % unilateral — 88 %. Five-year progression-free survival were as follows: treated with scheme CMF: metachronous BC — 79 %, synchronous — 46 %, unilateral — 76 %. Treated with anthracycline based schemes: metachronous BC — 59 %, synchronous — 0.00 %, unilateral — 84 %.
Conclusions. Adjuvant chemotherapy should be used in all cases of synchronous bilateral metachronousand breast cancer regardless of the receptor and pathological characteristics of tumors. Schemes that include anthracyclines and/or taxanes should be preferred when choosing a treatment strategy of bilateral breast cancer.
В практике врачей-онкологов все чаще встречаются случаи двустороннего поражения молочных желез. Однако до сих пор нет общепринятой тактики лечения билатерального рака молочных желез, в частности не решен вопрос химиотерапии этих опухолей.
Материалы и методы. В основу работы положены ретроспективный и проспективный анализ результатов диагностики и лечения 195 больных метахронным и 77 больных синхронным билатеральным раком молочных желез (РМЖ) за период с 1995 по 2011 год. Выборка пациенток проводилась в онкологических учреждениях шести областей Украины. В контрольную группу было включено 92 больных унилатеральным РМЖ.
Результаты. Определена зависимость показателей общей выживаемости и выживаемости без прогрессии больных уни- и билатеральным РМЖ от схем химиотерапии. Пятилетняя общая выживаемость пациенток, пролеченных по схеме CMF, составила 87 % в группе метахронного РМЖ, 39 % — в группе синхронного РМЖ и 81 % — среди больных унилатеральным РМЖ. У пролеченных антрациклинсодержащими схемами наблюдались следующие результаты: метахронный РМЖ — 74 %, синхронный — 0,00 %, унилатеральный — 88 %.
Показатели 5-летней выживаемости без прогрессии были следующими. Пролеченные по схеме CMF: метахронный РМЖ — 79 %, синхронный — 46 %, унилатеральный — 76 %. Пролеченные по антрациклинсодержащим схемам: метахронный РМЖ — 59 %, синхронный — 0,00 %, унилатеральный — 84 %.
Выводы. Адъювантную полихимиотерапию нужно применять во всех случаях возникновения метахронного и синхронного билатерального рака молочной железы независимо от патоморфологических и рецепторных характеристик опухолей. При выборе тактики лечения билатерального рака молочных желез предпочтение следует отдавать схемам, содержащим антрациклины и/или таксаны.
білатеральний рак молочних залоз, хіміотерапія.
bilateral breast cancer, chemotherapy.
билатеральный рак молочных желез, химиотерапия.
Статья опубликована на с. 48-53
Білатеральний рак молочних залоз (БРМЗ) — рідкісна патологія, яка з часом дедалі частіше трапляється в онкологічній практиці, про що наголошують багато дослідників. Системний аналіз джерел інформації свідчить, що проблема білатерального раку молочних залоз у багатьох аспектах залишається маловивченою, суперечливою, а тому — актуальною. До сьогоднішнього часу не виявлено вірогідних клініко-морфологічних і біологічних факторів, що дозволили б прогнозувати можливість виникнення білатерального раку молочної залози [1]. Недостатньо вивченими факторами, що впливають на ризик розвитку білатерального раку молочних залоз, залишаються гістологічний та рецепторний статуси злоякісних пухлин, залежність прогнозу від виду лікування [2].
Дискутабельним залишається також питання підходу до лікування хворих на рак молочної залози з вираженими прогностичними факторами ризику розвитку БРМЗ та пацієнток із встановленим синхронним чи метахронним білатеральним раком [1, 3]. Визначення принципових позицій у виборі лікувальної тактики залишається одним з актуальних аспектів проблеми білатерального раку молочних залоз. У першу чергу це пов’язано зі збільшенням питомої ваги таких хворих. Як зазначає Н.В. Аблицова [4], ще кілька десятиліть тому виявлення другої злоякісної пухлини, як правило, було протипоказанням до планування радикального лікування.
A. De la Rochefordiere et al. [5] а також E. Janschek et al. [6] переконували, що лікувальна тактика у хворих на метахронний рак молочних залоз не повинна відрізнятися від такої у хворих з однобічним раком. У свою чергу, M. Mottolese et al. [7] вважають, що лікувальна тактика повинна відрізнятися більшим радикалізмом.
Як зауважують H.M. Verkooijen et al. [8], неоад’ювантна терапія при місцево-поширеному процесі з однієї або обох сторін вірогідно збільшує і загальну, і безрецидивну виживаність, у той же час неоад’ювантне лікування при первинно-операбельних стадіях не призводить до істотного покращання виживаності.
Багато авторів зараховують хворих із білатеральним РМЗ до групи раку високого ризику. Тому виправданим вважають більший радикалізм у лікуванні білатерального раку молочних залоз порівняно з однобічним РМЗ. Однак J. Skowronek та T. Piotrowski [9] стверджують, що лікування метахронної пухлини повинно бути подібним до лікування першої пухлини.
Проте наявні дослідження проблеми БРМЗ не дають однозначної відповіді на питання лікування метахронного раку, зокрема призначення схеми хіміотерапії (ХТ). Якою повинна бути схема ХТ при лікуванні другої пухлини, якщо першу пухлину також піддали хіміотерапії? Чи достатньо ефективним є застосування одної схеми ХТ при лікуванні і першого, і другого раку?
Відсутність єдиного підходу до лікування білатерального РМЗ визначила актуальність нашого дослідження.
Матеріали і методи
В основу роботи покладено ретроспективний і проспективний аналіз результатів діагностики та лікування хворих на метахронний та синхронний білатеральний рак молочних залоз.
У дослідження були включені 272 хворі на білатеральний рак молочних залоз за період з 1995 до 2011 року. Вибірка пацієнток проводилась у медичних установах онкологічного профілю шести областей України. До контрольної групи були включені 92 хворі на унілатеральний рак молочної залози. У всіх хворих діагноз раку молочної залози був підтверджений гістологічно.
Із 272 хворих на БРМЗ виявлено 195 хворих на метахронний та 77 хворих — на синхронний рак молочних залоз.
До синхронних білатеральних були віднесені ті пухлини, що виявлялись одночасно в обох молочних залозах або з інтервалом між першою і другою пухлиною не більше 6 місяців. До метахронного білатерального раку були зараховані ті пухлини, що виявлялись в обох молочних залозах послідовно через 6 місяців і більше.
Статистична обробка матеріалу здійснювалася за допомогою програми R 2.15.1 (R Core Team (2012). R: A language and environment for statistical computing) із використанням додаткового пакету для аналізу виживаності survival.
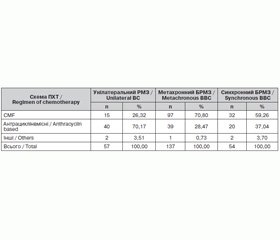
Залежно від наявності хіміотерапії в лікуванні раку молочної залози у трьох групах пацієнтки були розподілені таким чином (табл. 1).
З урахуванням аналізу схем хіміотерапії, що застосовувалися в лікуванні унілатерального та білатерального РМЗ, хворих було розподілено таким чином (табл. 2).
Для визначення ефективності лікування хворих на білатеральний рак молочних залоз із застосуванням різних схем хіміотерапії ми використовували оцінку загальної виживаності та виживаності без прогресії. Отримані дані ми порівняли із показниками виживаності хворих на унілатеральний рак молочної залози.
Під час нашого дослідження ми виділили дві різні групи хворих на метахронний БРМЗ, які відрізнялися за отриманими схемами хіміотерапії у комплексі лікування. До однієї групи ми зарахували пацієнток, які лікувалися з використанням циклофосфану, метотрексату і 5-фторурацилу (CMF). До іншої групи були зараховані пацієнтки, які отримували різні схеми хіміотерапії з препаратами антрациклінового ряду.
Групи хворих на синхронний БРМЗ, які відрізнялися за отриманими схемами хіміотерапії в комплексі лікування, були побудовані таким самим чином, як і при метахронному БРМЗ (CMF проти антрациклінвмісних схем). Однак невеликий час спостереження за хворими на синхронний БРМЗ не дав нам можливості визначити показники 10-річної виживаності. Тому ми оцінювали показники 3- та 5-річної загальної виживаності та виживаності без прогресії хворих на білатеральний та унілатеральний РМЗ.
Результати та їх обговорення
Дослідивши вплив різних схем поліхіміотерапії (PXT) на загальну виживаність у лікуванні метахронного, синхронного БРМЗ та унілатерального РМЗ, ми отримали такі результати (табл. 3).
Як видно з табл. 3, серед хворих, у лікуванні яких використовувалася схема CMF, 3-річна загальна виживаність становила 91,32 ± 3,85 %, а 5-річна — 87,00 ± 4,93 % пацієнток. Серед пацієнток, яких лікували за схемами ПХТ із препаратами антрациклінового ряду, 3-річна загальна виживаність була 82,74 ± 6,68 %, а 5-річна — 74,10 ± 10,67 % хворих (Cox regression, p = 0,0195).
У хворих на синхронний БРМЗ, лікування яких проводилося за схемою CMF, 3 роки пережили 88,20 ± 7,95 % хворих, а 5 років — 39,24 ± 17,03 % хворих. Серед пацієнток, яких лікували за схемами ПХТ з антрациклінами, 3 роки пережили 62,72 ± 13,33 % осіб, а ось 5-річний рубіж не пережив ніхто (Cox regression, р = 0,0273).
Серед пацієнток із унілатеральним РМЗ, у лікуванні яких використовувалася схема CMF, 3-річна загальна виживаність становила 88,10 ± 7,35 % хворих, а 5-річна — 80,96 ± 11,34 % хворих. Серед пацієнток, яких лікували за схемами ПХТ з антрациклінами, 3 роки пережили 92,40 ± 5,22 % осіб, а 5-річний рубіж подолало 87,66 ± 9,53 % хворих із однобічним РМЗ (Cox regression, р = 0,0513).
При дослідженні виживаності без прогресії хворих на унілатеральний та білатеральний рак молочних залоз залежно від виду хіміотерапевтичного лікування ми отримали такі результати (табл. 4).
Проведеним дослідженням щодо виживаності без прогресії хворих на метахронний білатеральний рак молочних залоз залежно від виду хіміотерапевтичного лікування нами встановлено, що 3-річна виживаність без прогресії серед пацієнток, пролікованих за схемою CMF, становила 89,65 ± 4,25 %. П’ятирічний показник виживаності пацієнток у групі із застосуванням схеми CMF становив 78,80 ± 4,98 % хворих. З-поміж пацієнток, яких лікували за антрациклінвмісними схемами, без прогресії прожили 80,52 ± 7,24 %, а п’ять років пережили 58,90 ± 9,50 % хворих (Cox regression, р = 0,0407).
Виживаність без прогресії серед хворих на синхронний БРМЗ, яких було проліковано за схемою CMF, становила 85,80 ± 7,74 % жінок. П’ятирічний показник у цієї групи пацієнток становив 45,70 ± 18,03 %. А от з-поміж хворих, у лікуванні яких використовували антрациклінвмісні схеми, три роки без прогресії пережили 55,60 ± 13,70 % жінок, у той час як 5-річний рубіж не подолав ніхто (Cox regression, р = 0,052).
Щодо хворих на унілатеральний РМЗ у табл. 4 ми бачимо, що 3-річна виживаність без прогресії серед тих, які були проліковані за схемою CMF, становила 83,97 ± 7,23 % жінок. П’ятирічний показник у цієї групи пацієнток становив 74,75 ± 12,36 %. А з-поміж хворих, у лікуванні яких використовували антрациклінвмісні схеми, 3 роки без прогресії пережили 89,90 ± 6,75 % жінок, 5-річний рубіж подолали 83,74 ± 10,53 % пацієнток (Cox regression, р = 0,0452).
Як відомо, при лікуванні раку молочної залози доведена перевага схем хіміотерапії з препаратами антрациклінового ряду над схемою CMF. У нашому дослідженні це підтверджено тільки в контрольній групі серед хворих на унілатеральний рак молочної залози. У двох групах білатерального РМЗ отримані нами дані статистично вірогідні та свідчать про те, що лікування за схемою CMF має перевагу в загальній виживаності та виживаності без прогресії хворих із метахронним та синхронним БРМЗ над антрациклінвмісними схемами. Проте, на нашу думку, такі результати пов’язані насамперед із тим, що антрациклінвмісні схеми застосовувалися у прогностично гірших випадках білатерального раку молочних залоз.
При порівнянні хворих на уні- та білатеральний РМЗ залежно від схем хіміотерапії показники виживаності кращі у пацієнток з однобічним процесом. Це може свідчити про те, що лікування білатерального раку молочних залоз за схемою CMF або антрациклінвмісними схемами є недостатнім, що підтверджується показниками виживаності хворих на БРМЗ. Адже виживаність хворих на білатеральний РМЗ залишається гіршою. Це свідчить про більшу агресивність злоякісного процесу з двобічним ураженням молочних залоз.
Висновки
1. Ад’ювантну поліхіміотерапію потрібно застосовувати в усіх випадках виникнення метахронного та синхронного білатерального раку молочної залози незалежно від патоморфологічних та рецепторних характеристик пухлин.
2. При виборі тактики лікування білатерального раку молочних залоз перевагу слід надавати схемам, які містять антрацикліни і/або таксани.
Features of Bilateral Breast Cancer Chemotherapy
As emphasized by many researchers, bilateral breast cancer (ВВС) — a rare pathology that over time becomes more common in oncology practice. System analysis of sources suggests that the problem of bilateral breast cancer in many aspects remain poorly researched, controversial and thus — up-to-date. Accurate morphological and biological factors hasn’t been found so far which would be able to predict the possibility of bilateral breast cancer [1]. Histological and receptor status of tumors still remain poorly researched factors that influence the risk of bilateral breast cancer, as well as prediction dependence on the type of treatment [2].
The issue of the approach towards the treatment of breast cancer with distinct prognostic risk factors BBC and patients with established bilaterally synchronous or metachronous cancer still remains under discussion [1, 3]. Determination of the principal positions in the choice of treatment strategy remains one of the important aspects of the bilateral breast cancer problem. This is primarily due to the increase in the proportion of such patients. According to Ablytsova N.V. [4] a few decades ago the second detection of malignant tumor usually was a reason for a contraindication to radical treatment planning.
De la Rochefordiere A. et al. [5] and Janschek E. et al. [6] argued that therapeutic tactics among patients with breast cancer metachronous should not differ from that among patients with unilateral cancer. In turn Mottolese M. et al. [7] believe that medical tactics should vary and be more radical.
As noted by Verkooijen H.M. et al. [8], neoadjuvant therapy with a case of locally advanced course on one or both sides significantly increases the overall and disease–free survival while neoadjuvant treatment for primary operable stage does not lead to a significant survival improvement.
Many authors include patients with bilateral breast cancer into the group of high risk cancer. That is why a greater radicalism in the treatment of bilateral breast cancer is viewed as justified compared with unilateral breast cancer. However, Skowronek J. and Piotrowski T. [9] argue that the treatment of metachronous tumor should be similar to the treatment of the first tumor.
However, existing researches of BBC problem do not give a clear answer to the question of metachronous cancer treatment, in particular, chemotherapy regimens. What chemotherapy scheme should be used in the treatment of the second tumor, if the first tumor is also subjected to chemotherapy? Is it sufficiently effective to use one scheme of chemotherapy in the treatment of first and second cancer?
The lack of a unified approach to the treatment of bilateral breast cancer has identified the relevance of our study.
Materials and Methods
The work is based on retrospective and prospective analysis of the diagnosis and treatment of metachronous and synchronous bilateral breast cancer.
The study includes 272 patients with bilateral breast cancer during the period from 1995 to 2011. The sample of patients has been carried out in oncological hospitals among six regions of Ukraine. The control group includes 92 patients with unilateral breast cancer. All patients diagnosed with breast cancer were confirmed histologically.
Among 272 patients with BBC 195 patients were identified with metachronous and 77 patients with synchronous breast cancer.
Towards synchronous bilateral tumors were classified those tumors that were identified synchronously in both breasts or with the interval between the first and second tumor is not more than 6 months. Tumors that were detected in both breasts gradually after 6 months or more were classified as metachronous bilateral breast cancer.
Statistical analysis of the material was carried out using R 2.15.1 (R Core Team (2012). R: A language and environment for statistical computing) using an additional package for the analysis of survival «survival».
Three groups of patients were distributed as follows depending on the availability of chemotherapy in the treatment of breast cancer (Table 1).
Analyzing regimens that have been used in the treatment of unilateral and bilateral breast cancer, the patients were classified as follows (Table 2).
To determine the effectiveness of treatment of patients with bilateral breast cancer with different chemotherapy regimens we used overall survival and progression–free survival estimation. This data was compared with the survival rates of patients with unilateral breast cancer.
During our research we have identified two different groups of patients with metachronous BBC that differed according to received chemotherapy in combination treatment. In the first group are patients who have been treated with the use of cyclophosphamide, methotrexate and 5- fluorouracil (CMF). Another group includes patients treated with different regimens of anthracycline drugs row.
Groups of patients with synchronous BBC that differed according to the received chemotherapy in combination treatment, were constructed in the same manner as in metachronous BBC (CMF vs. anthracycline based schemes). However, conducting a short time monitoring among patients with the synchronous BBC hasn’t given us the opportunity to identify indicators of 10-year survival. Therefore, we evaluated the performance of 3- and 5-year overall survival and progression-free survival of patients with bilateral and unilateral breast cancer.
Results and Discussion
Examining the impact of different schemes of chemotherapy on overall survival in the treatment metachronous, synchronous BBC and unilateral BC we obtained the following results (Table 3).
As can be seen from the table 3, among patients who were treated with the scheme CMF, 3-year overall survival rate amounted to 91.32 ± 3.85 %, and 5-year — 87.00 ± 4.93 % of patients. Among patients treated by chemotherapy regimens with anthracycline drugs 3-year overall survival rate amounted to 82.74 ± 6.68 %, and 5-year — 74.10 ± 10.67 % of patients (Cox regression, p = 0.0195) .
Among patients with synchronous BBC whose treatment was carried out with the CMF scheme, survived three years 88.20 ± 7.95 % of patients, and 5-years — 39.24 ± 17.03 % of patients. Among patients treated with schemes with anthracyclines, 3-years survived 62.72 ± 13.33 % of women, but the 5-year milestone has not experienced one (Cox regression, p = 0.0273).
Among patients with unilateral breast cancer, which is used in the treatment scheme CMF, 3-year overall survival rate amounted to 88.10 ± 7.35 % of patients, and 5-year — 80.96 ± 11.34 % of patients. Among patients treated for chemotherapy schemes with anthracyclines 3-years survived 92.40 ± 5.22 % women and 5-year milestone broke 87.66 ± 9.53 % of patients with unilateral breast cancer (Cox regression, p = 0.0513).
In the study of progression-free survival (PFS) among patients with unilateral and bilateral breast cancer, depending on the type of chemotherapy, we obtained the following results (Table 4).
According to the carried out researches on PFS among patients with metachronous bilateral breast cancer, depending on the type of chemotherapy we found that 3-year PFS among patients treated with CMF scheme amounted to 89.65 ± 4.25 %. The five-year survival rate of patients in the group using the CMF scheme was 78.80 ± 4.98 % of patients. Among patients treated with anthracycline based schemes without progression lived 80.52 ± 7.24 %, and five years survived 58.90 ± 9.50 % of patients (Cox regression, p = 0.0407).
Progression-free survival among patients with synchronous BBC who were treated by CMF scheme amounted to 85.80 ± 7.74 % of women. The five-year rate in this group of patients was 45.70 ± 18.03 %. But among patients who were treated by anthracycline based scheme three years without progression survived 55.60 ± 13.70 % of women, while the 5-year threshold is not crossed by anyone (Cox regression, p = 0.052).
As for patients with unilateral breast cancer, in Table 4 we see that the 3-year PFS among those who were treated with CMF scheme amounted to 83.97 ± 7.23 % of women. The five-year rate in this group of patients was 74.75 ± 12.36 %. And among patients with anthracycline based scheme treatment 3 years without progression survived 89.90 ± 6.75 % women, 5-year milestone broke 83.74 ± 10.53 % of patients (Cox regression, p = 0.0452).
As known, while treating breast cancer with chemotherapy regimens demonstrated superiority of anthracycline drugs scheme over CMF. In our study, it is confirmed only in the control group among patients with unilateral breast cancer. Two groups of bilateral breast cancer, our findings are statistically significant and suggest that treatment with CMF scheme has an advantage in overall survival and progression-free survival for patients with synchronous and metachronous BBC over anthracycline based schemes. However, we believe these results relate primarily to the fact that anthracycline based scheme is used in the prognostically worst cases of bilateral breast cancer.
Comparing patients with uni- and bilateral breast cancer depending on regimens better survival rates are among patients with unilateral disease. This may indicate that treatment with bilateral breast cancer scheme CMF, or anthracycline based schemes are inadequate and not sufficient, which is proved by the survival rates of patients with BBC. Indeed, the survival rate of patients with bilateral breast cancer are worse. This indicates a more aggressive malignancy with bilateral lesions of the breast.
Conclusions
1. Adjuvant chemotherapy should be used in all cases of synchronous bilateral metachronous and breast cancer, regardless of the receptor and pathological characteristics of tumors.
2. When choosing a treatment strategy of bilateral breast cancer should be the preferred schemes that include anthracyclines and/or taxanes.
1. Hartman M., Czene K., Reilly M., Adolfsson J., Bergh J., Adami H.-O., Dickman P.W., Hall P. Incidence and Prognosis of Synchronous and Metachronous Bilateral Breast Cancer // Journal of Clinical Oncology. — 2007. — Vol. 25, № 27 (September 20). — Р. 4210–4216.
2. Kurian A.W., McClure L.A., John E.M., Horn-Ross P.L., Ford J.M., Clarke C.A. Second Primary Breast Cancer Occurrence According to Hormone Receptor Status // J. Natl. Cancer Inst. — 2009. — 101. — 1058–1065.
3. Бит-Сава Е.М. Клинические и генетические аспекты наследственного рака молочной железы // Медицинский академический журнал. — 2006. — № 1. — С. 95–101.
4. Аблицова Н.В. Лечебная тактика при первично-множественном раке молочной железы // Российский онкологический журнал. — 2008. — 5. — С. 58–62.
5. De-La Rochefordiere A., Mouret-Fourme E., Asselain B. et al. Metachronous contrlateral breast cancer as first event of relapse // International J. of radiat., oncology, biology, physics. — 1996. — Vol. 36, № 3. — Р. 615–621.
6. Janschek E., Kandioler-Eckersberger D. et al. Contralateral breast cancer; molecular differentiation between metastasis and second primary cancer // J. Breast cancer research and treatment. — 2001. — Vol. 67. — P. 1–8.
7. Mottolese M., Benevolo M., Del Monte G. et al. Role of p53 in high-risk breast cancer patients treated with adjuvant anthracycline-based chemotherapy // J. Cancer Res. Clin. Oncol. — 2000. — Vol. 126. — P. 722–729.
8. Verkooijen H.M., Chatelain V., Fioretta G. et al. Survival after bilateral breast cancer: Results from a population-based study // Breast Cancer Research and Treatment. — 2007. — Vol. 105, № 3. — 347–357.
9. Skowronek J., Piotrowski T. Bilateral breast cancer // Neoplasma. — 2006. — 49, 1. — 49–54.

/50/50.jpg)
/51/51.jpg)
/52/52.jpg)