Украинский журнал хирургии 2 (25) 2014
Вернуться к номеру
Сучасні підходи до вибору методу лікування ускладнень синдрому стопи діабетика
Авторы: Дзюбановський І.Я., Чонка І.І., Футуйма Ю.М., Кріцак М.Ю. - Тернопільський державний медичний університет ім. І.Я. Горбачевського, м. Тернопіль, Україна
Рубрики: Хирургия
Разделы: Клинические исследования
Версия для печати
Методи лікування синдрому діабетичної стопи до цього часу залишаються далекими від досконалості.
Мета — поліпшення результатів хірургічного лікування хворих з ускладненими формами синдрому стопи діабетика.
Матеріали і методи. Проведено аналіз результатів лікування 24 пацієнтів з ускладненими формами стопи діабетика загальноприйнятою методикою і 33 хворих запропонованою методикою.
Результати та обговорення. При порівнянні результатів лікування пацієнтів з обох груп встановлено, що у всіх хворих другої групи починаючи з 7-ї доби проведені обстеження свідчать про активну епітелізацію рани, тоді як у першій групі мазки-відбитки відповідають першій фазі ранового процесу у 90,7 % пацієнтів на 14-ту добу лікування; бактеріологічне обсіменіння рани в першій групі через два тижні зменшилась із 1856 ± 154 до 1597 ± 138, у другій групі зменшилась у два рази — з 1856 ± 154 до 986 ± 111.
Висновок. Порівняльна оцінка результатів показала ефективність застосування культивованих тканинних еквівалентів на основі алофібробластів в місцевому лікуванні ускладнень стопи діабетика порівняно з традиційно застосовуваними препаратами.
Методы лечения синдрома диабетической стопы до настоящего времени остаются далекими от совершенства.
Цель — улучшение результатов хирургического лечения больных с осложненными формами синдрома стопы диабетика.
Материалы и методы. Проведен анализ результатов лечения 24 пациентов с осложненными формами стопы диабетика общепринятой методикой и 33 больных предложенной методикой.
Результаты и обсуждение. При сравнении результатов лечения пациентов из обеих групп установлено, что у всех больных второй группы начиная с 7-х суток проведенные обследования свидетельствуют об активной эпителизации раны, тогда как в первой группе мазки-отпечатки соответствуют первой фазе раневого процесса у 90,7 % пациентов на 14-й день лечения; бактериологическое обсеменение раны в первой группе через две недели уменьшилось с 1856 ± 154 по 1597 ± 138, во второй группе уменьшилось в два раза — с 1856 ± 154 по 986 ± 111.
Вывод. Сравнительная оценка результатов показала эффективность применения культивируемых тканевых эквивалентов на основе аллофибробластов в местном лечении осложнений стопы диабетика по сравнению с традиционно применяемыми препаратами.
Introduction. Diabetic foot syndrome is one of the most frequent and serious complications of diabetes and occurs in 8–10 % of patients. When risk group includes about 50 % of patients with diabetes. Treatment methods of diabetic foot syndrome remain far from being perfect up till now.
Purpose. To improve the results of surgical treatment of patients with complicated forms of diabetic foot syndrome by use of the cultivated tissue equivalents from allofibroblasts.
Materials and Methods. The analysis of treatment results was conducted. 24 patients with complicated forms of diabetic foot syndrome were treated by conventional method and 33 patients — by the proposed method. In the second group of patients on the 2nd — 3rd day after the use of antiseptics, the cultivated tissue equivalents from allofibroblasts were used during bandaging. Cytological, bacteriological, laboratory, and planimetric methods were used to assess the progress of wound healing.
Results and Discussion. Comparative evaluation of the treatment methods for patients of the first and the second group consisted of daily observation of the patients and the wounds. Depending on the treatment method the difference in cytology image of the wound was observed.
Cytology image in the study of wound content on day 7 indicated a more rapid completion of the first phase of wound healing and stimulation of reparative regeneration in the second group of patients (94 %), while in the first group it corresponded to the first phase of wound healing. After two weeks of treatment in 91 % of patients from the second group the regenerative type of cytogramma was observed, in the other 9 % of patients — inflammatory and regenerative, which indicates the active epithelization of the wound. While in the first group all smears indicated the first phase of wound healing, and only in 2 patients on day 14 inflammatory and regenerative type of cytogramma which corresponds to the second phase of wound healing was observed. Bacteriological contamination of the wound in the first group after two weeks of treatment decreased from 1856 ± 154 to 1597 ± 138, in the second group it decreased from 1856 ± 154 to 986 ± 111. Due to low reparative activity in the wound which led to the restoration of the necrotic process, 6 patients from the first group had repeated surgery on their feet, while in the second group only 1 patient had repeated surgery.
In the second group of patients, in combination with surgical treatment of complications of diabetic foot syndrome, the use of the cultivated tissue equivalents from allofibroblasts ensures the closure of wound defect of the foot, prevents the spread of purulent-necrotic process, accelerates the wounds cleaning from purulent-necrotic masses, speeds up the transition from the first phase of wound healing to the second, speeds up the stimulation of regeneration and wound epithelization processes, so that the progression of purulent-necrotic process stops. In patients from the first group the reparative processes ran much slower.
Conclusion. Comparative evaluation of the results showed the effectiveness of the use of the cultivated tissue equivalents from allofibroblasts in the local treatment of diabetic foot syndrome complications compared to the traditionally used drugs. This method is available and convenient for clinical use, promotes rapid cleaning of the postoperative wounds and faster healing.
синдром стопи діабетика, клітинно-тканинна терапія, цитограма.
синдром стопы диабетика, клеточно-тканевая терапия, цитограмма.
diabetic foot syndrome, cell and tissue therapy, cytogram.
Статья опубликована на с. 72-75
Вступ
Синдром діабетичної стопи є одним з найбільш частих і тяжких ускладнень діабету і розвивається у 8–10 % пацієнтів, причому до групи ризику належить близько 50 % пацієнтів із діабетом [1, 4, 5, 7]. У переважній більшості випадків синдром діабетичної стопи розвивається у пацієнтів з діабетом 2-го типу [2, 3, 6, 8]. Підвищення рівня глюкози в крові призводить до ураження судин і нервів нижніх кінцівок, внаслідок чого розвиваються розлади іннервації і кровопостачання — нейропатії та ангіопатії, що проявляються у вигляді трофічних виразок, гнійних ран, що тривало не загоюються, флегмон, остеомієліту кісток стопи, гангрени пальців або стопи [3, 5, 6]. Методи лікування синдрому діабетичної стопи до цього часу залишаються далекими від досконалості. Відзначається посилення вірулентності і підвищення резистентності мікрофлори до більшості загальноприйнятих антимікробних препаратів [4, 5, 7], зниження загального та місцевого імунітету. У половини пацієнтів це лікування починається занадто пізно, що призводить до розвитку серйозних ускладнень і найчастіше закінчується ампутацією кінцівки [4, 5, 8].
Мета роботи. Поліпшення результатів хірургічного лікування хворих з ускладненими формами синдрому стопи діабетика. Оцінка результатів застосування культивованих тканинних еквівалентів на основі алофібробластів.
Матеріал та методи
Проведено аналіз результатів лікування 57 пацієнтів з ускладненими формами стопи діабетика. З них 31 (54,38 %) чоловік і 26 (45,61 %) жінок віком від 32 до 65 років. Більшість хворих (73,3 %) були працездатного віку.
Всі пацієнти (методом випадкової вибірки) були розподілені на дві групи. У першу групу були включені 24 особи, які одержували загальноприйняте лікування синдрому діабетичної стопи. У другу групу дослідження були включені 33 особи, яким на фоні загальноприйнятого лікування, проводилося місцеве застосування культивованих тканинних еквівалентів на основі алофібробластів (табл. 1).
Як видно з таблиці 1, у більшості хворих як першої, так і у другої групи мали місце флегмони стопи, інфіковані трофічні виразки, обмежена гангрена (пальця, частини стопи).
Загальноприйняте лікування синдрому діабетичної стопи включало: цукрознижувальні препарати для досягнення оптимального рівня глікемії; антикоагулянти; препарати, що покращують метаболізм у зоні ішемії; антибактеріальну терапію; симптоматичну терапію з урахуванням супутньої патології. Для корекції діабетичної нейропатії застосовувалися препарати альфа-ліпоєвої кислоти, вітаміни групи В. У першій групі місцево застосовувались різні види антисептиків, мазі для очищення рани від некротичних тканин.
Методика місцевого лікування полягала в такому. Хворим обох груп виконували хірургічну обробку гнійника з адекватного доступу, ревізію рани, видалення некротичних тканин, за необхідності додаткові дренуючі розрізи. У хворих з інфікованими трофічними виразками проводили хірургічну обробку рани з видаленням некротичних тканин у межах здорових методом візуальної оцінки. Після цього у хворих першої групи проводили застосування розчинів антисептиків. У хворих другої групи на 2–3-й день після використання антисептиків під час перев’язки застосовували культивовані тканинні еквіваленти на основі алофібробластів.
Для оцінки перебігу ранового процесу використовували цитологічний, бактеріологічний, лабораторний і планіметричний методи. Математичну обробку результатів виконували за допомогою пакета прикладних програм Statistica 6.0. Ступінь відмінностей вважали значущим при р < 0,05.
Результати та обговорення
Порівняльна оцінка методів лікування у пацієнтів першої та другої груп полягала в щоденному спостереженні за станом хворих і раною. Критерії перебігу ранового процесу були такі: наявність або відсутність гнійного виділення; інфільтрація країв рани; терміни очищення, появи грануляцій та епітелізації; цитологічної картини; зміна площі рани.
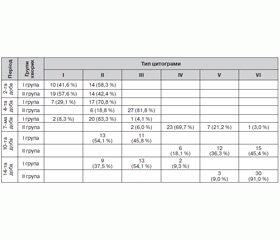
Цитологічна картина досліджувалась з виділенням 6 типів мазків-відбитків за Штейнбергом: І тип — некротичний; ІІ тип — некротично-запальний; ІІІ тип — запальний (ці цитограми характерні для першої фази ранового процесу); ІV тип — запально-регенеративний; V тип — регенеративно-запальний; VІ тип — регенеративний (властиві для перебігу другої фази ранового процесу).
Залежно від методу лікування відмічалась різниця в цитологічній картині рани. На 2-гу добу мазки-відбитки відповідали некротичному та некротично-запальному типу в обох групах хворих. На четверту добу у групі із застосуванням культуральних тканинних еквівалентів у 81,8 % хворих спостерігався запальний тип цитограми порівняно з іншою групою, де тип цитограми відповідав некротичному та некротично-запальному типу. Цитологічна картина при дослідженні ранового вмісту на 7-му добу свідчила про більш швидке закінчення першої фази ранового процесу і стимуляції репаративної регенерації у другій групі хворих (94 %), у той час як у першій групі відповідала першій фазі ранового процесу. На 10-ту добу у 15 хворих (45,4 %) ІІ групи спостерігається регенеративний тип цитограми, у 12 хворих (36,3 %) — регенеративно-запальний, у 6 хворих (18,1 %) — запально-регенеративний, що свідчить про епітелізацію рани. Через два тижні лікування у 91 % хворих ІІ групи присутній регенеративний тип цитограми, у 9 % регенеративно-запальний, що свідчить про активну епітелізацію рани, тоді як у першій групі всі мазки-відбитки відповідають першій фазі ранового процесу, і лише у 2 хворих на 14-ту добу спостерігався запально-регенеративний тип цитограми, що відповідає другій фазі ранового процесу (табл. 2).
У хворих другої групи в комбінації з хірургічним лікуванням ускладнень синдрому стопи діабетика застосування культивованих тканинних еквівалентів на основі алофібробластів забезпечує збереженість закриття ранового дефекту стопи, запобігає поширенню гнійно-некротичного процесу, прискорює очищення ран від гнійно-некротичних мас, пришвидшує перехід 1-ї фази перебігу ранового процесу в другу, стимуляцію процесів регенерації та епітелізації рани, таким чином зупиняється прогресування гнійно-некротичного процесу. У хворих першої групи репаративні процеси перебігали значно повільніше. Швидкість епітелізації у другій групі дорівнювала 4,4–4,6 % за добу порівняно з першою групою, де вона становила 1,7–2,2 % на добу упродовж перших 3 тижнів, збільшуючись до 2,6–2,9 % за добу в більш пізній термін. На 11-ту добу площа рани скорочувалася на 50 % від початкової у хворих із запропонованою методикою. 21 пацієнту цієї групи з великими післяопераційними ранами на стопі виконано автодермопластику за Тиршем із 90% приживленням трансплантатів шкіри. У хворих, яким лікування проводили за загальноприйнятою методикою, через 4 тижні помічено зменшення розмірів ран не більше ніж на 40 %. Автодермопластика за Тиршем проведена 11 пацієнтам з першої групи, ефективність приживлення становила 62 %. Бактеріологічне обсіменіння рани в першій групі через два тижні зменшилась з 1856 ± 154 до 1597 ± 138, у другій групі зменшилась у два рази — з 1856 ± 154 до 986 ± 111. Через низьку репаративну активність у рані, що призвела до відновлення некротичного процесу 6 хворим із першої групи було виконано повторні операції на стопі, у той час як у другій групі лише в 1 пацієнта. Високих ампутацій нижньої кінцівки в другій групі не було, у першій групі виконано 1 ампутацію кінцівки на рівні середньої третини стегна (табл. 3).
Больовий синдром, обумовлений запаленням й операційною травмою, знижувався у хворих другої групи на 2-гу — 3-тю добу за рахунок швидкого зменшення набряку тканин і активного очищення рани від некротичних мас, а у хворих першої групи — тільки на 5-ту — 7-му добу (табл. 4).
/74/74_2.jpg)
Як видно з таблиці 4, після оперативного втручання температурна реакція у хворих першої групи зберігалася триваліше і досягала нормальних показників у середньому на 6-ту добу, а в другій групі — на 3-тю добу. Будь-яких неприємних відчуттів і алергічних реакцій, пов’язаних із застосуванням культивованих тканинних еквівалентів на основі алофібробластів, хворі не відчували.
Висновки
1. Порівняльна оцінка результатів показала ефективність застосування культивованих тканинних еквівалентів на основі алофібробластів, у місцевому лікуванні ускладнень стопи діабетика порівняно з традиційно застосовуваними препаратами.
2. Використання даного методу доступне і зручне для клінічного застосування, сприяє швидкому очищенню післяопераційних ран та швидшому загоюванню, зниженню кількості високих ампутацій нижніх кінцівок.
1. Алексеев А.А. Влияние трансплантации аллофибробластов на раневой процесс и его исходы у обожженных / А.А. Алексеев, Н.Н. Фисталь, Д.П. Подурец // Клеточные технологии в биологии и медицине. — 2010. — № 1. — С. 36–39.
2. Грищенко В.І. Клітинна і тканинна трансплантація — можливості, перспективи, невирішені проблеми і застереження / В.І. Гнатюк // Мистецтво лікування. — 2004. — № 2. — С. 4–6.
3. Гавриленко А.В. Использование фибробластов и кератиноцитов в комплексном лечении венозных трофических язв / А.В. Гавриленко, О.В. Павлова, П.Е. Вахратьян // Хирургия. Журнал им. Н.И. Пирогова. — 2008. — № 4. 10. — С. 80–89.
4. Кондратенко П.Г. Хирургическая инфекция: практическое руководство / П.Г. Кондратенко, В.В. Соболев. — Донецк: Новий світ, 2007. — 512 с.
5. Патогенетические основы выбора препарата для лечения гнойной раны / Б.М. Даценко, Т.И. Тамм, Або Мохаммад, Е.А. Кравцов // Клінічна хірургія. — 2002. — № 11–12. — С. 24.
6. Шаповал С.Д. Гнійно-септична хірургія / С.Д. Шаповал // Запоріжжя: Орбита-ЮГ, 2007. — 192 с.
7. Intralesional injections of recombinant human epidermal growth factor promote granulation and healing in advanced diabetic foot ulcers: multicenter, randomized, pla-cebo-controlled, double-blind study / Fernandez-Montequin J.I., Valenzuela-Silva C.M., Gonzalez D.O. [et al.] // Int. Wound J. — 2009. — Vol. 23, № 6. — Р. 432–443.
8. White R. Topical therapies for diabetic foot ulcers: standard treatments / White R., McIntosh C. // Journal of Wound Care. — 2008. — Vol. 17, № 10. — Р. 422–432.

/73/73.jpg)
/74/74.jpg)