Журнал «Здоровье ребенка» 4 (55) 2014
Вернуться к номеру
Целесообразность и обоснованность назначения прокинетиков у детей с хронической гастродуоденальной патологией и поражением поджелудочной железы
Авторы: Томкив З.В., Куновский В.В. - Львовский национальный медицинский университет имени Данила Галицкого
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
На примере лечения 49 детей в возрасте от 8 до 17 лет с хроническими заболеваниями гастродуоденальной зоны (20 детей с хроническим гастродуоденитом, 14 — с эрозивным гастродуоденитом и 15 — с язвенной болезнью желудка и двенадцатиперстной кишки) и сопутствующими изменениями в поджелудочной железе рассмотрена целесообразность включения в комплексную медикаментозную терапию стимуляторов моторики (прокинетика Брюлиум лингватабс). Добавление к базисной терапии прокинетика Брюлиум лингватабс обусловлено наличием у данных пациентов нарушений моторно-эвакуаторной функции двенадцатиперстной кишки и сопутствующего синдрома дуоденостаза, поскольку именно рост давления в просвете двенадцатиперстной кишки ухудшает условия оттока из общего желчного протока и протока поджелудочной железы, что значительно повышает риск возникновения дуоденопанкреатического рефлюкса. Констатировано, что у 87 % больных основной группы уже начиная с третьих суток лечения наблюдались достоверные (р < 0,05) проявления нормализации моторики пищеварительного тракта, нивелирование симптомов тошноты и рвоты (средний балл тошноты уменьшился до 1,4 vs 3,0, а рвоты — до 1,0 vs 2,6), улучшение аппетита.
На прикладі лікування 49 дітей віком від 8 до 17 років із хронічними захворюваннями гастродуоденальної ділянки (20 дітей із хронічним гастродуоденітом, 14 — із ерозивним гастродуоденітом і 15 — із виразковою хворобою шлунка та дванадцятипалої кишки) та супутніми змінами в підшлунковій залозі розглянуто доцільність включення в комплексну медикаментозну терапію стимуляторів моторики (прокінетика Брюліум лінгватабс). Додавання до базисної терапії прокінетика Брюліум лінгватабс зумовлене наявністю в даних хворих порушень моторно-евакуаторної функції дванадцятипалої кишки та супутнього синдрому дуоденостазу, оскільки саме зростання тиску в просвіті дванадцятипалої кишки погіршує умови відтоку з загального жовчного протоку та власне протоки підшлункової залози і значно підвищує ризик виникнення дуоденопанкреатичного рефлюксу. Констатовано, що у 87 % хворих основної групи вже починаючи з третьої доби лікування спостерігались вірогідні (р < 0,05) прояви нормалізації моторики травного каналу, нівелювання проявів нудоти та блювоти (середній бал нудоти зменшився до 1,4 vs 3,0, а блювоти — до 1,0 vs 2,6), покращення апетиту.
On the example of treating 49 children from 8 to 17 years old with chronic gastroduodenal diseases (20 children with chronic gastroduodenitis, 14 — with erosive gastroduodenitis and 15 — with gastroduodenal ulcer) and concomitant changes in the pancreas, we considered the feasibility of inclusion in comprehensive drug treatment of motility stimulants (Brulium linguatabs prokinetic). Adding to the basic therapy of Brulium linguatabs prokinetic is due to the presence in these patients of violations in motor-evacuation function of the duodenum and associated duodenostasis syndrome, because increase pressure in the lumen of the duodenum impairs the outflow from the common bile duct and pancreatic duct, which greatly increases the risk of duodenopancreatic reflux. It is found that 87 % of main group patients, starting from the third day of treatment, reported significant (p < 0.05) manifestations of gastrointestinal motility normalization, leveling the symptoms of nausea and vomiting (average score of nausea decreased up to 1.4 vs 3.0, and vomiting — up to 1.0 vs 2.6), improved appetite.
хронические заболевания гастродуоденальной зоны, поджелудочная железа, дети, прокинетики, Брюлиум лингватабс.
хронічні гастродуоденальні захворювання, підшлункова залоза, діти, прокінетики, Брюліум лінгватабс.
chronic gastroduodenal diseases, pancreas, children, prokinetics, Brulium linguatabs.
Статья опубликована на с. 16-20
Актуальность
В последние годы наблюдается тенденция к увеличению распространенности и количественному росту заболеваемости патологией органов пищеварения среди детского населения Украины. Следует указать, что в структуре общей заболеваемости, по официальным данным, ее частота составляет 140 на 1000 детей [1–4].
По данным Государственного комитета статистики Украины, по состоянию на 01.01.2009 года среди детей до 17 лет зарегистрировано 1 240 132 случая заболевания органов пищеварения, что составляет 148,95 % (в 2005 г. — 142,38 %, в 2007 г. — 148,41 %). По своей распространенности заболевания органов пищеварения занимают второе место после заболеваний органов дыхания. В структуре гастроэнтерологических заболеваний у детей преобладают болезни органов гастродуоденальной зоны (ГДЗ), так, например, частота хронического гастрита и гастродуоденита в целом по стране составляет 31,09 %, в Киеве — 42,43 %. Результаты анализа распространенности заболеваний органов ГДЗ среди детей в Украине свидетельствуют о росте их частоты, прежде всего за счет выявленных впервые в жизни случаев заболеваний с устойчивой тенденцией к росту. Например, в 2008 г. зарегистрировано 435 397 (52,30 %) случаев против 374 367 (53,6 %) в 2005 г. В целом за последние 10 лет констатирован рост распространенности гастродуоденальной патологии у детей более чем на 20 % [4].
Все чаще гастродуоденальная патология у детей сопровождается патологией других органов пищеварительной системы, в частности, следует указать на состояние поджелудочной железы (ПЖ). В первую очередь это обусловлено нарушением моторно-эвакуаторной функции двенадцатиперстной кишки (ДПК) и сопутствующим синдромом дуоденостаза, поскольку именно рост давления в просвете ДПК ухудшает условия оттока из общего желчного протока и собственно протока поджелудочной железы и значительно повышает риск возникновения дуоденопанкреатического рефлюкса. Несмотря на то, что ключевым фактором в патогенезе развития воспалительной реакции в поджелудочной железе считается внутриклеточная аутоактивация панкреатических проэнзимов, одним из триггерных факторов, приводящих к росту давления в протоковой системе билиарного тракта и нарушению проходимости панкреатического протока, является состояние моторно-эвакуаторной функции двенадцатиперстной кишки. Прослеживается взвешенная взаимосвязь у пациентов с хронической патологией органов пищеварения (особенно в детском возрасте и с выраженными проявлениями дискинетических нарушений верхнего отдела дигестивного тракта) и формированием признаков функционального поражения поджелудочной железы.
Цель исследования — изучение и анализ предпосылок к формированию моторно-эвакуаторных нарушений ДПК и разработка путей их нивелирования с применением стимулятора моторики домперидона (Брюлиум лингватабс) у детей с хронической гастродуоденальной патологией и сопутствующими функциональными нарушениями со стороны поджелудочной железы.
Материалы и методы исследования
Под наблюдением находилось 49 детей в возрасте от 8 до 17 лет (средний возраст 14,31 ± 2,13 года) с хроническими заболеваниями гастродуоденальной зоны: 20 детей с хроническим гастродуоденитом, 14 — с эрозивным гастродуоденитом и 15 — с язвенной болезнью желудка и двенадцатиперстной кишки и сопутствующим вовлечением в патологический процесс поджелудочной железы (рис. 1).
/17/17.jpg)
Рандомизация больных проводилась с учетом жалоб пациентов, данных клинического осмотра и результатов лабораторных исследований. Все дети имели сопутствующие функциональные изменения со стороны поджелудочной железы. Вовлечение в патологический процесс поджелудочной железы было подтверждено с помощью ультразвукового исследования. Доминирующим фактором, который указывал на поражение ПЖ, кроме результатов ультрасонографического обследования, были результаты специфических лабораторных исследований (достоверный рост уровней амилазы и липазы крови, а также диастазы мочи).
Все дети в зависимости от полученной терапии были разделены на две группы. В первую группу (n = 23) вошли пациенты, которым в комплексе с базовой терапией назначали прокинетик домперидон (Брюлиум лингватабс) в дозировке одна таблетка (10 мг) три раза в сутки. Критерием включения в первой группе было обязательное наличие гастроэзофагеального и/или дуоденогастрального рефлюкса. Вторая группа объединяла 26 детей, получавших только базисную терапию (диетотерапия, антисекреторные препараты, обволакивающие вещества, спазмолитики и при необходимости антихеликобактерная терапия).
По возрасту и полу группы были однородными. В обеих группах преобладали мальчики (52,17 % — I группа и 53,85 % — II группа).
С целью достоверной оценки клинических симптомов для определения степени выраженности болевого синдрома использовали общепринятую вербальную 10-балльную визуально-аналоговую шкалу с 5-ступенчатой градацией степени выраженности болевого синдрома (0 — нет боли, 1 — легкая, 2 — умеренная, 3 — сильная, 4 — очень сильная). Для стратификации результатов наблюдений по степени выраженности диспептических показателей применяли шкалу тошноты и рвоты Дюка [5, 6]. Согласно данной шкале определяют четыре степени градации тошноты и рвоты. Степень тошноты по описательной шкале Дюка, соответствующая 1 баллу, — тошноты нет, 2 балла — легкая тошнота, не препятствующая активности, 3 балла — умеренная, препятствующая активности, и 4 балла — это выраженная тошнота, при которой ребенок прикован к кровати более 2 часов в сутки.
В соответствии со шкалой Дюка степень выраженности рвоты в 1 балл — рвота отсутствует, 2 балла — незначительная рвота до 5 раз в сутки, 3 балла — умеренная рвота 5–10 раз в сутки и 4 балла — выраженная рвота более 10 раз в сутки.
Статистическую обработку полученных результатов исследований проводили с использованием пакетов программ Microsoft Office, Microsoft Excel.
Результаты исследования и их обсуждение
Анализ клинической картины показал, что ведущим среди пациентов был болевой синдром (БС), который наблюдался у 47 детей (95,92 %) и почти у трети пациентов составлял на момент поступления 6 ± 1 балл (сильный БС). Локализация боли зависела от основного заболевания, однако для большинства пациентов характерной была болезненность в эпигастральной области и точках проекции поджелудочной железы. Болевой синдром носил ноющий или приступообразный характер и часто возникал или усиливался после еды (особенно жирной, жареной).
У 39 больных детей (79,59 %) наряду с выраженным болевым синдромом констатированы также проявления диспепсии, которые были разной степени выраженности: в 33 случаях — тошнота (67,35 %); в 12 (24,49 %) — рвота; в 8 (16,33 %) — метеоризм; в 12 (24,49 %) — отрыжка воздухом и кислым; в 7 (14,29 %) — быстрое насыщение и чувство переполненного желудка, которые были обусловлены нарушением моторно-эвакуаторной функции желудочно-кишечного тракта на почве хронической соматической патологии гастродуоденальной зоны. У подавляющего большинства пациентов были жалобы на снижение аппетита.
Проведенные бактериологические исследования по контаминации Н.pylori позволили утверждать, что его наличие было подтверждено у 34 (69,39 %) детей. Результаты исследования свидетельствуют о тенденции к росту этого показателя, что в первую очередь обусловлено увеличением количества штаммов Н.pylori, резистентных к ряду препаратов, используемых согласно Маастрихтскому консенсусу [7–9]. С учетом этих данных у всех пациентов была проведена эрадикационная терапия по стандартам и протоколам [4] с подтвержденным положительным клиническим эффектом.
При проведении фиброэзофагогастродуоденоскопии с интрагастральной рН-метрией у 34 детей (69,39 %) была обнаружена функциональная недостаточность кардии с гастроэзофагеальным рефлюксом и у 41 (83,67 %) — дуоденогастральный рефлюкс, которые у 32 детей (65,31 %) сочетались.
Кроме болевого синдрома о вовлечении в патологический процесс поджелудочной железы свидетельствовали повышенные уровни амилазы крови и диастазы мочи. Так, рост амилазы крови обнаружен у 15 больных (30,6 %). У трети пациентов наблюдалось повышение уровня диастазы мочи. У большинства детей наблюдали изменения на УЗИ: повышенная и пониженная эхогенность ПЖ, наличие множественных эхосигналов в области тела и хвоста, размытые контуры железы, акцент вирсунгова протока. У части детей было выявлено увеличение размеров ПЖ в основном за счет хвоста (n = 17; 34,7 %). Предпосылкой к возникновению и формированию этих изменений (признаки хронизации процесса по данным ультрасонографического обследования) была дисфункция сфинктера Одди по панкреатическому типу (Римские критерии ІІІ).
По результатам клинических наблюдений можно утверждать, что назначение препарата Брюлиум лингватабс в комплексной терапии пациентов основной группы обеспечило ускорение положительной клинической динамики.
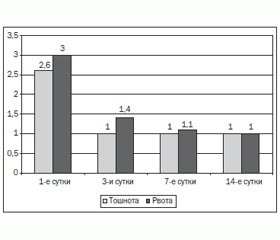
Целесообразность применения прокинетиков у данного контингента пациентов в первую очередь обоснована тем, что противорвотное действие Брюлиума обусловлено сочетанием периферического (гастрокинетического) действия и антагонизма к рецепторам дофамина в триггерной зоне хеморецепторов, находящейся вне гематоэнцефалического барьера. Регулярное пероральное (за 15–30 минут до еды) применение домперидона в обычной дозировке (10 мг 3 раза в сутки) увеличивает продолжительность антральных и дуоденальных сокращений, ускоряет опорожнение желудка и не влияет на желудочную секрецию. Проблема compliance (режима медикаментозной терапии) решается благодаря особенности лекарственной формы препарата Брюлиум лингватабс, которая, кроме приятного вкуса, уже в течение нескольких секунд растворяется на поверхности языка, и ее можно проглотить со слюной, не запивая водой. В целом можно констатировать, что проводимая медикаментозная терапия позволила нивелировать основные жалобы у доминирующего количества больных обеих групп. Целесообразно отметить, что наряду с ликвидацией болевого синдрома (по данным визуально-аналоговой шкалы) у большинства пациентов обеих групп (n = 46; 93,87 %) наблюдалось уменьшение таких жалоб желудочно-кишечного характера, как тошнота, рвота, отрыжка, ощущение вздутия и переполнения желудка, явления метеоризма. Однако у пациентов I группы по сравнению со II группой положительная динамика клинических проявлений заболевания (нивелирование болевого синдрома) была отмечена на 3–4 дня (р < 0,05) раньше. Так, по состоянию на 3-и — 4-е сутки лечения препаратом Брюлиум уровень болевого синдрома у детей I группы составлял 3 ± 1 балла (легкий БС), в то время как у пациентов II группы (на этот же период наблюдения) боль удерживалась на уровне 4 ± 2 балла (умеренный БС). Проведенное наблюдение позволило констатировать, что у 20 детей (87,0 %) основной группы с учетом данных описательной шкалы Дюка (Duke Descriptive Scale, DDS) уже начиная с третьих суток лечения наблюдались достоверные (р < 0,05) проявления нормализации моторики пищеварительного тракта, нивелирования симптомов тошноты и рвоты (средний балл тошноты уменьшился до 1,4 vs 3,0, а рвоты — до 1,0 vs 2,6), улучшился аппетит (рис. 2).
/18/18.jpg)
По состоянию на 7-е сутки лечения проявления рвоты купировались полностью, а тошнота, как одно из проявлений заболевания, нивелировалась до минимального уровня (1,1 балла). На 14-е сутки лечения проявлений тошноты и рвоты не наблюдалось ни у одного из пациентов основной группы.
Проведенное динамическое наблюдение за ходом лечения пациентов второй (контрольной) группы также подтвердило значительное снижение диспептических проявлений заболевания. Однако следует указать, что динамика нивелирования рвоты и тошноты у детей из группы наблюдения была менее выраженной, чем в основной группе пациентов.
Так, по результатам исследования (данные описательной шкалы Дюка), на третьи сутки наблюдения было констатировано достоверное (р < 0,05) снижение среднего балла выявления признаков диспепсии (тошнота) на 51 %, однако она продолжала удерживаться на уровне 2 балла. Частота рвоты как диспептического проявления заболевания также снизилась на 61,22 % (р < 0,05), и в соответствии со шкалой Дюка этот показатель был на уровне 1,4 балла (рис. 3).
/19/19.jpg)
Следует отметить, что наряду с нивелированием диспептических проявлений у пациентов обеих групп наблюдалась нормализация частоты дефекации и характера каловых масс. Так, на момент поступления у значительного числа детей в кале обнаруживались слизь, мышечные волокна, нейтральный жир и крахмал, которые свидетельствовали о вовлечении в патологический процесс ПЖ.
Побочных действий и аллергических реакций среди детей, получавших в дополнение к основной терапии Брюлиум лингватабс, не замечено.
Учитывая результаты проведенных наблюдений, следует отметить, что у детей, которые имеют хронические гастродуоденальные заболевания с нарушением моторно-эвакуаторной функции и у которых обнаруживают сопутствующие функциональные изменения со стороны поджелудочной железы, комплексную терапию следует дополнить назначением прокинетиков (Брюлиум лингватабс).
Выводы
1. Нарушения моторно-эвакуаторной функции двенадцатиперстной кишки у детей с хронической гастродуоденальной патологией являются предпосылками к формированию функциональных нарушений со стороны поджелудочной железы.
2. Основными клиническим проявлениями у детей с гастродуоденальной патологией и хроническим поражением поджелудочной железы были болевой (95,92 %) и диспептический (79,59 %) синдромы.
3. Добавление к базовой медикаментозной терапии у детей с гастроэзофагеальным и/или дуоденогастральным рефлюксом (на почве хронической гастродуоденальной патологии и сопутствующего хронического поражения поджелудочной железы) прокинетика Брюлиум лингватабс способствует нивелированию клинических проявлений у 87,0 % пациентов уже на 3-и — 4-е сутки лечения.
1. Епідеміологічні аспекти перебігу хронічної гастродуоденальної патології у дітей / В.І. Боброва, О.В. П’янкова, Н.І. Надточій, В.В. Замула // Сучасна гастроентерологія. — 2010. — № 2(52). — С. 33-36.
2. Звягин А.А., Щербаков П.Л., Мошурова Л.В., Почивалова Е.А. Соотношение симптоматики функциональной диспепсии и гастритических изменений // Вопр. соврем. педиатрии. — 2005. — Т. 4, прил. № 1. — С. 187.
3. Імунозалежність та напрямки імунотерапії хронічних захворювань гастродуоденальної зони в дітей / М.І. Борисенко, Ю.Б. Чайковський.— К.: Здоров’я, 2005.— 114 с.
4. Наказ МОЗ України № 438 «Про затвердження Протоколів діагностики та лікування органів травлення у дітей» від 26.05.2010.
5. Rhodes V.A., McDaniel R.W. The Index of nausea, vomiting, and retching: a new format of the Index of Nausea, Vomiting // Oncol. Nurs. Forum. — 1999. — 26. — 889-894.
6. Rhodes V.A., McDaniel R.W. Measuring nausea, vomiting, and retching // Instruments for Clinical Health-Care Research / Ed. by M. Frank-Stromborg, S.J. Olsen. — 2nd еd. — Boston: Jones & Bartlett, 1997. — P. 509-518.
7. Гастроэнтерология детского возраста / Под ред. С.В. Бельмера, А.И. Хавкина.— М.: Медпрактика-М, 2003. — 360 с.
8. Жукова Е.А., Соколова И.Л., Шабунина Е.И. и др. Состояние слизистой оболочки фундального отдела желудка при язвенной болезни двенадцатиперстной кишки у детей в зависимости от фазы заболевания // Рус. мед. журн. — 2006. — № 1. — С. 15-17.
9. Cover T.L., Blaser M.J. Helicobacter pylori in health and disease // Gastroenterol.— 2009.— № 136 (6). — P. 1863-1873.