Международный эндокринологический журнал 5 (61) 2014
Вернуться к номеру
Гормональні порушення як вагомий патогенетичний чинник виникнення вугрової хвороби в жінок
Авторы: Наумова Л.О. - Національний медичний університет імені О.О. Богомольця МОЗ України, м. Київ
Рубрики: Акушерство и гинекология, Эндокринология
Разделы: Клинические исследования
Версия для печати
Мета: дослідити особливості гормональних порушень у жінок із вугровою хворобою.
Матеріали і методи. Обстежено 126 жінок із вугровою хворобою віком від 19 до 43 років, середній вік 32,23 ± 0,81 року. У плазмі венозної крові визначали тестостерон, дигідротестостерон, дегідроепіандростерона сульфат, 17-оксипрогестерон, антимюллеровий фактор, тиреотропін, глікований гемоглобін. Виконувалася сонографія органів малого таза і щитоподібної залози.
Результати. Встановлено, що вугрова хвороба в жінок проходить на тлі синдрому полікістозних яєчників — 27,77 %, атипової форми вродженої дисфункції надниркових залоз — 22,12 %, синдрому гіперпролактинемії — 15,01 %, гіпотиреозу — 6,32 %, цукрового діабету 2-го типу — 6,32 %.
Висновки. Гормональні обстеження жінок із вугровою хворобою повинні включати оцінку функції яєчників, наднирників, щитоподібної залози, визначення рівня пролактину в плазмі крові та глікованого гемоглобіну. Лікування повинно бути спрямоване на усунення гормональних і метаболічних розладів і місцеве лікування вугрів. До 30-річного віку важливо діагностувати синдром полікістозних яєчників і пізні форми вродженої дисфункції надниркових залоз, після 30 — синдром гіперпролактинемії, гіпотиреоз, цукровий діабет 2-го типу, а після 40 років вугрова хвороба найчастіше маніфестує на тлі згасання функції яєчників.
Цель: исследовать особенности гормональных нарушений у женщин с угревой болезнью.
Материалы и методы. Обследовано 126 женщин с угревой болезнью в возрасте от 19 до 43 лет, средний возраст 32,23 ± 0,81 года. В плазме венозной крови определяли тестостерон, дигидротестостерон, дегидроэпиандростерона сульфат, 17-оксипрогестерон, антимюллеров фактор, тиреотропин, гликированный гемоглобин. Выполнялась сонография органов малого таза и щитовидной железы.
Результаты. Установлено, что угревая болезнь у женщин протекает на фоне синдрома поликистозных яичников — 27,77 %, атипичной формы врожденной дисфункции надпочечных желез — 22,12 %, синдрома гиперпролактинемии — 15,01 %, гипотиреоза — 6,32 %, сахарного диабета 2-го типа — 6,32 %.
Выводы. Гормональные обследования женщин с угревой болезнью должны включать оценку функции яичников, надпочечников, щитовидной железы, определение уровня пролактина в плазме крови и гликированного гемоглобина. Лечение должно быть направлено на устранение гормональных и метаболических расстройств и местное лечение угрей. До 30-летнего возраста важно диагностировать синдром поликистозных яичников и поздние формы врожденной дисфункции надпочечных желез, после 30 — синдром гиперпролактинемии, гипотиреоз, сахарный диабет 2-го типа, а после 40 лет угревая болезнь чаще всего манифестирует на фоне угасания функции яичников.
Objective: to investigatie the features of hormonal disorders in women with acne.
Materials and Methods. The study involved 126 women with acne aged 19 to 43 years, average age 32.23 ± 0.81 years. In plasma of venous blood we determined levels of testosterone, dihydrotestosterone, dehydroepiandrosterone sulfate, 17-pregnenolone, anti-Mullerian hormone, thyrotropin, glycated hemoglobin. Sonography of pelvic organs and thyroid gland has been carried out.
Results. It was found that acne in women occurs on a background of polycystic ovary syndrome — 27.77 %, atypical forms of congenital adrenal glands dysfunction — 22.12 %, hyperprolactinemia syndrome — 15.01 %, hypothyroidism — 6.32 %, diabetes mellitus type 2 — 6.32 %.
Conclusions. Hormonal study of women with acne should include an assessment of the function of ovaries, adrenal glands, thyroid gland, determination of the level of prolactin in the blood plasma and glycated hemoglobin. Treatment should be aimed at management of hormonal and metabolic disorders, and topical treatment of acne. Before 30 years of age it is important to diagnose polycystic ovary syndrome and late forms of congenital dysfunction of the adrenal glands, after 30 — hyperprolactinemia syndrome, hypothyroidism, diabetes mellitus type 2, and after 40 years acne often manifests on the background of ovarian failure.
вугрова хвороба, гормональні порушення, жінки.
угревая болезнь, гормональные нарушения, женщины.
acne, hormonal disorders, women
Статья опубликована на с. 48-51
Актуальність
Вугрова хвороба (акне) — один із найрозповсюдженіших дерматозів людини, значна медична та соціальна проблема. Захворювання посідає провідне місце в структурі косметологічної патології та є частою причиною звернення хворих до дерматологів [1, 4, 8]. Зазвичай захворювання розпочинається у підлітковому віці, у 12–14 років у дівчат та в 14–16 років у хлопців, у час статевого дозрівання за значного зростання пулу стероїдних гормонів. У більшості випадків захворювання регресує у 18–22 роки. У частини пацієнтів дерматоз стає хронічним і триває до 30–40 років [3]. Акне діагностується у 54 % жінок віком понад 18 років, у 82 % пацієнток спостерігається персистуючий перебіг вугрової хвороби, що зменшується у віці після 44 років [13]. Хронічний перебіг вугрової хвороби, ушкодження видимих ділянок шкіри значно погіршують якість життя пацієнток, впливають на їх психологічний стан та сприяють розвитку депресивних станів [12]. З урахуванням вказаного вивчення патогенетичних механізмів виникнення та розвитку вугрової хвороби складає актуальну проблему дерматології та косметології.
Основними ланками патогенезу вугрової хвороби є збільшення продукції шкірного сала; патологічна десквамація епітелію себаційних фолікулів; розмноження Propion bacterium acnes; розвиток запальних процесів у шкірі [15]. Шкіра є органом метаболізму стероїдів та об’єктом впливу стероїдних гормонів і продуктів їх метаболізму. Фізіологічно стероїди посилюють активність біологічних процесів у епідермісі, волосяних фолікулах та сальних залозах. Провідну роль у цих процесах відіграє тестостерон та активний продукт його метаболізму — дигідротестостерон, біосинтез якого при вугровій хворобі збільшується у 20–30 разів [5]. Поряд із статевими стероїдами важливе місце у стимулюванні сальних залоз та в патогенезі виникнення вугрів займають стероїдні гормони надниркових залоз [17, 18]. Виникнення та прогресування вугрової хвороби в жінок може обумовлюватись не лише надлишком стероїдних гормонів, але й дисфункцією в кератоцитах та себоцитах. При цьому спостерігається збільшення активності ферментів метаболізму андрогенів та прогестинів, а також надмірна чутливість рецепторів до андрогенів. У патогенезі вугрової хвороби наявний також вплив Propioni bacterium acne. Бактерії здатні пригнічувати захисні імунні реакції, унаслідок чого посилюються запальні процеси в організмі жінки. Гіперандрогенія в жінок може обумовлюватися не лише надлишком андрогенів та їх похідних, але й іншими гормональними порушеннями, за яких виникає синдром відносної гіперандрогенії. До цих порушень у першу чергу належить синдром гіперпролактинемії [9]. Пролактин здійснює безпосередній або опосередкований метаболічний вплив на всі тканини організму людини. Навіть незначне збільшення вмісту пролактину може виступати причиною резистентності до інсуліну та гіперандрогенії [6, 14]. Унаслідок підвищення рівня пролактину збільшується продукція сквалену та дегідроепіандростерону сульфату. Порушення метаболізму ліпідів та стероїдних гормонів спостерігається у хворих на гіпотиреоз, унаслідок чого також може виникати стан відносної гіперандрогенії [10]. Гіперандрогенія може обумовлюватись також гіперінсулінемією [2]. Інсулін впливає на глобулін, що зв’язує статеві гормони. Зниження концентрації глобулінів, що синтезуються в печінці і зв’язують статеві гормони, має наслідком підвищення рівня вільного тестостерону. Із глобулінами зв’язується 65 % циркулюючого у крові тестостерону, 33 % зв’язується з альбумінами, а 2 % залишається в активній незв’язаній формі. Важливою патогенетичною ланкою гіперандрогенії є порушення приєднання андрогенів глобуліном, що зв’язує статеві гормони [16]. Визначення характеру гормональних порушень та метаболічних змін в організмі жінки з вугровою хворобою є необхідною передумовою призначення доцільного патогенетичного лікування.
Мета роботи: дослідити особливості гормональних змін в організмі жінок, які страждають від вугрової хвороби.
Матеріали та методи дослідження
Робота виконувалась на кафедрі дерматології та венерології Національного медичного університету імені О.О. Богомольця, на клінічній базі кафедри у дерматологічному відділенні Олександрівської клінічної лікарні м. Києва. Обстежено 126 жінок із вугровою хворобою віком від 19 до 43 років. Гормональні дослідження здійснювались у сертифікованих та акредитованих лабораторних центрах. Проводили антропометричні обстеження жінок: зріст, маса тіла, окружність талії (ОТ) та об’єм стегон (ОС). Обчислювали індекс маси тіла (ІМТ) та визначали наявність вірильного синдрому. У плазмі крові досліджувались: тиреотропний гормон (ТТГ), тироксин (Т4), тиреоглобулін (ТГ), антитіла до тиреоглобуліну (АТ ТГ) та тиреоїдної пероксидази (АТ ТПО), пролактин, вільний тестостерон, дегідроепіандростерону сульфат, 17-оксипрогестерон, антимюллеровий фактор, глюкоза, глікований гемоглобін (HbA1c). Із метою оцінки стану яєчників здійснювали сонографію органів малого таза. Оцінку об’єму та структури щитоподібної залози (ЩЗ) визначали за допомогою ультразвукового дослідження (УЗД) органа. Пацієнтки консультувались лікарями-спеціалістами: ендокринологом, гінекологом, гінекологом-ендокринологом.
Результати дослідження та їх обговорення
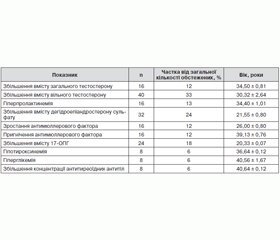
Обстежено 126 жінок віком від 19 до 43 років, у середньому вік пацієнток дорівнював 32,23 ± 0,81 року. Результати виконаних досліджень наводяться в табл. 1 та 2.
Виконані дослідження свідчать про те, що в жінок із вугровою хворобою гіперандрогенія яєчникового та надниркового походження виявляється у 49,89 % випадків у всіх обстежених. Підтвердженням цього є збільшення вмісту вільного тестостерону та дегідроепіандростерону сульфату в сироватці крові пацієнток. Як причину збільшення вмісту тестостерону варто розглядати синдром полікістозних яєчників. Діагноз захворювання підтверджено результатами виявлення мікрокістозних змін у яєчниках при сонографії органів малого таза та зростанням антимюллерового фактора в сироватці крові. Серед інших гормональних порушень у цих жінок виявляється синдром гіперпролактинемії — у 15,01 % випадків. Доволі значну частку серед обстежених жінок з акне становлять пацієнтки з проявами некласичної форми природженої дисфункції надниркових залоз. Це були наймолодші за віком пацієнтки, переважно студентки. Вугри в них спостерігались із пубертатного періоду, щодо них застосовувались заходи місцевого впливу. Більша частина не зверталась до лікарів-дерматологів. Причиною звернення до лікарів була дисменорея. Останню зазвичай пацієнтки пов’язували з психогенними перевантаженнями під час навчання. Гіпотиреоз та цукровий діабет (ЦД) 2-го типу в пацієнток були виявлені при їх обстеженні за схемою гормональних обстежень осіб із вугровою хворобою. Можна висловити припущення, що вугри в пацієнток із гіпотиреозом, ЦД 2-го типу та ожирінням мають спільну патогенетичну обумовленість резистентністю до інсуліну, щ властива цим патологіям [2, 10].
Таким чином, результати проведених нами досліджень свідчать, що жінкам із вугровою хворобою потрібно здійснювати комплексне обстеження з метою уточнення функціонального стану яєчників, надниркових та щитоподібної залоз, а також визначати стан вуглеводного обміну. Установлено, що в жінок із вугровою хворобою віком до 30 років причиною гіперандрогенії найчастіше виступають синдром полікістозних яєчників та некласична форма природженої дисфункції надниркових залоз, а в жінок віком після 30 років — синдром гіперпролактинемії, гіпотиреоз та ЦД 2-го типу. Після 40 років вугрова хвороба маніфестує на тлі згасання функціональної активності яєчників.
Висновки
1. Встановлено виникнення вугрової хвороби в жінок на тлі багатьох ендокринних патологій, зокрема, серед 126 обстежених пацієнток синдром полікістозних яєчників було діагностовано у 27,77 %, некласична форма природженої дисфункції надниркових залоз — у 22,12, синдром гіперпролактинемії — у 15,01, гіпотиреоз — у 6,32, цукровий діабет 2-го типу — у 6,32, ожиріння — у 9,82 %.
2. Спектр гормонального обстеження жінок із вугровою хворобою потребує функціональної оцінки стану яєчників, надниркових залоз, щитоподібної залози, а також визначення вмісту пролактину та стану вуглеводного обміну.
3. Тактика комплексного лікування вугрової хвороби в жінок потребує індивідуалізованого коригування гормональних порушень та метаболічних змін в організмі, що буде сприяти підвищенню ефективності терапії та запобіганню клінічним рецидивам.
1. Адаскевич В.Л. Акне вульгарные и розовые. — М.: Медицинская книга; Н. Новгород: НГМА, 2003. — 160 с.
2. Балаболкин М.И., Клебанова Е.М., Креминская В.М. Дифференциальная диагностика и лечение эндокринных заболеваний. — М.: ГЭОТАР-Медиа, 2008. — 752 с.
3. Горячкина М.В., Белоусова Т.А. Современные представления о патогенезе, клинике и терапии акне у женщин. http://rmj.ru/articles_8396.htm 1153. [Электронный ресурс].
4. Клименко А.В., Степаненко В.І. Вугрова хвороба (акне) і акнеподібні дерматози (розацеа, демодекоз): етіологія, патогенез, клінічний перебіг та визначення перспективних підходів до диференціальної діагностики // Український журнал дерматології, венерології, косметології. — 2008. — № 2 (29). — С. 19–28.
5. Коган Б.Г., Верба Е.А. Новые подходы в комбинированном лечении акне: взгляд на проблему с точки зрения практического здравоохранения // Український журнал дерматології, венерології, косметології. — 2012. — № 3 (46). — С. 72–76.
6. Литвак Е.О. Особенности клинических проявлений синдрома гиперпролактинемии и пути коррекции // Эндокринная гинекология (Endocrine Gynecology). — 2010. — 6 (30) [Электронный ресурс].
7. Майорова А.В., Шаповалов В.С., Ахтямов С.Н. Угревая болезнь в практике врача-дерматокосметолога. — М.: Кавель, 2005. — 192 с.
8. Монахов С.А., Богадельникова А.Е. Инновационное решение в наружной терапии акне // Клиническая дерматология и венерология. — 2013. — № 2. — С. 36–40.
9. Надь Ю.Г. Особенности клинического течения гипопролактинемии у мужчин и женщин // Эндокринная гинекология (Endocrine Gynecology). — 2010. — 3 (27) [Электронный ресурс].
10. Паньків В.І. Практична тиреоїдологія. — Донецьк: Видавець Заславський О.Ю., 2011. — 224 с.
11. Потекаев Н.Н., Горячкина М.В. Некоторые аспекты диагностики и лечения рефрактерных акне у женщин // Клиническая дерматология и венерология. — 2012. — № 1. — С. 72–78.
12. Потекаев Н.Н., Горячкина М.В., Савенков В.В, Белоусова Т.А. Психосоматические аспекты угревой болезни у женщин // Сonsilium medicum. — 2009. — № 3 (приложение «Дерматология»).
13. Самцов А.В. Акне и акнеформные дерматозы. — mmbook.ru. — 2009. — 288 с.
14. Татарчук Т.Ф., Ефименко О.А. Роль гиперпролактинемии в становлении и реализации репродуктивной функции // Endocrine Gynecology. — 2010. — 3 (27) [Электронный ресурс].
15. Федорич Л.Я. Терапія хворих на акне з використанням системного ізотретиноїну LIDOSE та її оптимізація // Український журнал дерматології, венерології, косметології. — 2013. — № 2 (49). — C. 110–122.
16. Хвороби шкіри жінок у віковому аспекті / Л.Д. Калюжна. — К.: Грамота, 2009. — 127 с.
17. Escobar-Morreale Héctor F., Sanchón Raul, San Millán José L.A Prospective Study of the Prevalence of Nonclassical Congenital Adrenal Hyperplasia among Women Presenting with Hyperandrogenic Symptoms and Signs // Endocrine care. — 2008. — Vol. 93. — P. 527 [Электронный ресурс].
18. Moran C., Azziz R., Carmina E. et al. 21Hydroxylase-deficient nonclassic adrenal hyperplasia is a progressive disorder: A multicenter study // American Journal of Obstetrics and Gynecology. — 2000. — Vol. 183. — P. 1468–1474.

/49/49.jpg)
/50/50.jpg)