Журнал «Актуальная инфектология» 3 (4) 2014
Вернуться к номеру
До питання ранньої діагностики стрептококових тонзилофарингітів у дітей
Авторы: Колоскова О.К., Іванова Л.А., Бєлашова О.В., Марусик У.І., Горбатюк І.Б. - Буковинський державний медичний університет, м. Чернівці
Рубрики: Инфекционные заболевания
Разделы: Справочник специалиста
Версия для печати
Актуальність проблеми діагностики та лікування гострих тонзилофарингітів зумовлена значною їх поширеністю серед дитячого населення (від 12 до 17 %). Неадекватно проліковані гострі тонзилофарингіти, особливо зумовлені бета-гемолітичним стрептококом групи А, спричиняють розвиток загрозливих для життя станів та хронізацію процесу. Тому метою роботи стало вивчення діагностичного значення загальноклінічних та параклінічних показників у верифікації стрептококових гострих тонзилофарингітів у дітей для оптимізації стартового етіотропного лікування та запобігання поліпрагмазії. Сформовано дві клінічні групи: I групу становили 10 дітей із діагнозом «гострий стрептококовий тонзилофарингіт», до II клінічної групи увійшло 16 пацієнтів із гострими тонзилофарингітами нестрептококової етіології. У результаті проведених досліджень встановлено, що на етапі ранньої діагностики гострого стрептококового тонзилофарингіту в дітей можна використовувати такий клінічно-параклінічний комплекс: загальна сума балів за шкалою Мак-Айзека понад 4, рівень сегментоядерних лейкоцитів крові понад 50,0 %, показники стимульованого тесту з нітросинім тетразолієм (НСТ-тест) нейтрофільних гранулоцитів крові за цитохімічним коефіцієнтом менше від 0,5 ум.од., резерв НСТ-тесту від 0,15 ум.од., що підвищує ризик виявлення даного захворювання в чотири рази.
Актуальность проблемы диагностики и лечения острых тонзиллофарингитов обусловлена значительной их распространенностью среди детского населения (от 12 до 17 %). Неадекватно пролеченные острые тонзиллофарингиты, особенно обусловленные бета-гемолитическим стрептококком группы А, вызывают развитие угрожающих жизни состояний и хронизацию процесса. Поэтому целью работы стало изучение диагностического значения общеклинических и параклинических показателей в верификации острых стрептококковых тонзиллофарингитов у детей для оптимизации стартового этио-
тропного лечения и предотвращения развития полипрагмазии. Сформированы две клинические группы: I группу составили 10 детей с диагнозом «острый стрептококковый тонзиллофарингит», во II клиническую группу вошло 16 пациентов с острым тонзиллофарингитом нестрептококковой этиологии. В результате проведенных исследований установлено, что на этапе ранней диагностики острого стрептококкового тонзиллофарингита у детей можно использовать следующий клинико-параклинический комплекс: общая сумма баллов по шкале Мак-Айзека более 4, уровень сегментоядерных лейкоцитов крови более 50,0 %, показатели стимулированного теста с нитросиним тетразолием (НСТ-тест) нейтрофильных гранулоцитов крови по цитохимическому коэффициенту менее 0,5 усл.ед.,
резерв НСТ-теста менее 0,15 усл.ед., что повышает риск обнаружения данного заболевания в четыре раза.
Urgency of the problem of diagnosis and treatment for acute tonsillopharyngitis is due to their considerable prevalence among children population (12 to 17 %). Inadequate treated acute tonsillopharyngitis, especially caused by group A beta-hemolytic streptococcus, determine the development of life-threatening conditions and chronization of the process. Thus, the objective of the work was to study the diagnostic value of general clinical and paraclinical indicators in verification of acute streptococcal tonsillopharyngitis in children to optimize the initial etiotropic treatment and to prevent polypragmasy. Two clinical groups were formed: I group consisted of 10 children with a diagnosis of acute streptococcal tonsillopharyngitis, II clinical group included 16 patients with acute tonsillopharyngitis of non-streptococcal origin. The studies found that at the stage of early detection of acute streptococcal tonsillopharyngitis in children the following clinical-paraclinical complex can be used: total score by McIsaac’s scale above 4, level of segmental leukocytes in the blood more than 50.0 %, indices of stimulated test with nitroblue tetrazolium (NBT) of neutrophilic granulocytes in the blood by cytochemical coefficient below 0.5 c.u., reserve of NBT-test less than 0,15 c.u., which increases the risk of disease detection by four times.
тонзилофарингіти, β-гемолітичний стрептокок, діти, діагностика.
тонзиллофарингиты, β-гемолитический стрептококк, дети, диагностика.
tonsillopharyngitis, β-hemolytic streptococcus, children, diagnosis.
Статья опубликована на с. 65-68
Вступ
Проблема діагностики та лікування гострих тонзилофарингітів (ГТФ) у педіатричній практиці на сьогодні є досить актуальною, що зумовлено значною поширеністю цієї патології серед дитячого населення. Так, згідно з літературними даними [1, 3, 5], від ГТФ страждає від 12 до 17 % дітей. Водночас неадекватна терапія гострих тонзилофарингітів призводить до розвитку загрозливих для життя станів та хронізації процесу [2, 6]. Як правило, ускладнення даного захворювання виникають при ГТФ, зумовлених бактеріальними чинниками, у першу чергу бета-гемолітичним стрептококом групи А (БГСА) [7, 9, 11]. Відомо, що розвитку ускладнень сприяє несвоєчасне або недоцільне призначення стартової етіотропної терапії. Невідповідність антибіотикотерапії ГТФ збуднику, що його викликав, –зумовлена труднощами, які виникають у клініцистів при ранньому виявленні етіологічного фактора даного захворювання.
Золотим стандартом виявлення БГСА з метою призначення стартової антибактеріальної терапії вважається бактеріологічний засів на поживне середовище мазка з поверхні мигдаликів та/або слизової оболонки задньої стінки глотки. Однак остаточний результат даного дослідження лікар отримує не раніше 3–5-ї доби захворювання, що змушує його призначати стартову етіотропну терапію емпірично.
З урахуванням вищенаведеного актуальним вважається пошук нових діагностичних критеріїв для раннього виявлення бета-гемолітичного стрептокока групи А як провідного збудника ГТФ у дітей. Так, згідно з сучасними літературними даними [4, 5], з метою експрес-діагностики стрептококової етіології гострих тонзилофарингітів широко застосовується стрептотест. Дана тестова система дозволяє отримувати результат вже через 10–15 хв із високою специфічністю (95–100 %), але з меншою, ніж при культуральному дослідженні, чутливістю (60–95 %). Однак на фармацевтичному ринку України даний діагностичний тест відсутній, що унеможливлює його використання в клініках.
З урахуванням практично однакової клінічної картини гострих тонзилофарингітів у дітей незалежно від їх збудників актуальним та перспективним, на нашу думку, є пошук нових допоміжних параклінічних критеріїв ранньої діагностики ГТФ у даної когорти пацієнтів.
Таким чином, метою даної роботи стало вивчення діагностичного значення загальноклінічних та параклінічних показників у верифікації стрептококових гострих тонзилофарингітів у дітей для оптимізації стартового етіотропного лікування та запобігання поліпрагмазії.
Матеріали і методи
Для досягнення поставленої мети сформовано дві клінічні групи. Першу (I, основну) групу становили 10 дітей із діагнозом «стрептококовий гострий тонзилофарингіт». Стрептококова етіологія захворювання була підтверджена позитивними результатами стрептотесту та культурального дослідження мазку із зіву. До другої (II) клінічної групи увійшло 16 пацієнтів із гострими тонзилофарингітами нестрептококової етіології, про що свідчили негативні результати стрептотесту та бактеріального дослідження змиву із зіву та задньої стінки глотки. Середній вік пацієнтів основної групи становив 5,6 ± 1,2 року, групи порівняння — 6,3 ± 0,9 року (р > 0,05). Частка хлопчиків серед хворих I клінічної групи становила 32,3 ± 3,5 %, серед дітей II групи — 35,4 ± 3,1 % (р > 0,05). За основними клінічними характеристиками групи були порівнянними.
Як допоміжні параклінічні критерії підтвердження бактеріальної (стрептококової) етіології ГТФ у пацієнтів груп порівняння аналізували показники загального аналізу крові, метаболічної та функціональної активності нейтрофільних гранулоцитів крові. Оцінку показників киснезалежної мікробіцидності нейтрофілів крові проводили шляхом обчислення відсоткового вмісту фармазанпозитивних клітин у тесті з нітросинім тетразолієм (НСТ-тест) із урахуванням величини цитохімічного коефіцієнту (ЦХК, ум.од.), визначеного за принципом G. Astaldi, L. Verga. Фагоцитарну активність (ФА, %) та фагоцитарне число (ФЧ, ум.од.) даних лейкоцитів обчислювали за методом Є.Н. Мосягіної [8]. Робота виконана згідно з вимогами до рандомізованого порівняльного дослідження в паралельних групах за методом «дослід — контроль».
Отримані результати дослідження аналізували за допомогою методів біостатистики та клінічної епідеміології. При нормальному розподілі використовували параметричні методи аналізу з оцінкою відмінностей за Стьюдентом (критерій t). Обробку даних проводили з використанням пакета прикладних програм Stаtіstіcа 7.0. Для встановлення діагностичної цінності тестів визначали їх чутливість (ЧТ), специфічність (СП), передбачувану позитивну (ППЦ) та негативну цінність (НПЦ). З позиції клінічної епідеміології оцінювали атрибутивний та відносний ризики, а також співвідношення шансів з обчисленням їх довірчих інтервалів (95% ДІ).
Результати дослідження
Клінічний стан усіх дітей, які надходили до стаціонарного відділення з діагнозом ГТФ, оцінювали за модифікованою шкалою Мак-Айзека [1, 6], тобто визначали: наявність температури тіла понад 38 °С, відсутність кашлю, наявність лімфаденіту, набряк мигдаликів та нашарування на них, вік молодше 15 років. Наявність кожної ознаки відповідала 1 балу (табл. 1).
Як видно з наведених даних, не відмічено вірогідної різниці за клінічними ознаками захворювання в групах порівняння. Проте загальна сума балів у пацієнтів основної групи була вірогідно вищою порівняно з хворими, у яких визначався ГФТ нестрептококової етіології. Водночас загальна сума балів за шкалою Мак-Айзека, що перевищувала 4 бали, реєструвалась у 33,0 ± 4,2 % осіб I групи та лише в 4,0 ± 3,8 % хворих групи порівняння. При цьому чутливість методу становила 33 %, специфічність — 96 %, позитивна та негативна передбачувана цінність — 89,2 та 59 % відповідно, відносний ризик — 11,8 (95% ДІ 3,9–34,9), атрибутивний ризик — 0,48 при співвідношенні шансів — 2,1 (95% ДІ 0,7–5,8). Отже, з урахуванням недостатньої чутливості та негативної передбачуваної цінності, що обумовлює виникнення великої частки хибнонегативних результатів, даний діагностичний тест не може самостійно використовуватись для верифікації стрептококового ГТФ, необхідно враховувати інші клініко-параклінічні критерії захворювання, що сприятиме своєчасному та доцільному призначенню стартової етіотропної антибіотикотерапії.
При оцінці результатів загального аналізу крові в пацієнтів груп спостереження вдалося встановити вірогідну різницю лише за кількістю сегментоядерних лейкоцитів. Так, у хворих основної групи середній вміст сегментоядерних нейтрофілів був вірогідно вищим порівняно з хворими групи контролю та становив 54,4 ± 4,2 % та 44,3 ± 2,6 % (р < 0,05) відповідно. При цьому частка дітей I групи, у яких спостерігалося підвищення вмісту сегментоядерних лейкоцитів у крові понад 50,0 %, становила 77,7 ± 3,6 %, а серед представників групи порівняння — 28,0 ± 2,8 % (р < 0,05). При застосуванні визначення вмісту сегментоядерних нейтрофілів у периферичній крові дітей як тесту, що дозволяє верифікувати стрептококову природу ГТФ, його чутливість становила 77,7 %, СП — 72 %, ППЦ — 73,5 %, НПЦ — 76,4 %, відносний ризик — 3,1 (95% ДІ 2,2–4,3), атрибутивний ризик — 0,49. При реєстрації даного показника в дітей із запальними явищами в ротоглотці ризик наявності стрептококового ГТФ збільшується майже у 9 разів (співвідношення шансів — 8,9; 95% ДІ 4,7–17,0).
Враховуючи наведені вище дані, вважали за доцільне проаналізувати зміни метаболічної та функціональної активності нейтрофільних гранулоцитів крові при реалізації в ротоглотці запального процесу стрептококової етіології.
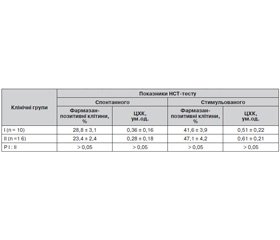
Метаболічну активність нейтрофілів крові дітей груп порівняння оцінювали за показниками НСТ-тесту, результати якого наведені в табл. 2.
Попри відсутність вірогідних відмінностей за середніми значеннями між групами порівняння у представників основної групи виявлено тенденцію до більш високих результатів спонтанного НСТ-тесту нейтрофілів крові. Водночас результати стимульованого НСТ-тесту даних лейкоцитів у дітей, хворих на стрептококовий ГТФ, були нижчими порівняно з показниками пацієнтів групи порівняння, що, ймовірно, свідчить про метаболічну виснаженість нейтрофільних гранулоцитів крові. Так, частка дітей із гострим стрептококовим тонзилофарингітом, у яких показники стимульованого НСТ-тесту нейтрофілів крові були меншими за середньогрупове значення (0,5 ум.од. за ЦХК), становила 44,4 ± 4,2 %, а серед хворих групи порівняння — 25,0 ± 3,8 % випадків (р < 0,05).
Знижені до наведеного показника результати стимульованого НСТ-тесту нейтрофілів крові асоціювались із ризиком наявності гострого стрептококового тонзилофарингіту таким чином: абсолютний ризик — 0,2, відносний ризик дорівнював 1,5 (95% ДІ 1,0–2,5) при співвідношенні шансів 2,3 (95% ДІ 1,3–4,3).
Аналізуючи резерв НСТ-тесту нейтрофілів крові хворих груп порівняння, який визначався як різниця результатів стимульованого та спонтанного його варіантів, виявили, що в дітей основної групи даний показник був у 2 рази меншим, ніж у хворих групи порівняння (0,15 ± 0,06 ум.од. та 0,31 ± 0,05 ум.од. відповідно, р < 0,05). Отримані дані підтверджують нашу думку про знижену здатність до респіраторного вибуху нейтрофільних гранулоцитів крові в пацієнтів із гострим стрептококовим тонзилофарингітом.
Резерв НСТ-тесту нейтрофільних лейкоцитів крові менше від 0,15 ум.од. (за ЦХК) відмічався в 37,5 ± 4,5 % хворих основної групи та в 26,0 ± 3,9 % пацієнтів із ГТФ нестрептококової етіології. Показники діагностичної цінності даного лабораторного тесту щодо виявлення стрептококового ГТФ відносно гострого тонзилофарингіту нестрептококового генезу виявились такими: ЧТ — 37,5 %, СП — 74 %, ППЦ — 59,1 %, НПЦ — 54,2 %, відносний ризик — 1,3 (95% ДІ 1,0–2,0), атрибутивний ризик — 0,13, а співвідношення шансів — 1,7 (95% ДІ 1,0–3,1).
При аналізі показників фагоцитарної активності нейтрофільних гранулоцитів крові в дітей груп порівняння не вдалося знайти вірогідної різниці. Так, у дітей I клінічної групи рівень фагоцитарної активності нейтрофілів крові становив 80,1 ± 4,5 %, а в представників групи порівняння — 81,0 ± 6,1 % (р > 0,05). Значення фагоцитарного числа даних клітин у дітей із гострим стрептококовим тонзилофарингітом становило 8,5 ± 1,5 ум.од., а в пацієнтів другої клінічної групи — 7,9 ± 4,1 ум.од. (р > 0,05). У пацієнтів як із стрептококовим, так і з нестрептококовим гострим тонзилофарингітом показники фагоцитарної активності цих клітин перевищували вікові норми, що свідчить про ймовірну їх активацію при реалізації інфекційного запального процесу.
З урахуванням неоднорідність показників діагностичної цінності наведені вище параклінічні тести можуть бути використані лише в комплексі з іншими клініко-параклінічними критеріями діагностики гострого стрептококового тонзилофарингіту .
Таким чином, при проведенні ранньої діагностики (у першу добу госпіталізації) гострого стрептококового тонзилофарингіту в дітей можна використовувати такий клініко-параклінічний комплекс: загальна сума балів за шкалою Мак-Айзека понад 4, рівень сегментоядерних лейкоцитів крові понад 50,0 %, результати стимульованого НСТ-тесту нейтрофілів крові за ЦХК менше від 0,5 ум.од., резерв НСТ-тесту менше від 0,15 ум.од. Наявність зазначених вище критеріїв у хворих підвищує ризик виявлення ГТФ стрептококової етіології в чотири рази (співвідношення шансів — 3,75; 95% ДІ 1,4–9,6).
Висновки
1. Розвиток гострого стрептококового тонзилофарингіту в дітей супроводжується зниженням киснезалежної мікробіцидності та резервних можливостей нейтрофільних гранулоцитів крові.
2. У дітей із проявами гострого тонзилофарингіту для визначення тактики стартового етіотропного лікування можна використовувати наступний клініко-параклінічний комплекс: загальна сума балів за шкалою МакАйзека понад 4, уміст сегментоядерних лейкоцитів крові понад 50,0 %, показники стимульованого НСТ-тесту нейтрофільних гранулоцитів крові менше від 0,5 ум.од., резерв НСТ-тесту менше від 0,15 ум.од.
3. При реєстрації зазначеного вище клініко-параклінічного комплексу в дітей із запальними явищами в ротоглотці ризик наявності стрептококового тонзилофарингіту збільшується майже в 4 рази.
1. Alan L. Acute pharyngitis: etiology and diagnosis / L. Alan // Pediatrics. — № 6. — 1996. — Р. 949–954.
2. Dewhirst F.E. The Human Oral Microbiome / F.E. Dewhirst, T. Chen, J. Izard et al. // Journ. Bacteriol. — № 19, Vol. 192. — 2010. — P. 5002–5017.
3. Lasseter G.M. In vitro evaluation of five rapid antigen detection tests for group A beta-haemolytic streptococcal sore throat infections / G.M. Lasseter, C.A. McNulty, F.D. Richard Hobbs // Fam. Pract. — 2009 Dec. — № 6. — Р. 437–444.
4. Дворецкий Л.И. Ошибки в антибактериальной терапии инфекционных заболеваний дыхательных путей в амбулаторной практике / Л.И. Дворецкий, С.В. Яковлев // Лечащий врач. — № 8. — 2003. — С. 34–37.
5. Извин А.И., Катаева Л.В. Микробный пейзаж слизистой оболочки верхних дыхательных путей в норме и патологии. — М., 2009. — 138 с.
6. Лопатин А.С. Лечение острого и хронического фарингита / А.С. Лопатин // РМЖ. — Т. 9, № 16–17. — 2001. — С. 765–769.
7. Лучшева Ю.В. Местная терапия при фарингите / Ю.В. Лучшева, Г.Н. Изотова // РМЖ. — Т. 19, № 6(400). — 2011. — С. 420–426.
8. Пигаревский В.Е. Зернистые лейкоциты и их свойства. — М.: Медицина, 1978. — 128 с.
9. Плужников М.С. Фарингит (клинико-морфологические аспекты и криохирургия) / М.С. Плужников, Н.В. Панова, М.Я. Левин, Г.В. Лавренова, И.А. Афанасьева, под ред. М.С. Плужникова. — СПб.: Диалог, 2006. — 120 с.
10. Фещенко Ю.И. Национальный конгресс по антибиотикотерапии: в центре внимания — защищенные аминопенициллины // Ю.И. Фещенко, Т.А. Перцева, Ю.М. Мостовой // Здоров’я України. — 2007, № 22. — С. 41–45.
11. Шпынев К.В. Современные подходы к диагностике стрептококкового фарингита / К.В. Шпынев, В.А. Кречиков // КМАХ. — 2007. — № 1. — С. 20–33.

/28/28.jpg)
/29/29.jpg)