Журнал «Актуальная инфектология» 4 (5) 2014
Вернуться к номеру
Щодо діагностики нейросифілісу в інфекційному стаціонарі
Авторы: Домашенко О.М., Мантула А.О., Слюсар О.О., Аксьонова М.А., Матіско М.О. — Донецький національний медичний університет ім. М. Горького; ЦМКЛ № 1, м. Донецьк
Рубрики: Инфекционные заболевания
Разделы: Клинические исследования
Версия для печати
Наведений клінічний випадок нейросифілісу, який був діагностований у інфекційному стаціонарі. Клінічна симптоматика пізнього нейросифілісу має неспецифічний характер, проте особливістю перебігу є відсутність гарячки та інтоксикації, білково-клітинна дисоціація в лікворі. Критерієм ефективності терапії є нормалізація показників спинномозкової рідини при негативних специфічних серологічних реакціях (мiкропреципiтацiї, iмунофлюоресценцiї). У лікуванні нейросифілісу використовують високодозову безперервну антибіотикотерапію під контролем аналізу спинномозкової рідини.
Представлен клинический случай нейросифилиса, который был диагностирован в инфекционном стационаре. Клиническая симптоматика позднего нейросифилиса имеет неспецифический характер, однако особенностью течения является отсутствие лихорадки и интоксикации, белково-клеточная диссоциация в ликворе. Критерием эффективности терапии является нормализация показателей спинномозговой жидкости при отрицательных специфических серологических реакциях (микропреципитации, иммунофлюоресценции). В лечении нейросифилиса используют высокодозовую непрерывную антибиотикотерапию под контролем анализа спинномозговой жидкости.
A clinical case of neurosyphilis, which was diagnosed in an infectious diseases hospital, is described. Clinical symptoms of late neurosyphilis is non-specific, but the feature of its course current is the absence of fever and intoxication, protein-cell dissociation in the cerebrospinal fluid. The criterion of the effectiveness of therapy is normalization of cerebrospinal fluid parameters with negative specific serological tests (of microprecipitation, immunofluorescence). In the treatment of neurosyphilis, high-dose continuous antibiotic therapy is being used under the control of cerebrospinal fluid analysis.
нейросифіліс, діагностика, лікування.
нейросифилис, диагностика, лечение.
neurosyphilis, diagnosis, treatment.
Статья опубликована на с. 128-130
У цей час в Україні відзначається тенденція до зниження захворюваності на сифіліс, однак кількість випадків пізнього і неуточненого сифілісу зростає (1,0 і 1,4 на 100 тис. населення відповідно), поряд з чим останнім десятиліттям відзначається зростання захворюваності на нейросифіліс [1–5]. Причиною розвитку специфічних уражень нервової системи вважають збільшення випадків серорезистентного, пізнього та раннього прихованого сифілісу [6–8]. Сифіліс нервової системи розвивається у 5–10 % хворих на сифіліс. Виділяють кілька варіантів ураження нервової системи при сифілісі. У хворих на латентний нейросифіліс відсутні клінічні прояви, але при дослідженні спинномозкової рідини (СМР) виявляються патологічні зміни. Ранній нейросифіліс розвивається на тлі первинного чи вторинного сифілісу, в основному в перші 2–5 років від часу зараження, і характеризується гострим сифілітичним менінгітом, менінгоенцефалітом, менінгомієлітом. Пізній нейросифіліс виникає не раніше ніж через 7–8 років від моменту зараження і відповідає періоду третинного сифілісу, характеризується запально-дистрофічним ураженням паренхіми мозку. До пізніх форм нейросифілісу відносять спинну сухотку, прогресуючий параліч і сифілітичні гуми мозку. У цей час у структурі клінічних форм нейросифілісу відзначається значне переважання пізніх форм (до 70 %) [5, 9]. На епідеміологію нейросифілісу в сучасних умовах впливають пізнє звернення пацієнтів за медичною допомогою, лікування в неліцензованих комерційних центрах, широке застосування дюрантних препаратів пеніциліну, які не забезпечують достатньої концентрації антибіотика в лікворі [7, 10].
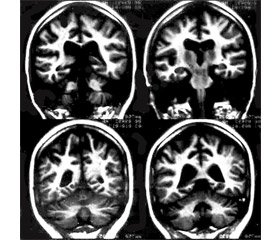
Під нашим спостереженням перебував хворий Х., 37 років, який захворів гостро 13.06.2014 р., коли раптово розвинувся напад генералізованих клоніко-тонічних судом із втратою свідомості. Напередодні самопочуття пацієнта було задовільним, температура тіла нормальною. Бригадою швидкої медичної допомоги доставлений у неврологічне відділення районної лікарні, звідки 20.06.2014 р. у зв’язку з повторними судомними нападами переведений в обласний лiкувально-профiлактичний заклад. 20.06.2014 р. проведено магнiтно-резонансну томографiю (МРТ) головного мозку, виявлено зону ураження лівої лобової частки, переважно її кортикальних відділів, розміром 3,5 × 3,3 см з підвищеним МР-сигналом в Т2-зваженому зображеннi (ЗЗ) і при FLAIR, зниженим в Т1-ЗЗ. Після внутрішньовенного введення контрастної речовини накопичення її в ділянці ураження мозку не виявлено. Гіпофіз і стовбурові відділи мозку не змінені. Серединні структури не зміщені. Тіла бічних шлуночків мозку розширені до 1,2 см. Підоболонковий простір праворуч не розширений. Висновок: вогнищеве ураження кіркових відділів лівої лобової частки мозку, найімовірніше, має запальний генез. Аналіз крові від 23.06.2014 р.: ер. — 4,47•1012/л, Нb — 139 г/л, Нt — 38,5 %, тромбоцити — 249•109/л, швидкість осідання еритроцитів — 30 мм/год, Л. — 9,5•109/л, п. — 4 %, с. — 70 %, е. — 1 %, л. — 20 %, м. — 5 %. Аналіз спинномозкової рідини від 21.06.2014 р.: безбарвна, прозора, цитоз — 53 клітини в 1 мкл, нейтрофіли — 80 %, лімфоцити — 20 %, білок — 870 мг/л, глюкоза — 3,1 ммоль/л, хлориди — 118,2 ммоль/л. Аналіз спинномозкової рідини від 24.06.2014 р.: безбарвна, прозора, цитоз — 704 клітини в 1 мкл, нейтрофіли — 88 %, лімфоцити — 12 %, білок — 730 мг/л, глюкоза — 2,2 ммоль/л, хлориди — 110,8 ммоль/л. Консиліумом у складі невролога, нейрохірурга та інфекціоніста виключені абсцес і пухлина головного мозку, встановлено діагноз гнійного менінгоенцефаліту неуточненої етіології з правобічною пірамідною недостатністю. Для подальшого лікування та обстеження 25.06.2014 р. пацієнт був переведений у клініку інфекційних хвороб. При госпіталізації стан хворого тяжкий. Температура тіла 35,5 °С. Рівень свідомості — оглушення. Інструкції виконує після тривалої паузи. Недостатньо орієнтується в часі і просторі. Моторна афазія. Менінгеальні симптоми відсутні. Лівобічний птоз, анізокорія, зіниці S > D, фотореакція уповільнена, непоєднана. Слабкість конвергенції очних яблук з двох сторін. Сухожильні рефлекси з рук нормальні, S = D, колінні, ахіллові рефлекси пригнічені, S = D. Бульбарні симптоми не виявляються. Парези та паралічі відсутні. Пальценосова проба з промахом. У позі Ромберга похитування. Шкіра звичайного забарвлення, без висипань. На передпліччях — множинні старі насічки. Слідів немедикаментозних ін’єкцій немає. Частота дихання 18/хв. У легенях везикулярне дихання. Тони серця ритмічні, приглушені, короткий систолічний шум на верхівці. Артерiальний тиск 140/90 мм рт.ст. Пульс 78/хв, ритмічний. Печінка виступає з-під реберної дуги на 4 см, щільноеластичної консистенції. Сечовипускання і випорожнення не порушені. Зі слів хворого, у 2003 р. лікувався з приводу сифілісу (медична документація відсутня), після чого на диспансерному обліку не перебував. Раніше протягом 6 років вживав внутрішньовенні наркотики, напередодні захворювання їх вживання категорично заперечує. Зловживає алкоголем. У 1998 р. — закрита черепно-мозкова травма. Результати обстеження від 24.06.2014 р.: аналіз крові на ВІЛ — негативний. Рентгенографія органів грудної клітки — без патології. Загальний білок — 63 г/л, сечовина — 4,2 ммоль/л, креатинін — 69,0 ммоль/л, глюкоза — 5,1 ммоль/л, білірубін загальний — 12,7 мкмоль/л, білірубін прямий — 0 мкмоль/л, АЛТ — 36,6 Од/л, АСТ — 16,4 Од/л, ГГТ — 25 Од/л, тригліцериди — 1,54 ммоль/л, загальний холестерин — 3,8 ммоль/л, ПТІ — 86 %, АЧТЧ — 44 с, фібриноген — 3,91 г/л, рСО2 — 43,8 мм рт.ст., РО2 — 59 мм рт.ст., Na+ — 137,2 ммоль/л, K+ — 3,97 ммоль/л, Ca++ — 1,11 ммоль/л, HBsAg — негативний, антитіла HCV IgM + IgG — виявлені, в лікворі ДНК HSV, ДНК CMV, ДНК мікобактерій туберкульоза, ДНК токсоплазми не виявлено. В мазках із ротоглотки виділено гриби Candida 106. ЕКГ-даних за гостре порушення коронарного кровообігу немає. ЕхоКГ: додаткові поперечні трабекули лівого шлуночка в ділянці верхівки. Мінімальна мітральна регургітація; трикуспідальна діастолічна регургітація клапана легеневої артерії. Порожнини серця не розширені, міокард не потовщений. Незначний гіперкінез лівого шлуночка. УЗД органів черевної порожнини та нирок: суттєвих патологічних змін не виявлено. У крові реакція Вассермана від 26.06.2014 р. № 500 — позит. (++++), від 01.07.2014 р. № 545 — позит. (++++), РМП ++++ (дворазово), титр 1 : 2; РІФ 1 : 200 (++++) дворазово; РІФ абс. (++++); РІБТ — 40 % (дворазово). У лікворі: реакція Вассермана негативна, РІФ (+++), РІБТ — 40 %. Хворий отримував комплексну патогенетичну терапію, етіотропним препаратом був цефтриаксон у дозі 4,0 г на добу. На тлі проведеного лікування в інфекційному відділенні стан хворого значно покращився: регресували психоневрологічні симптоми, купірувалися судомні напади. Весь період спостереження температура тіла була нормальною. Клінічний діагноз встановлено спільно з дерматовенерологом: нейросифіліс — вторинний гнійний менінгоенцефаліт з формуванням сифілітичної гуми, правобічною рефлекторною пірамідною недостатністю, помірною вестибулопатією. Супутні діагнози: хронічний вірусний гепатит С (IgM + IgG — позитивні), з неуточненою реплікацією, мінімальною цитолітичною активністю. Кандидоз ротоглотки. Після етіологічної розшифровки діагнозу етіотропна терапія проводилася пеніциліном у дозі 21 млн ОД на добу внутрішньовенно протягом 14 днів. Пiд час контрольного дослідження СМР виявлено нормалізацію цитозу (6 клітин), незначне підвищення рівня білка — 680 мг/л. У лікворі РІФ ++. Від контрольного проведення МРТ мозку хворий утримався. Таким чином, в етіологічній структурі менінгоенцефалітів у практиці інфекціоніста може зустрітися сифіліс у різні періоди хвороби. Клінічна симптоматика пізнього нейросифілісу має в більшості випадків неспецифічний характер, проте особливістю перебігу можна вважати часту відсутність гарячки та інтоксикації, білково-клітинну дисоціацію в лікворі, що спостерігалися у пацієнта Х. Клінічна картина сифілітичної гуми відповідає ознакам об’ємного ураження мозку з прогресуючою внутрішньочерепною гіпертензією, у тому числі судомним синдромом. Критерієм ефективності проведеної етіотропної терапії є нормалізація показників СМР при негативних специфічних високочутливих серологічних реакціях (РМП, РІФ) у лікворі і крові. Отримати такий результат лікування при пізньому нейросифілісі складно, тому важливо дотримуватися високодозового безперервного режиму антибіотикотерапії, проводити тривалі і нерідко повторні курси такої терапії під контролем аналізу СМР.
1. Щербакова Ю.В. Заболеваемость сифилисом в Украине // Здоровье Украины. — 2009. — № 1. — С. 10–12.
2. Волкославская В.Н., Гутнев А.Л., Чикина Н.А. О квазипериодичности в динамике заболеваемости сифилисом и основных направлениях организации борьбы с ИППП в Украине // Тезисы докладов научно-практической конференции. — Одесса, 2003. — С. 25–26.
3. Показники лікувально-профілактичної допомоги хворим шкірними і венеричними захворюваннями в Україні // Центр медичної статистики МОЗ України. — К., 1993–2007.
4. Катунин Г.Л. Анализ заболеваемости и качества лабораторной диагностики нейросифилиса в Российской Федерации // Вестн. дерматологии и венерологии. — 2011. — № 3. — С. 18–26.
5. Шепило С.А., Разнатовский К.И., Александров Н.Ю. Эпидемиология нейросифилиса в Санкт-Петербурге // Фундаментальные исследования. — 2012. — № 8 (ч. 1). — С. 184–189.
6. Агаев Р.А., Горланов И.А., Никифоров Б.Н. Динамика и тенденции течения скрытых форм сифилиса и развития серорезистентности в Ленинградской области и Санкт-Петербурге на современном этапе // Журнал инфектологии. — 2011. — Т. 3, № 3. — С. 18–25.
7. Баткаева Н.В. Эпидемиологические особенности сифилитической инфекции в настоящее время // Практическая медицина. — 2009. — № 37. — С. 84–93.
8. Лосева О.К., Катунин Г.Л. Скрытый сифилис и серорезистентность // Вестн. дерматологии и венерологии. — 2004. — № 5. — С. 42–43.
9. Родиков М.В. Поздний нейросифилис (клинико-эпидемиологическая характеристика, механизмы развития, оптимизация терапии): Автореф. дис… д-ра мед. наук. — Иркутск, 2009.
10. Нейросифилис. Современные представления о диагностике и лечении: Руководство для врачей / А.В. Самцов, И.Н. Теличко, А.М. Иванов [и др.]; Под ред. А.В. Самцова. — СПб.: СпецЛит, 2006. — 128 с.