Газета «Новости медицины и фармации» Гастроэнтерология (537) 2015 (тематический номер)
Вернуться к номеру
Постінфекційний синдром подразненого кишечника: принципи сучасної діагностики
Авторы: Дуда О.К., Окружнов М.В., Бойко В.О. — Національна медична академія післядипломної освіти імені П.Л. Шупика, м. Київ; Трихліб В.І. — Українська військова медична академія, м. Київ
Рубрики: Гастроэнтерология
Разделы: Справочник специалиста
Версия для печати
Статья опубликована на с. 17-20
Вступ
Згідно з визначенням робочого комітету ВООЗ, синдром подразненого кишечника (СПК) — це функціональне захворювання, розлад кишечника, що характеризується поєднанням болю з порушеннями функцій кишечника, а також дефекації.
Синдром подразненого кишечника є одним із найбільш поширених функціональних захворювань органів травлення. При цьому функціональному кишковому розладі абдомінальний біль або дискомфорт пов’язані з порушенням дефекації — зміною частоти дефекації і консистенції калу. За даними ВООЗ, поширеність СПК серед населення планети становить від 14 до 48 %. Найбільш часто хворіють міські мешканці, а жінки хворіють набагато частіше, ніж чоловіки. Хоча цей синдром часто виникає ще в молоді роки, до лікаря з приводу цієї патології через досить делікатний характер скарг звертаються лише у віці 35–50 років. У таких пацієнтів значно погіршуються сон, працездатність, сексуальна активність, проявляються інші розлади, що створюють щоденні проблеми. Таким чином, жіноча стать входить до факторів ризику, співвідношення жінок та чоловіків становить від 2 : 1 до 1,5 : 1, а середній вік пацієнтів — 40–45 років.
Впродовж останніх років між науковцями світу не припиняються суперечки стосовно номенклатури, етіології, патогенезу, діагностики та принципів лікування цієї патології.
Захворювання було виявлено ще в ХІХ столітті. У 1892 році стан, що характеризує такий синдром, отримав назву «слизовий коліт». У подальшому захворювання називали «спастичний коліт», «невроз кишечника» тощо.
СПК — це в першу чергу надто чутлива кишка, що болісно реагує на повсякденні ситуації, такі як сніданок, майбутнє побачення, збори, робота тощо. Якщо не говорити про більш емоційні моменти, наприклад святкову вечерю, виклик до начальника, сварку та ін.
Роль СПК у структурі функціональних захворювань органів травлення вкрай важлива. Захворювання характеризується вираженою епідеміологічною, клінічною та соціальною значущістю. Епідеміологічна вагомість СПК пов’язана з високою частотою цієї патології. Клінічна значимість пояснюється наявністю змін із боку психоемоційної сфери пацієнтів із СПК, які реєструються в 54–100 % обстежених, тривалістю клінічних проявів захворювання. Соціальна складова СПК пов’язана з виникненням захворювання в популяції серед осіб молодого й середнього віку. Вкрай важливим є економічний аспект даної проблеми внаслідок високої частоти звернень по медичну допомогу, тимчасової непрацездатності, значних витрат на обстеження та терапію даної категорії хворих.
Основна відмінність синдрому від безлічі інших хвороб кишечника та інших органів травної системи — це відсутність субстрату захворювання. Хворі на СПК мають безліч скарг, але не мають субстрату. Більшість пацієнтів навіть не звертаються до лікаря, незважаючи на те, що це захворювання, крім погіршення перетравлення їжі, значно знижує якість життя людини. У хворого зменшується сексуальний потяг, втрачається працездатність, радість до життя та ін.
СПК — це досить поширена патологія, яка, незважаючи на відсутність змін у внутрішніх органах, тягне за собою напади сильних больових відчуттів у животі, що супроводжуються здуттям, проносом або, навпаки, запором. Синдром не належить до небезпечних для життя захворювань, але без належного лікування він здатний серйозно знизити якість життя пацієнта.
Номенклатура
До визначення поняття «синдром подразненого кишечника» окремі його прояви називалися по-різному: синдром подразненої товстої кишки, кишкова колька, дискінезія товстої кишки, невроз кишечника, слизова колька, спастичний коліт, функціональна колопатія, нервова діарея та ін.
Римські критерії
Розгорнуте визначення та критерії встановлення діагнозу СПК були розроблені у 1988 р. на IX Світовому конгресі гастроентерологів у Римі. У 1999 році на засіданні експертної комісії з вивчення функціональних розладів шлунково-кишкового тракту у визначення захворювання були внесені зміни, що отримали назву «Римські критерії II».
У 2007 році у Римські критерії II був внесений ряд істотних змін [11], відповідно до яких діагноз СПК можна встановити хворому за наявності «…рецидивуючого болю або дискомфорту в животі, що відзначаються щонайменше три дні протягом останніх трьох місяців у поєднанні з двома з трьох таких ознак:
— зменшенням болю після акту дефекації,
— супроводом болю/зміною частоти випорожнення,
— супроводом болю/зміною консистенції випорожнення».
Таке визначення отримало назву «Римські критерії III». Позитивним моментом Римських критеріїв III є наявність у них рекомендацій із лікування хворих на СПК [19].
T. Boucekkine і співавт. зробили висновок, що встановлення діагнозу з урахуванням Римських критеріїв III призведе до помітного збільшення показників поширеності СПК. Це пов’язано з тим, що групі хворих, яким встановлений цей діагноз на підставі останніх критеріїв, той самий діагноз на підставі Римських критеріїв II можна було встановити лише у 59 % випадків [2].
Римські критерії СПК сприяли єдиному розумінню суті патології й дозволили надалі уникати використання численних неправомірних синонімів назви синдрому — дисбактеріоз кишечника, синдром чутливого кишечника, невроз кишечника, функціональна колопатія, хронічний спастичний коліт, спастична товста кишка, слизова колька та ін. [12].
У Римських критеріях уперше вказано, що в 1/3 хворих розвиток СПК пов’язаний із перенесеною кишковою інфекцією. У подальшому такі порушення отримали назву «постінфекційний синдром подразненого кишечника» (ПІ СПК). У дослідженнях, присвячених вивченню функціональних розладів, було визначено, що постінфекційна форма становить від 6 до 17 % серед усіх випадків СПК. Серед хворих, які перенесли гостру кишкову інфекцію, згодом страждають від 7 до 33 % [14]. У цих хворих виявлена запальна інфільтрація слизової оболонки товстої кишки, підвищений рівень прозапальних цитокінів, а в просвіті тонкої кишки — надлишковий бактеріальний ріст. Запропоновано нове пояснення вісцеральної гіперчутливості, властивої хворим на СПК. Згідно з ним больові відчуття можуть бути наслідком пошкодження ентеральної нервової системи в умовах зміни складу бактеріальної мікрофлори кишечника або в результаті перенесеної кишкової інфекції. Встановлено, що приблизно у 50 % пацієнтів із СПК збільшена запальна інфільтрація слизової оболонки кишечника, а у хворих на ПІ СПК спостерігається підвищена експресія прозапальних цитокінів.
Таким чином, згідно з рекомендаціями Міжнародної наради експертів (Римські критерії І–ІІІ) й Міжнародною класифікацією хвороб Х (МКХ Х), СПК визначається як комплекс функціональних розладів дистальних відділів кишечника протягом понад трьох місяців. Основними симптомами є біль у животі, що супроводжується метеоризмом, відчуттям неповного спорожнення кишечника, зміною частоти й консистенції випорожнень: запорами, діареями або їх чергуванням.
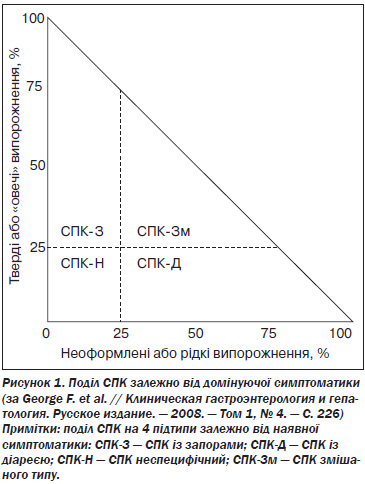
Варіанти СПК залежно від домінуючого симптому захворювання:
1. СПК із переважанням болю в животі та метеоризмом (Римські критерії, СDC).
2. СПК із переважанням діареї (Римські критерії, СDC).
3. СПК із переважанням запорів (Римські критерії, СDC).
4. СПК неспецифічний або змішаний (СDC).
Фактори ризику:
1) жіноча стать;
2) вік менше ніж 60 років;
3) відсутність блювання під час гострої кишкової інфекції;
4) довготривала діарея після перенесеної гострої кишкової інфекції;
5) схильність до соматизації;
6) стреси протягом року перед перенесеною гострою кишковою інфекцією;
7) застосування антибактеріальних препаратів для лікування гострої кишкової інфекції.
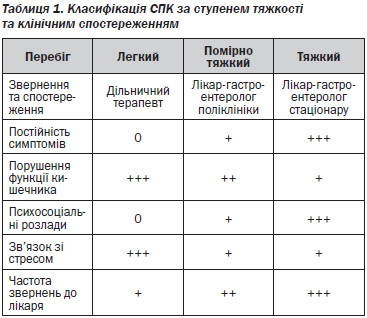
Поділ СПК за ступенем тяжкості клінічного перебігу наведено в табл. 1 (за Drossman et al., 1999 р.).
Етіологія та патогенез
Виділяють три основні теорії патогенезу СПК:
— психогенна (нейрогенна, психосоматична);
— інфекційна (постінфекційна);
— генетична (спадкова).
Нейрогенна теорія розглядає СПК як прояв розладів вищої нервової діяльності, що також залежить від типу особистості. Основними причинами розвитку СПК є:
— відмова від сніданку або інших прийомів їжі (недотримання режиму харчування);
— поспіх під час їжі;
— відволікаючі фактори під час прийому їжі (читання, перегляд телепередач та ін.);
— сором’язливість перед актом дефекації у публічних місцях або затримання позовів до акту дефекації та відходження газів.
Основним етіологічним фактором розвитку патології є стрес. Внаслідок постійного впливу стресових ситуацій відбувається пригнічення другої фази моторної активності дуоденального мігруючого моторного комплексу. Постійна холінергічна стимуляція кишечника змінює його моторику, створюється порочне коло «кишечник — метасимпатична нервова система — центральна нервова система».
Значну роль у патогенезі СПК відіграє дисбаланс концентрації енкефалінів, що регулюють відчуття голоду й апетиту, впливають на моторну та секреторну активність кишечника, виділення інтестинального поліпептиду, холецистокініну та мотиліну.
Всі вищеперераховані фактори призводять до пригнічення шлунково-кишкового рефлексу, уповільнюється або посилюється моторна активність кишечника, змінюється концентрація травних ферментів і, як наслідок, біоценоз товстої кишки. Збільшується кількість газопродукуючої мікрофлори, порушуються процеси пристінкового та внутрішньопросвітного травлення, що на останніх стадіях патологічного процесу може призвести до органічних змін стінки кишки.
Інфекційна теорія розглядає СПК як наслідок перенесеної кишкової інфекції. Основними тригерами пост-інфекційного СПК є Campilobacter, Salmonella, E.coli, Shigella, ієрсинії, ентеро- та ротавіруси. Існує дві патофізіологічні моделі розвитку СПК.
Відповідно до першої інфекційний агент та гостре запалення призводять до підвищення проникності епітеліоцитів та посилення експресії антигенів у просвіт кишки. Внаслідок персистуючого запального процесу відбувається інфільтрація слизової оболонки макрофагами та лімфоцитами, порушується сенсорно-моторна функція кишечника.
Згідно з другою моделлю, ініціація інфекційного процесу й запалення спочатку призводять до активації макрофагів, що, у свою чергу, веде до сенсорно-моторних порушень. У результаті посилюється продукція місцевих медіаторів та експресія антигенів у просвіт кишки.
Інфекційний агент та викликане ним запалення опосередковано через імунну відповідь підтримують дисфункцію кишечника. Інтерлейкін-4 (ІL-4) та -13 (IL-13), що продукуються Т-хелперами другого типу, ініціюють гіперконтрактильність гладкої мускулатури. Підвищення концентрації циклооксигенази-2 також підвищує моторику кишечника. Довготривала дисфункція підтримується експресією харчових та інфекційних антигенів у просвіт кишки.
Спадкова теорія. Генетична схильність до СПК визначається зниженням частоти експресії алелі інтерлейкіну-10, збільшенням частоти проміжної алелі фактора некрозу пухлин , дисбалансом цитокінів, зниженням відношення ІL-10, трансформуючого фактора росту та ІL-2. До патофізіологічних факторів також зараховують збільшення числа ентероендокринних клітин, прискорений кишковий транзит, мальабсорбцію жовчних кислот, зниження ректальної чутливості та розвиток вісцеральної гіперчутливості.
Жодна вищенаведена теорія повністю не розкриває сутності процесу, не дає відповідей на такі запитання:
— Внаслідок чого діарея змінюється на затримку випорожнення?
— Чому захворювання не зустрічається в осіб дитячого та старечого віку?
— Яка роль антибактеріальної терапії в розвитку СПК тощо?
Найбільш підкріпленою фактами видається психосоматична теорія:
— у 15–30 % пацієнтів із СПК виявляються ознаки психопатологічних розладів (депресії, симптоми тривоги, фобії, істерії, панічні атаки);
— лише 19 % хворих критично оцінюють стан свого здоров’я;
— жіноча стать входить до факторів ризику;
— СПК — захворювання великого міста.
На користь постінфекційної теорії свідчить той факт, що у світі, за даними ВООЗ, щороку реєструється близько 5 мільйонів випадків гострих кишкових інфекцій, що, за найбільш оптимістичними прогнозами, становить 1/3 від реальної захворюваності. Але в ній не враховано можливість хронізації запального процесу та довічну персистенцію мікроорганізмів, не відведена роль метасимпатичній нервовій системі як основному місцевому регулятору моторики кишечника.
Встановлення діагнозу прийнято розподіляти на п’ять стадій:
A. Стадія перша — попередня діагностика з установленням діагнозу.
B. Стадія друга — визначення основного симптому і на його підставі форми встановлення синдрому.
C. Стадія третя — диференціювання захворювання з перерахованими вище симптомами та виключення ознак тривожності.
D. Стадія четверта — припинення пошуку органічних змін, проведення додаткових обстежень та тестів.
E. Стадія п’ята — визначення початкового етапу терапії протягом 40 діб і більше.
Ефективність такого лікування підтверджує або спростовує раніше встановлений діагноз.
Спадкова теорія є лише передосновою для постінфекційної теорії, тому розглядатися окремо не повинна.
Діагностика
Підходи до діагностики СПК різняться не тільки в різних країнах, а навіть у представників однієї школи. Міжнародна нарада експертів (Римські критерії І, 1988 рік; Римські критерії ІІ, 1999 рік) також не змогла сформувати перелік необхідних клініко-лабораторних та інструментальних методів обстеження, необхідних для встановлення діагнозу.
Перелік основних методів обстеження та оглядів спеціалістів, що зустрічаються в сучасних джерелах літератури (повний перелік включає близько ста методів обстеження):
— загальний аналіз крові;
— копрограма;
— посів калу на кишкову групу;
— посів калу на дисбіоз;
— імунограма;
— імуноферментний аналіз крові на виявлення антитіл до Campilobacter, Salmonella, E.coli, Shigella, ієрсиній, ентеро- та ротавірусів;
— полімеразна ланцюгова реакція калу на виявлення антигенів Campilobacter, Salmonella, E.coli, Shigella, ієрсиній, ентеро- та ротавірусів;
— УЗД органів черевної порожнини та малого таза;
— ректороманоскопія;
— колоноскопія;
— консультації гастроентеролога, гінеколога, проктолога, онколога, психіатра або психолога.
Якщо не враховувати затрати часу (як було згадано вище, основну групу пацієнтів становлять молоді працездатні люди) та грошові витрати, навряд чи пацієнт буде згоден пройти навіть наведений перелік обстежень та консультацій.
Принципи лікування
Стратегія лікування хворих на ПІ СПК повинна полягати у відновленні нормальної кишкової мікрофлори, регуляції моторики кишечника й активації імунної системи. Для усунення дисбіозу кишечника застосовують кишкові антисептики й пробіотики.
Фармакотерапія пацієнтів із ПІ СПК ґрунтується на принципі синдромального лікування й залежності від клінічного варіанта захворювання, включаючи дієтотерапію, патогенетичну й симптоматичну терапію.
Профілактика
З метою профілактики та усунення негативних відчуттів (симптомів) необхідно дотримуватися таких правил:
— правильний режим праці та відпочинку;
— регуляція здорового харчування — збалансоване харчування;
— вживання пробіотиків і вітамінів;
— фізичні вправи та навантаження;
— нормальний психоемоційний стан;
— регуляція ендокринної функції;
— достатня кількість клітковини.
Не варто зловживати антибактеріальним лікуванням, проносними засобами, спазмолітиками та іншими лікарськими препаратами, оскільки такі дії можуть призвести до зворотного результату.
Таким чином, СПК залишається симптомокомплексом та зарахувати його до окремої нозологічної одиниці неможливо. Діагноз визначається на підставі виключення органічної патології кишечника, а це насамперед запальні захворювання. Існує необхідність у проведенні подальших досліджень щодо визначення етіології та патогенезу, що в подальшому дозволить сформулювати єдині підходи до діагностики й тактики лікування даного патологічного процесу.
1. Дуда О.К. Постінфекційний синдром подразненого кишечника: питання діагностики та лікування / О.К. Дуда, Р.О. Колесник // Сімейна медицина. — 2011. — № 3. — С. 71–75.
2. Парфенов А.И., Ручкина И.Н. Постинфекционный синдром раздраженного кишечника. Избранные главы клинической гастроэнтерологии: Сб. трудов / Под ред. Лазебника. — М.: Анахарсис, 2005. — Раздел 3. Болезни кишечника. — С. 277–279.
3. Парфенов А.И. Постинфекционный синдром раздраженного кишечника: вопросы лечения и профилактики // Consilium medicum. — 2001. — № 6. — С. 298–300.
4. Парфенов А.И. Антибактериальная терапия при синдроме раздраженного кишечника / А.И. Парфенов, И.Н. Ручкина, Н.И. Екисенина // Клин. мед. — 1996. — № 5. — С. 41–43.
5. Ручкина И.Н. Роль Campylobacter jejunum в патогенезе синдрома раздраженного кишечника / Ручкина И.Н., Белая О.Ф., Парфенов А.И. и др. // Российский гастроэнтерологический журнал. — 2000. — № 2. — С. 118–119.
6. Pimenyel M. The effect a non-absorbed oral antibiotic (rifaximin) on the symptoms of the irritable bowel syndrome: A randomized trial / Pimenyel M., Park S., Mirocha J. еt al. // Ann. Intern. Med. — 2006. —145. — Р. 557–563.
7. McKeown E.S. Postinfectious irritable bowel syndrome may occur after non-gastrointestinal and intestinal infection / McKeown E.S., Parry S.D., Stansfield R. et al. // Neurogastroenterol. Motil. — 2006. — 18. — Р. 839–843.
8. McKendrick W. Irritable bowel syndrome — post-salmonella infection / McKendrick W., Read N.W. // J. Infection. — 1994. — 29. — Р. 1–4.
9. Mearin F. Dyspepsia after a Salmonella gastroenteritis outbreak (one-year follow-up cohort study) / Mearin F., Perez-Oliveras M., Perello A., Vinyet J., Ibanez A., Coderch J. et al. // Gastroenterology. — 2005. — 129. — 98–104.
10. Логинов А.С. Водородный тест: диагностические возможности при заболеваниях кишечника / Логинов А.С., Лорие Н.Ю., Парфенов А.И., Петраков А.В. // Клин. мед. — 1990. — № 9. — С. 87–90.
11. Покровский В.И., Онищенко Г.Г., Черкасский Б.Л. Эволюция инфекционных болезней в России в XX веке. — 2003. — 664 с.
12. Ющук Н.Д., Бродов Л.Е. Острые кишечные инфекции: диагностика и лечение. — М.: Медицина, 2001. — 380 с.