Журнал «Травма» Том 16, №3, 2015
Вернуться к номеру
Лікування переломів довгих кісток у постраждалих унаслідок дорожньо-транспортних пригод
Авторы: Гур’єв С.О., Сацик С.П., Євдошенко В.П., Нацевич Р.О. - Державний заклад «Український науково-практичний центр екстреної медичної допомоги та медицини катастроф Міністерства охорони здоров’я України», м. Київ
Рубрики: Травматология и ортопедия
Разделы: Справочник специалиста
Версия для печати
У статті наведені дані аналізу 228 випадків переломів довгих кісток при політравмі внаслідок дорожньо-транспортних пригод. Залежно від тактики лікування переломів постраждалі умовно були розподілені на дві групи, стандартизовані за віком, статтю, тяжкістю стану та тяжкістю пошкоджень. До основної групи увійшли 89 постраждалих, у яких при лікуванні переломів дотримувалися тактики Damage Control Orthopaedic та розробленого нами протоколу прийняття клініко-організаційного рішення щодо виконання оперативних втручань. До контрольної групи увійшли 139 постраждалих, у яких при лікуванні переломів дотримувалися традиційних методів та тактики лікування. Встановлено, що застосування тактики Damage Control Orthopaedic та розробленого нами протоколу прийняття клініко-організаційного рішення щодо виконання оперативних втручань постраждалим з політравмою з пошкодженням довгих кісток внаслідок дорожньо-транспортних пригод дозволяє підвищити рівень виживаності постраждалих з 83,5 до 87,6 %.
В статье приведены данные анализа 228 случаев переломов длинных костей при политравме в результате дорожно-транспортных происшествий. В зависимости от тактики лечения переломов пострадавшие условно были разделены на две группы, стандартизированные по возрасту, полу, тяжести состояния и тяжести повреждений. В основную группу вошли 89 пострадавших, у которых при лечении переломов придерживались тактики Damage Control Orthopaedic и разработанного нами протокола принятия клинико-организационного решения по выполнению оперативных вмешательств. В контрольную группу вошли 139 пострадавших, у которых при лечении переломов придерживались традиционных методов и тактики лечения. Установлено, что применение тактики Damage Control Orthopaedic и разработанного нами протокола принятия клинико-организационного решения по выполнению оперативных вмешательств пострадавшим с политравмой с повреждением длинных костей в результате дорожно-транспортных происшествий позволяет повысить уровень выживаемости пострадавших с 83,5 до 87,6 %.
The article presents the data of the analysis of 228 cases of long bone fractures in polytrauma due to traffic accidents. Depending on treatment modality for fractures, the victims were divided into two groups, standardized by age, sex, severity of condition and severity of injuries. The study group included 89 victims, in which during the treatment of fractures we followed Damage Control Orthopaedic tactics and the protocol we have developed to make clinical and organizational decisions for carrying out surgical interventions. The control group included 139 victims in whom during the treatment for fractures we followed the traditional methods and treatment modality. It was found that the use of Damage Control Orthopaedic tactics and the protocol we have developed to make clinical and organizational decisions for carrying out surgical interventions in patients with polytrauma and long bone injuries due to traffic accidents enables to increase survival rate of victims from 83.5 to 87.6 %.
перелом, довгі кістки, дорожньо-транспортна пригода, лікування, протокол.
перелом, длинные кости, дорожно-транспортное происшествие, лечение, протокол.
fracture, long bones, traffic accident, treatment, protocol.
Статья опубликована на с. 84-87
Вступ
Останні десятиріччя характеризуються значним ростом травматизму, у структурі якого домінують скелетні пошкодження. Серед усіх пошкоджень кісток скелета переломи довгих кісток становлять, за даними різних авторів, від 50,4 до 72,1 %, при цьому пошкодження нижніх кінцівок трапляються вдвічі частіше, ніж верхніх [7, 9, 10].
Одне з головних місць серед обставин виникнення переломів довгих кісток посідають дорожньо–транспортні пригоди (ДТП). Про велетенські масштаби саме дорожньо–транспортного травматизму свідчить аналіз одержаних травм, а також причини летальних наслідків у результаті травм за останні роки [2]. А за даними ВООЗ, дорожньо–транспортний травматизм посідає восьме місце серед основних причин смертності у світі та є головною причиною смертності серед молоді віком 15–29 років [1].
Проблема лікування постраждалих із переломами довгих кісток була й на сьогодні залишається актуальною. Відсутність диференційованого підходу до вибору оптимальної методики лікування, невиправдане зволікання з оперативним втручанням, застосування застарілих технологій діагностики та лікування, а також не завжди обґрунтоване застосування апаратів зовнішньої фіксації, накісткових металевих пластин при лікуванні постраждалих з переломами довгих кісток до цього часу не призвело до відчутного покращення результатів лікування та зниження рівня первинної інвалідності хворих [3, 4].
Залишаються остаточно не визначеними терміни та обсяги оперативних втручань при переломах довгих кісток у постраждалих з поєднаними пошкодженнями в кожному конкретному випадку [5, 6, 8].
Мета дослідження: оцінити ефективність застосування протоколу прийняття клініко–організаційного рішення щодо виконання оперативних втручань постраждалим з політравмою внаслідок ДТП з пошкодженням довгих кісток порівняно із застосуванням традиційної системи лікування.
Матеріали та методи дослідження
Нами проаналізовано 228 випадків лікування постраждалих з політравмою внаслідок ДТП з пошкодженням довгих кісток. Залежно від тактики лікування пошкоджень постраждалі умовно були розподілені на дві групи.
До основної групи увійшли 89 постраждалих з політравмою внаслідок ДТП з пошкодженням довгих кісток. Серед хворих було 56 чоловіків (62,92 %) та 33 жінки (37,08 %). Середній вік постраждалих становив 44,25 ± 14,91 року. Тяжкість пошкодження за шкалою ISS становила 24,83 ± 8,21 бала. Середня кількість пошкоджень довгих кісток становила 1,83 ± 0,93 в одного постраждалого. Серед постраждалих основної групи переломи плечової кістки були в 24 (14,7%) випадках, променевої кістки — 12 (7,4 %), ліктьової — 8 (4,9 %), стегнової — 29 (17,8 %), великої гомілкової — 49 (30,1 %), малої гомілкової — 41 (25,2 %). Закриті переломи виявлені в 76,4 % випадків, відкриті — у 23,6 %.
До контрольної групи увійшли 139 постраждалих з політравмою внаслідок ДТП з пошкодженням довгих кісток. Серед постраждалих були 86 чоловіків (61,87 %) та 53 жінки (38,13 %). Середній вік постраждалих становив 45,03 ± 15,79 року. Тяжкість пошкодження за шкалою ISS становила 25,82 ± 9,46 бала. Середня кількість пошкоджень довгих кісток становила 1,83 ± 0,93 в одного постраждалого. Серед постраждалих контрольної групи переломи плечової кістки були в 38 (14,9 %) випадків, променевої кістки — 18 (7,1 %), ліктьової — 12 (4,7 %), стегнової — 46 (18 %), великої гомілкової — 77 (30,2 %), малої гомілкової — 641 (25,1 %). Закриті переломи виявлені в 75,7 % випадків, відкриті — у 24,3 %.
При статистичній обробці за допомогою критерію порівняння двох середніх та х2 виявлено, що розбіжності між групами за віком, статтю, тяжкістю стану та тяжкістю пошкоджень серед постраждалих основної та контрольної групи можна вважати випадковими (р > 0,05).
Результати дослідження та їх обговорення
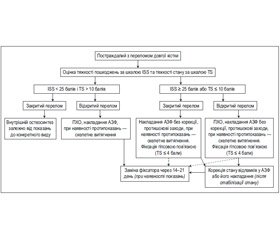
В основній групі при лікуванні переломів дотримувалися тактики Damage Control Orthopaedic та розробленого нами протоколу прийняття клініко–організаційного рішення щодо виконання оперативних втручань з метою корекції пошкодження довгих кісток у постраждалих з політравмою внаслідок ДТП (рис. 1).
При закритому переломі довгої кістки в постраждалих з тяжкістю пошкоджень за шкалою ISS до 25 балів та стабільному стані (тяжкість стану за шкалою TS понад 10 балів) проводили внутрішній остеосинтез залежно від показань до конкретного виду. При відкритому переломі довгої кістки в постраждалих з тяжкістю пошкоджень за шкалою ISS до 25 балів та стабільному стані (тяжкість стану за шкалою TS понад 10 балів) проводили первинну хірургічну обробку відкритих пошкоджень та оцінку ступеня пошкодження м’яких тканин за класифікацією АО. При значних пошкодженнях м’яких тканин фіксацію переломів здійснювали стрижневими апаратами зовнішньої фіксації, остаточні реконструктивно–відновні операції проводили через 14–21 день занурювальними фіксаторами після загоєння м’яких тканин або при відсутності нагноєння. При помірних і незначних пошкодженнях м’яких тканин кінцівок використовували внутрішньокісткові та накісткові фіксатори. У випадках відкритих пошкоджень при внутрішньосуглобових переломах кінцівок на першому етапі виконували стабілізацію відламків позавогнищевими стрижневими апаратами, остаточні реконструктивно–відновні операції — занурювальними фіксаторами після повного загоєння м’яких тканин.
При закритому переломі довгої кістки у постраждалих з тяжкістю пошкоджень за шкалою ISS ≥ 25 балів або тяжкістю стану за шкалою TS ≤ 10 балів проводили накладання стрижневого апарата зовнішньої фіксації, корекцію відламків перелому проводили після стабілізації стану постраждалого. Остаточні реконструктивно–відновні операції проводили через 14–21 день занурювальними фіксаторами. У випадках відкритих пошкоджень у постраждалих з тяжкістю пошкоджень за шкалою ISS ≥ 25 балів або тяжкістю стану за шкалою TS ≤ 10 балів проводили первинну хірургічну обробку відкритих пошкоджень та накладання стрижневого апарата зовнішньої фіксації без корекції відламків. Корекцію відламків перелому проводили після стабілізації стану постраждалого, а остаточні реконструктивно–відновні операції проводили не раніше ніж через 14–21 день занурювальними фіксаторами після повного загоєння м’яких тканин.
У контрольній групі при лікуванні переломів дотримувалися традиційних методів лікування постраждалих без бальної оцінки тяжкості пошкоджень та бальної оцінки тяжкості стану. Методи лікування переломів довгих кісток були такими ж, як і в основній групі.
В основній групі в першу добу після надходження оперативні втручання в повному обсязі виконані для корекції 37 (22,7 %) переломів довгих кісток, з них остеосинтез накістковими імплантатами застосований у 23 (14,1 %) випадках, інтрамедулярний остеосинтез штифтами з блокуванням, без розсвердлювання кістково–мозкового каналу (ІОС) — у 14 (8,6 %). Стрижневі апарати зовнішньої фіксації застосовані в 66 (40,5 %) випадках переломів, з них у 30 (18,4 %) випадках АЗФ залишився остаточним методом остеосинтезу, а в решті 36 (22,1) випадках була проведена заміна фіксатора. Остаточні реконструктивно–відновні операції та заміну АЗФ проводили через 14–21 день внутрішніми фіксаторами. ІОС після скелетного витягнення/іммобілізації гіпсом виконано в 17 (10,4 %) випадках, після АЗФ — у 21 (12,9 %). Остеосинтез накістковими імплантатами після скелетного витягнення/іммобілізації гіпсом виконано в 37 (22,7 %) випадках, після АЗФ — у 15 (9,2 %).
У цілому в основній групі ІОС застосований при 31 (19 %) переломі довгих кісток, накісткові імплантати — при 60 (36,8 %), АЗФ як кінцевий метод остеосинтезу — у 30 (18,4 %) випадках. Тобто оперативні втручання з приводу переломів довгих кісток виконані в 121 (74,2 %) випадку. Летальність у групі становила 11 (12,4 %) випадків.
У контрольній групі в першу добу після надходження, оперативні втручання в повному обсязі виконані для корекції 27 (10,6 %) переломів довгих кісток, з них остеосинтез накістковими імплантатами — 18 (7,1 %), ІОС — 9 (3,5 %). Стрижневі апарати зовнішньої фіксації застосовані в 57 (22,4 %) випадках переломів, з них в 45 (17,7 %) випадках АЗФ залишився остаточним методом остеосинтезу, а в решті 12 (4,7 %) випадків була проведена заміна фіксатора. Остаточні реконструктивно–відновні операції та заміну АЗФ проводили після стабілізації стану через 2–21 день внутрішніми фіксаторами. ІОС після скелетного витягнення/іммобілізації гіпсом виконано в 40 (15,7 %) випадків, після АЗФ — у 4 (1,6 %). Остеосинтез накістковими імплантатами після скелетного витягнення/іммобілізації гіпсом виконано в 75 (29,4 %) випадках, після АЗФ — у 8 (3,1 %).
У цілому в контрольній групі ІОС застосований при 49 (19,2 %) переломах довгих кісток, накісткові імплантати — при 93 (36,5 %), АЗФ як кінцевий метод остеосинтезу — при 45 (17,7 %). Тобто оперативні втручання з приводу переломів довгих кісток виконані в 187 (73,3 %) випадках. Летальність у групі становила 23 (16,5 %) випадки, що більше, ніж в основній групі, на 4,1 % в абсолютному значенні інтенсивного показника або на 33,1 % значення базового показника.
Висновки
1. Оперативні втручання за принципом остеосинтезу є методом вибору в лікуванні постраждалих з переломами довгих кісток унаслідок дорожньо–транспортних пригод, причому вибір технології остеосинтезу залишається прерогативою хірурга залежно від тяжкості отриманих пошкоджень, стану постраждалого, характеру й локалізації перелому, стану та характеру пошкодження м’яких тканин.
2. Рівень надання медичної допомоги та результати лікування постраждалих з переломами довгих кісток унаслідок дорожньо–транспортних пригод залишаються незадовільними. Для покращення результатів лікування необхідне більш інтенсивне застосування сучасних технологій лікування, а також уніфікованих протокольних схем лікування та протоколів прийняття клініко–організаційних рішень.
3. Застосування розробленого нами протоколу прийняття клініко–організаційного рішення щодо виконання оперативних втручань постраждалим з політравмою з пошкодженням довгих кісток унаслідок ДТП дозволяє підвищити рівень виживаємості постраждалих з 83,5 до 87,6 %.
1. Всемирная организация здравоохранения, Европейское региональное бюро: Европейские факты и доклад о состоянии безопасности дорожного движения в мире 2013 // Режим доступу: http://www.euro.who.int/ru/health–topics/disease–prevention/violence–and–injuries/publications/2013/european–facts–and–global–status–report–on–road–safety–2013
2. Гайко Г.В. Аналіз причин і факторів, що зумовлюють смертність постраждалих із травмами опорно–рухового апарату, отриманими під час ДТП / Г.В. Гайко, Р.В. Деркач // Міжвідомчий медичний журнал «Наука і практика». — 2014. — № 1 (2). — С. 82–86.
3. Гайко Г.В. Аналіз стану травматолого–ортопедичної допомоги населенню України 2011–2012 рр.: Довідник / Г.В. Гайко, С.С. Страфун, А.В. Калашніков, В.П. Полішко. — К., 2013. — 220 с.
4. Калашніков А.В. Ефективність лікування хворих із діафізарними переломами кісток нижньої кінцівки за допомогою сучасних технологій остеосинтезу / А.В. Калашніков, К.В. Вдовіченко, Т.П. Чалайдюк // Український морфологічний альманах. — 2010. — Т. 8, № 1. — С. 39–42.
5. Копитчак І.Р. Лікування скелетних пошкоджень у пацієнтів із політравмою / І.Р. Копитчак // Травма. — 2014. — Т. 15, № 2. — С. 108–110.
6. Кривенко С.Н. Лечение скелетных повреждений при высокоэнергетической травме / С.Н. Кривенко, А.М. Гребенюк, С.В. Попов // Травма. — 2014. — Т. 15, № 2. — С. 117–120.
7. Эпидемиология полиструктурной травмы конечностей в регионе Донбасса / А.В. Борзых, В.Г. Климовицкий, А.А. Оприщенко [та ін.] // Травма. — 2013. — Т. 14, № 6. – С. 61–63.
8. Dunham C.M. Practice management guidelines for the optimal timing of long–bone fracture stabilization in polytrauma patients: the EAST Practice Management Guidelines Work Group / C.M. Dunham, M.J. Bosse, T.V. Clancy // Trauma. — 2001. — № 50 (5). — P. 958–967.
9. Enweluzo G.O. Pattern of extremity injuries in polytrauma in Lagos, Nigeria / G.O. Enweluzo [et al.] // Niger Postgrad. Med. J. — 2008. — Vol. 15. — P. 6–9.
10. Qi X. Statistical analysis on 2213 in–patients with traffic injuries from January 2003 to September 2005 in Ningbo city / X. Qi [et al.] // Chin. J. Traumatol. — 2006. — Vol. 9. — Р. 228–233.

/85/85.jpg)