Журнал «Почки» 3 (13) 2015
Вернуться к номеру
Синдром Барттера в практиці нефролога (спостереження з практики)
Авторы: Таран О.І., Ротова С.О. — Кафедра нефрології і нирковозамісної терапії, Національна медична академія післядипломної освіти ім. П.Л. Шупика, м. Київ;
Кучма І.Л. , Калантаренко Ю.В., Кісєльова А.В., Томін К.В. — Відділення нефрології та діалізу, Олександрівська клінічна лікарня м. Києва
Рубрики: Семейная медицина/Терапия, Нефрология
Разделы: Клинические исследования, Справочник специалиста
Версия для печати
Статья опубликована на с. 105-108
Уважаемые коллеги!
F.C. Bartter і співавт. уперше описали двох пацієнтів із гіпокаліємією, метаболічним алкалозом, гіперальдостеронізмом на тлі нормального артеріального тиску в 1962 році. Схожий синдром був описаний H.J. Gitelman і співавт. у 1966 році на тлі вираженої м’язової слабкості та хронічного дерматиту. Цими клінічними спостереженнями розпочатий опис спадкових канальцевих нефропатій, які зустрічаються як у дитячому, так і в дорослому віці. Захворювання успадковується за автосомно–рецесивним типом, але зустрічаються й поодинокі випадки. Синдром викликають мутації генів, які кодують білки, що забезпечують транспорт іонів у ниркових канальцях. Залежно від гена, що мутується, синдром розділений на підтипи (табл. 1).
Патогенез. У патогенезі синдрому Барттера мають значення гіперплазія юкстагломерулярних клітин, гіперпродукція реніну, підвищений рівень ангіотензину ІІ, гіперальдостеронізм. Важливу роль відіграє гіперпродукція простагландинів. Ангіотензин ІІ підвищує концентрацію простагландинів Е2 і І2 у венозній крові нирок і їх екскрецію з сечею. Спостерігається також підвищений рівень виведення калію, натрію, кальцію, хлору, калікреїну. При дефіциті калію підвищуються секреція водневих іонів і реабсорбція бікарбонатів, що призводить до розвитку метаболічного алкалозу. Порушується також реабсорбція хлоридів у висхідному коліні петлі Генле. Дефект транспорту хлоридів із порушенням кліренсу вільної води веде до підвищення синтезу простагландинів і активації клітин юкстагломерулярного апарату з наступною його гіперплазією та гіпертрофією. Спадкові нефропатії, пов’язані з утягуванням іонних транспортерів, які знаходяться в товстому висхідному коліні петлі Генле та на люменальних мембранах клітин дистального звивистого канальця, мають у своїй клінічній картині один схожий прояв — гіпокаліємію. Гіпохлоремічний (гіпокаліємічний) метаболічний алкалоз, активація РААС часто (проте не завжди) супроводжуються полідипсією та поліурією на тлі довго збереженої фільтраційної здатності нирок. Але тривала гіпокаліємія призводить до розвитку гіпокаліємічної нирки — інтерстиційного нефриту з розвитком каліурії, ніктурії, зниження концентраційної функції нирок, а без лікування — до хронічної ниркової недостатності. Артеріальний тиск залишається нормальним, що пояснюється резистентністю судин до ангіотензину ІІ.
Клініка. Клінічну картину хвороби визначають ознаки вираженої гіпокаліємії, що проявляється ураженням м’язів скелета у вигляді м’язової слабкості або млявого псевдопаралічу; гладких м’язів зі зменшенням рухливої активності шлунка, тонкої кишки; м’яза серця з характерними змінами на ЕКГ та можливим виникнення атріовентрикулярної блокади. У той же час існує і ряд специфічних ознак, характерних для описаних різних типів тубулопатій, що визначаються генотипом хвороби (табл. 2).
Псевдосиндром Барттера. Це стани, які мають певні риси, притаманні синдрому Барттера, особливо головна — гіпокаліємічний метаболічний алкалоз, проте вони не мають характерного генетичного дефекту й супроводжуються кістозним фіброзом. Біохімічні зрушення виявляються на тлі прихованого тривалого прийому діуретиків, у разі дотримання хлордефіцитної дієти, при періодичній блювоті з різних причин, булімії, зловживанні проносними препаратами, при муковісцидозі. При всіх цих станах та хворобах патології з боку ниркових канальців не виявляються.
Діагностика. Підозра щодо синдрому Барттера виникає за клінічними симптомами, а підтверджується результатами лабораторних досліджень, які вказують на зміни концентрації калію й гормонів у крові, зміни екскреції електролітів. Для синдрому Барттера характерні гіпокаліємія, гіперальдостеронізм, гіперкаліурія; для синдрому Гітельмана — додатково гіпокальціурія та гіпомагніємія. Люди з синдромом Барттера мають симптоми, ідентичні тим, що бувають у пацієнтів, які приймають петльові діуретики, наприклад фуросемід.
Диференціальна діагностика. Проводиться з псевдобарттерівським синдромом та псевдогіперальдо–стеронізмом (синдром Ліддла). За наявності гіперкаліємії визначають синдром Гордона.
Лікування. Застосовують два основних підходи:
1. Замісна терапія
2. Прийом лікарських засобів.
Антенатальний синдром Барттера. Терміново, від народження дитини, для запобігання втраті ваги, дегідратації та для підтримки фізіологічного рівня натрію й хлору в плазмі крові застосовується інтенсивна замісна терапія інфузіями сольових розчинів та рідини. Через 2–3 тижні від народження починають ентеральну замісну терапію хлоридом калію 3–4 рази на день. Дози розраховуються індивідуально. Корекцію калію проводять також призначенням калійзберігаючих діуретиків та нестероїдних протизапальних препаратів (НПЗП) (краще індометацин або рофекоксиб у дозах, які відповідають віку дитини, з урахуванням його нефротоксичності та можливої ульцерогенної дії), не раніше 4–6–тижневого віку.
Класичний синдром Барттера. Лікування розпочинають замісною терапією із застосуванням хлориду калію, з індивідуальним підбором дози та паралельним призначенням калійзберігаючих діуретиків. Допоміжним заходом є призначення НПЗП.
Синдром Гітельмана. Лікування проводиться аналогічно такому при синдромі Барттера, але додатковим заходом є призначення замісної терапії хлоридом магнію, який дозволяє частково коригувати гіпомагніємію й запобігати тетанії та втратам хлору.
Клінічне спостереження
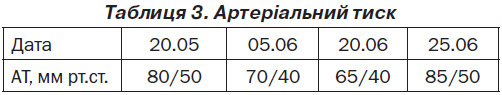
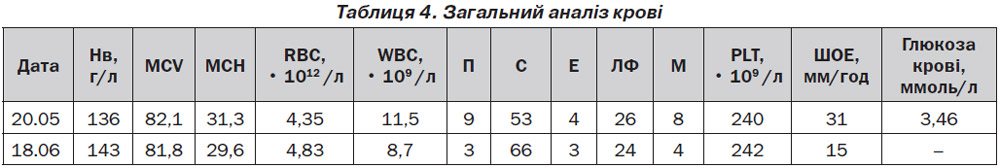
Жінка, 31 рік, надійшла до інфекційного відділення з гарячкою (температура тіла 39 °С), болем у попереку, вираженою загальною слабкістю. Під час обстеження виявлено гіпокаліємію (1,7 ммоль/л) та підвищений рівень креатиніну крові до 157 мкмоль/л.
З анамнезу хвороби відомо, що вперше гіпокаліємія була діагностована у 2011 році після холецистектомії з приводу калькульозного холециститу, коли концентрація калію, за словами пацієнтки, знизилась до 1 ммоль/л. При виписуванні з хірургічного відділення хворій була рекомендована консультація нефролога, однак пацієнтка проігнорувала рекомендації лікаря.
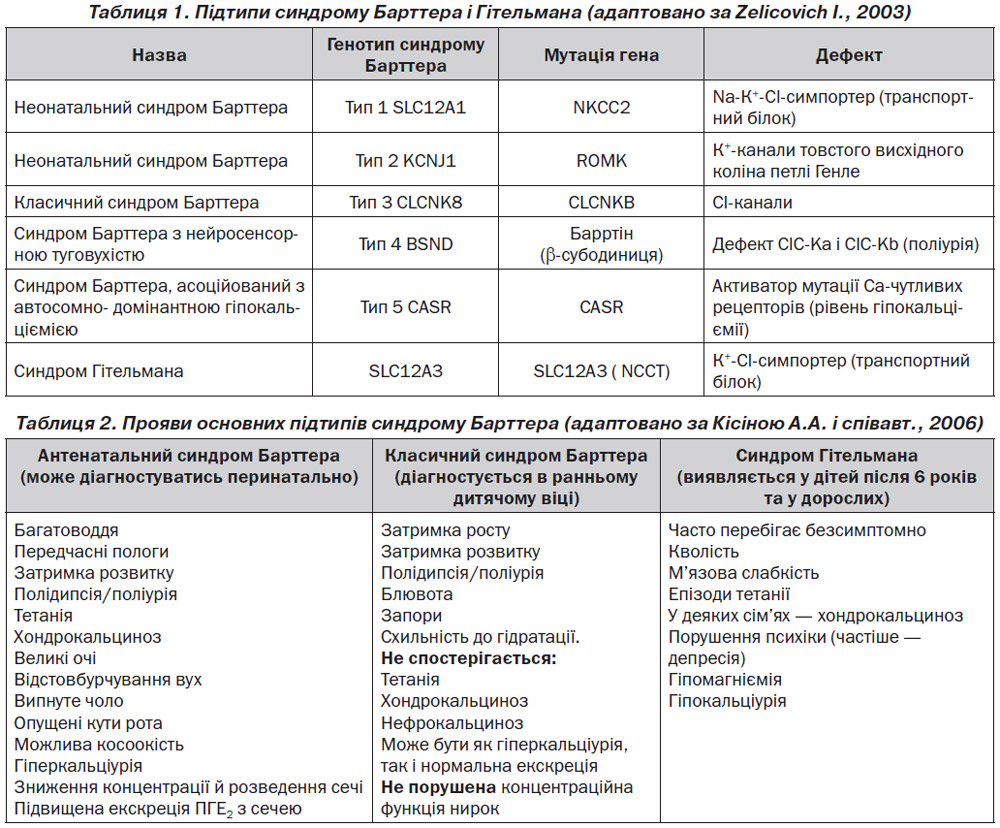
Із тих пір постійно турбує м’язова слабкість, біль у м’язах гомілок, мимовільні посмикування м’язів нижніх кінцівок, артеріальна гіпотензія (артеріальний тиск (АТ) 70–90/40–50 мм рт.ст.). У подальшому з частотою раз на 2–3 місяці в пацієнтки раптово виникає стан, що характеризується вираженою слабкістю: неможливість підвестися з ліжка, підняти руку. У таких випадках її госпіталізовували до хірургічного відділення, їй проводили інфузійну терапію препаратами калію у високих дозах. Іншого лікування не отримувала.
З анамнезу додатково відомо, що у 2007 році були передчасні пологи в терміні 28 тижнів. У дитинстві у віці 7 років перенесла епізод гострого пієлонефриту.
Об’єктивно. Загальний стан середньої тяжкості. Шкіра бліда, суха. Доступні огляду слизові оболонки звичайного кольору. Щитоподібна залоза не збільшена. Периферичні лімфовузли не збільшені. Периферичні набряки відсутні. АТ 75/50 мм рт.ст., пульс — 64/хв. Тони серця приглушені, ритмічні, шуми не вислуховуються. При перкусії грудної клітки визначається ясний легеневий звук. Аускультативно: дихання везикулярне, хрипи не вислуховуються.
Живіт симетричний, бере участь в акті дихання, дещо здутий. При пальпації м’який, безболісний. Нижній край печінки на рівні правої реберної дуги, еластичний, безболісний. Селезінка, нирки не пальпуються.
Симптом поколочування негативний двобічно.
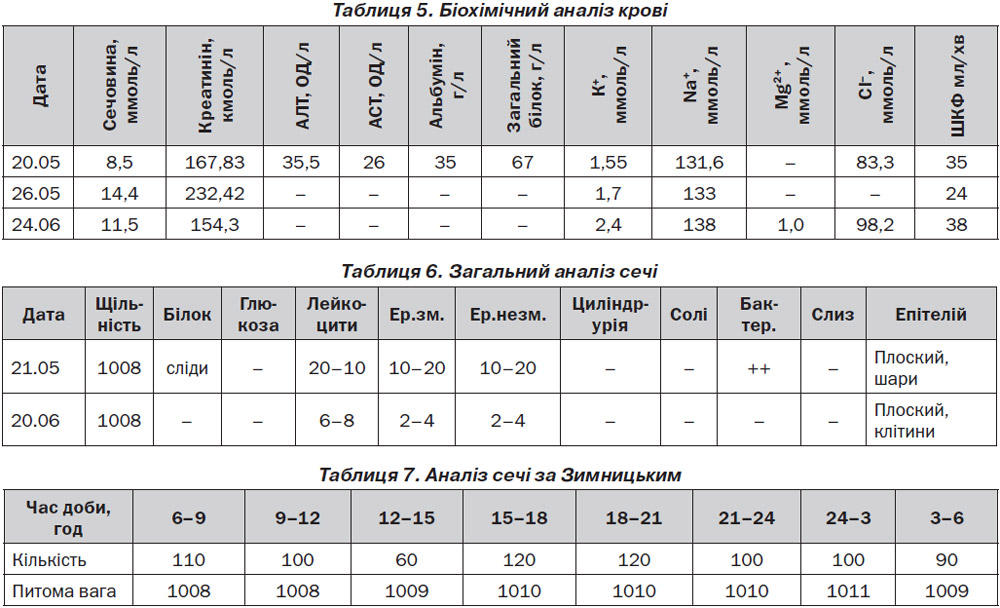
Добовий діурез 1,2 л.
Добова протеїнурія — 0,34 г/добу (20.06.15).
Альдостерон — 129,1 мг/дл (норма 7,0–30,0 мг/дл).
Ренін активний — > 128 мг/л (норма 7,54–42,3 у вертикальному положенні, 4,64–31,9 мг/л у горизонтальному положенні).
Кортизол — 200,7 мкг/добу (норма 58,0–403,0 мкг/добу).
УЗД нирок
Права нирка розміром 98 х 46 мм, товщина паренхіми 15–16 мм, порожнинна система не розширена, у нижньому та середньому сегментах до паренхіми прилягають 2 ехоструктури по 0,3 см в діаметрі кожна, що не дають акустичної тіні. Конкременти не виявлені.
Ліва нирка розміром 95 х 53 мм, товщина паренхіми 15–16 мм, порожнинна система не розширена, у нижньому та середньому сегментах до паренхіми прилягають 2 ехоструктури по 0,3 та 0,5 см в діаметрі, що не дають акустичної тіні. Конкременти не виявлені
ЕКГ: ритм синусовий, регулярний, ЧСС — 63 уд/хв, місцеві порушення внутрішньошлуночкової провідності.
Хвора консультована співробітниками кафедри нефрології та нирковозамісної терапії –НМАПО ім. П.Л. Шупика, встановлено діагноз: синдром Барттера, хронічна хвороба нирок 3 А G, A 1, інтерстиційний нефрит (калійпенічна нирка). Гострий пієлонефрит (ретроспективно: травень).
Хворій продовжено корекцію гіпокаліємії препаратами калію хлориду, призначено верошпірон 200 мг (еплеренон 150 мг) та еналаприл 10 мг/добу з нефропротективною метою.



/108.jpg)