Статтю опубліковано на с. 71-76
Вступ
Жодна галузь клінічної медицини не може уникнути проблеми спадкових захворювань, і взагалі існує думка, що більшість хронічних неінфекційних захворювань людини є генетично детермінованими [3, 4, 10]. Остеоартроз (ОА) також не є винятком — серед етіологічних факторів його розвитку суттєве значення має генетично обумовлена неповноцінність колагену ІІ типу, що за своїми молекулярними ознаками належить до групи дисплазій сполучної тканини (ДСТ) [5, 7–9, 11, 14]. Діапазон ортопедичних проявів колагенопатії ІІ типу (Type II collagenopathies), варіантом якої є спондилоепіфізарна дисплазія (СЕД), доволі широкий — від перинатальних летальних форм до проявів раннього остеоартрозу в осіб з практично нормальним розвитком скелета [1, 12, 13, 15]. Типові форми СЕД (SED congenita) зустрічаються з частотою 1 : 40 000–1 : 100 000, вони виявляються та в більшості випадків призводять до летальних наслідків ще в ранньому дитячому віці [13]. Поряд із типовими формами зустрічаються стерті та перехідні варіанти СЕД, основним клінічним проявом яких є розвиток остеоартрозу (ОА) у досить молодому віці (Mild SED with premature onset arthrosis) [10, 12, 13, 15].
Узагалі СЕД не є найбільш частою причиною розвитку ОА — частота ОА суглобів нижніх кінцівок на ґрунті стертих форм СЕД становить не більше ніж 10 % [1, 2], але при розгорнутих стадіях ОА якість життя таких хворих погіршується тією ж мірою, як і при сердцево-судинній патології або цукровому діабеті, вкорочуючи тривалість життя на 10–15 років [4, 7, 8]. Тому, незважаючи на відносно малу поширеність ОА на ґрунті СЕД, удосконалення діагностики стертих форм СЕД та розкриття особливостей перебігу ОА у хворих даної категорії має медико-соціальне значення, буде сприяти підвищенню ефективності лікування та реальному прогнозуванню його наслідків.
Мета роботи: уточнення особливостей клініко-рентгенологічної симптоматики у хворих з ОА суглобів нижніх кінцівок, що виник на ґрунті СЕД.
Матеріал і методи дослідження
Проведено клініко-рентгенологічне обстеження 155 дорослих хворих віком від 20 до 70 років, які були направлені в клініку з приводу первинного ОА кульшових та колінних суглобів 2–4-ї стадії (за класифікацією J.Н. Kellgren, J.S. Lawrence, 1957) (табл. 1).
При наявності клінічних симптомів системного ураження скелета (зріст нижче від середнього, полілокальність та симетричність ураження суглобів, субклінічні контрактури ліктьових суглобів) для уточнення діагнозу виконували рентгенологічне обстеження не тільки уражених, але й асимптомних ліктьових суглобів, хребта та таза в стандартних проекціях, що навіть при значній варіабельності порушень розвитку скелета дозволяє визначити типовий для СЕД характер рентгенологічних змін та провести диференціальну діагностику з ОА іншої етіології. Крім проведення загального ортопедичного огляду оцінювали пропорціональність розвитку сегментів тіла шляхом вимірювання трохантерного індексу, середні значення якого (1,92–1,96) корелюють з нормоеволютивним типом конституції.
У разі виявлення соматичних ознак ДСТ з метою виявлення можливої супутньої патології внутрішніх органів хворих оглядали терапевт та, при необхідності, вузькі спеціалісти; виконувалось сонографічне дослідження органів черевної порожнини та нирок. Для верифікації ДСТ та визначення її ступеня проводили іридобіомікроскопію.
Результати та їх обговорення
Аналіз клініко-анамнестичних даних дозволив встановити такі особливості клінічного перебігу ОА, що виникає на ґрунті СЕД:
— вік, у якому хворі вперше звертались по медичну допомогу з приводу суглобового синдрому, практично не залежав від статі (табл. 2);
— серед скарг у 79, 5 % хворих з ОА 1–2-ї стадії привертала увагу наявність ранкової скутості в уражених суглобах тривалістю понад 15–20 хвилин;
— у 74,7 % випадків суттєвою складовою больового синдрому був періартикулярний біль;
— хворі, які на початкових стадіях ОА приймали пероральні хондромодулятори на основі глікозаміногліканів, не відмічали помітного позитивного ефекту, проте використання нестероїдних протизапальних препаратів давало очікуваний знеболюючий ефект.
Ортопедичним симптомокомплексом, що спостерігається практично в усіх випадках, було поєднання множинності ураження суглобів, диспропорційний розвиток кінцівок та тулуба, зменшення обсягу рухів в асимптомних ліктьових суглобах поза межами вікової норми, множинні порушення осей кінцівок (табл. 3).
Із позаскелетних стигм ДСТ найбільш часто спостерігалось варикозне розширення вен нижніх кінцівок (табл. 4).
Іридобіомікроскопія, яку вдалося виконати в 35 хворих, дозволила підтвердити наявність загальної слабкості сполучної тканини в більшості випадків: 28 (80 %) обстежених хворих мали щільність райдужної оболонки 5–6-го ступеня, 6 (17,1 %) — четвертого ступеня, а в решті випадків вона була нижчою від четвертого ступеня.
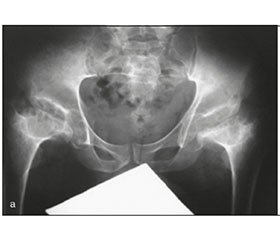
Основним діагностичним критерієм СЕД залишається рентгенологічне обстеження. Зауважимо, що, незважаючи на достатньо описані в літературі рентгенологічні особливості кульшових, колінних суглобів та таза хворих з СЕД, вони практично не привертали уваги лікарів до моменту звернення пацієнтів у клініку, у зв’язку з чим ми вважаємо за доцільне більш детально зупинитись на цьому питанні. Зокрема, часто поза увагою залишаються притаманні СЕД асиметрія половин таза (рис. 1).
З боку проксимального епіметафіза стегнової кістки характерним є потовщення та вкорочення шийки стегнової кістки зі зміною шийково-діафізарного кута в бік як його збільшення, так і зменшення (рис. 2).
Головка стегнової кістки різною мірою сплощена (рис. 3), а в найбільш типових випадках взагалі втрачає сферичність (рис. 4) та має ознаки асептичного некрозу або кістоподібної перебудови.
Дистальний епіфіз стегнової кістки також виглядає сплощеним, його ширина більша за ширину метафіза, міжвирсткова ямка розширюється зі зменшенням її глибини; перелічені зміни дистального епіфіза стегнової кістки спостерігаються різною мірою, що залежить як від вираженості дисплазії, так і від стадії ОА (рис. 5).
Найбільш визнаним у літературі рентгенологічним симптомом, що вважається патогномонічним для СЕД, є симптом О.Л. Нечволодової (1972 р.) — глибоке «вдавлення» центральної зони блоку плечової кістки на передньозадній рентгенограмі ліктьового суглоба, виконаній у положенні повного розгинання передпліччя (рис. 6).
Але, за нашими спостереженнями, при цьому оцінка форми блоку плечової кістки залишається достатньо суб’єктивною, оскільки не передбачається використання кількісних критеріїв оцінки рентгенанатомії дистального епіфіза плечової кістки. Тому ми запропонували та використовуємо власний спосіб рентгенологічної діагностики дисплазії дистального епіфіза плечової кістки [6], що дозволяє провести об’єктивну оцінку форми дистального епіфіза плечової кістки незалежно від вираженості індивідуальних диспластичних змін та запобігти помилкам в інтерпретації рентгенограм.
Висновки
1. Наявність у хворих з остеартрозом суглобів нижніх кінцівок поєднання множинного ураження суглобів, ознак диспропорціонального розвитку кінцівок та тулуба, симетричних порушень осей кінцівок, зменшення рухливості в ліктьових суглобах поза межами вікової норми є безумовною підставою для проведення додаткового рентгенологічного обстеження не тільки уражених суглобів, але й асимптомних сегментів опорно-рухового апарату.
2. Виявлення соматичних стигм дисплазії сполучної тканини у хворих з первинним остеоартрозом колінних та кульшових суглобів є додатковим приводом для того, щоб уважно оцінювати рентгенологічні знахідки.
3. Ретельне урахування клініко-рентгенологічних особливостей хворих у більшості випадків дозволяє відрізнити остеоартроз на ґрунті СЕД від інших варіантів остеоартрозу, що важливо для розробки стратегії та тактики лікування хворих обраної групи.
Список литературы
1. Гужевский И.В. Особенности клинического и патоморфологического проявления остеоартроза суставов нижних конечностей у больных со спондилоэпифизарной дисплазией / И.В. Гужевский, С.И. Герасименко, Н.В. Дедух, Л.М. Панченко // Ортопедия, травматология и протезирование. — 2011. — № 3. — С. 9-14.
2. Ерохин П.А. Тотальное эндопротезирование тазобедренного сустава при постостеотомических деформациях проксимального отдела бедренной кости: Автореф. дис. на соискание ученой степени канд. мед. наук: спец. 14.01.15 — спец. «Травматология и ортопедия» / П.А. Ерохин. — М., 2010. — 21 с.
3. Зацепин С.Т. Костная патология взрослых / С.Т. Зацепин. — М.: Медицина, 2001. — 640 с.
4. Коваленко В.М. Остеоартроз: практична настанова / В.М. Коваленко, О.П. Борткевич. — К.: Моріон, 2010. — 608 с.
5. Косова И.А. Клинико-рентгенологические изменения крупных суставов при дисплазиях скелета / Косова И.А. — М.: Видар-М, 2006. — 176 с.
6. Патент на корисну модель 60021 Україна, МПК A61B 8/00. Спосіб діагностики дисплазії дистального епіфізу плечової кістки / Гужевський І.В., Герасименко С.І.; заявник та патентовласник ДУ «ІТО АМНУ». — № u201013338; заявл. 10.11.10; опубл. 10.06.11, Бюл № 11.
7. Arden N., Arden E., Hunter D. Osteoarthritis. — Oxford University Press, 2008. — 184 р.
8. Brandt K.D. Diagnosis and Nonsurgical Management of Osteoarthritis. — Fifth еdition. — USA, West Islip, NY.: Professional Communications, Inc., 2010. — 368 p.
9. Carter E.M., Raggio C.L. Genetic and orthopedic aspects of collagen disorders/ E.M. Carter, C.L. Raggio // Curr. Opin. Pediatr. — 2009. — Vol. 21, № 1. — Р. 46-54. doi: 10.1097/MOP. 0b013e32832185c5.
10. Malemud Ch.J. Biologic basis of osteoarthritis: state of the evidence / Charles J. Malemud // Current Opinion in Rheumatology. — 2015. — Vol. 27, № 3. — P. 289-294. doi: 10.1097/BOR.0000000000000162.
11. Matsui Y. Genetic basis for skeletal disease. Genetic defects in chondrodysplasia / Y. Matsui // Clin. Calcium. — 2010. — Vol. 20, № 8. — P. 1182-1189. doi: CliCa100811821189.
12. Moreira M.C. at al. Spondyloepiphiseal dysplasia in a middle aged male / M.C. Moreira, R.V. Cabello, M.Á.R. Casero, A.Z. Gaviriac // Reumatología clinica. — 2011. — Vol. 7, № 4. — Р. 267-268. doi: 10.1016/S2173-5743(11)70058-2.
13. Rare Diseases Information. — http://rarediseases.info.nih.gov
14. Tsezou A. Osteoarthritis Year in Review 2014: genetics and genomics / A. Tsezou // Osteoarthritis and Cartilage. — 2014. — Vol. 22, № 12. — Р. 1953-2096. doi: 10. 1016/j.joca. 2014.07.024.
15. Warman M.L. et al. Nosology and Classification of Genetic Skeletal Disorders: 2010 Revision / M.L. Warman, V. Cormier-Daire, Hall Ch. et al. // Am. J. Med. Genet. (Part A). — 2011. — Vol. 155, № 5. — Р. 943-968. doi: 10.1002/ajmg.a.33909.

/71.jpg)
/72_2.jpg)
/73.jpg)
/74.jpg)