Статья опубликована на с. 47-50
Одним из наиболее часто встречающихся паразитарных заболеваний кожи является демодекоз [6]. По разным данным, заболеваемость демодекозом составляет от 2 до 5 % и стоит на седьмом месте по частоте среди кожных болезней [4, 5].
Клещ, вызывающий демодекоз, принадлежит к роду Demodex и имеет две формы: Demodex folliculorum longus и Demodex folliculorum brevis [1]. Клещи этого рода одинаково распространены среди всех рас и всех возрастных групп. Описаны редкие случаи обнаружения клеща у новорожденных [11]. В целом регистрируется повышение уровня обсемененности в подростковом возрасте. По всей вероятности, это связано с усилением выработки кожного сала и гормональным всплеском у подростков [12]. Заболевание встречается у лиц мужского пола в соотношении 4 : 1, женского — 10 : 1 [10].
Возбудитель демодекоза — условно-патогенный паразит, обитающий в волосяных фолликулах и сальных железах кожи человека [9]. Клинически демодекоз может проявляться в двух формах. Первичный демодекоз развивается на внешне не измененной коже. Если же демодекоз является осложнением основного заболевания (розацеа, периоральный дерматит и др.), можно говорить о вторичном демодекозе [3].
В патогенезе имеют место следующие факторы: механическое повреждение фолликулярного и железистого эпителия; ферментативная активность и антигенные свойства секрета слюнных желез клещей и антигенное влияние продуктов метаболизма паразита на организм хозяина [12].
При нарушении баланса в организме (нейровегетативного, иммунного, метаболического и т.д.), а также при нарушении функции пищеварительной системы, наличии очагов хронической инфекции происходит сенсибилизация организма к клещу.
В настоящее время все больше внимания уделяется роли иммунной системы в развитии инвазии клещами Demodex. Доказано, что люди с ослабленной иммунной системой имеют большую склонность к инфицированию клещами [2]. По мнению ряда авторов, для всех паразитарных инфекций характерна иммуносупрессия как клеточного, так и гуморального звена иммунитета [1]. Считают, что у пациентов с демодекозом наибольшие изменения происходят в клеточном звене. Иммуносупрессивный эффект Demodex spp. является приспособительной реакцией, которая направлена на стабилизацию паразитарной системы, а успех клещевой инвазии обусловлен слабой иммуногенностью клеща и апоптотическим влиянием паразитов на лимфоциты [4].
В связи с этим целью нашего исследования стало изучение клеточных и гуморальных показателей у подростков с различными формами демодекоза.
Материалы и методы
С целью уточнения механизмов, способствующих развитию клещевой инвазии, нами обследованы 32 пациента 13–18 лет с разными формами демодекоза, из них 11 мальчиков и 21 девочка. В контрольную группу вошли 50 здоровых детей, сопоставимых по полу и возрасту, без признаков клещевой инвазии. Кроме того, проанализировано 300 амбулаторных карт детей, которые испытали различные стрессовые ситуации, с целью определения частоты встречаемости демодекоза в этой группе.
Пациентов разделили на группы. 1-ю группу составили 9 пациентов с первичным демодекозом; 2-ю группу — 15 человек со вторичным демодекозом на фоне угревой болезни; в 3-ю группу — 8 человек — вошли пациенты со вторичным демодекозом на фоне розацеа. Всем детям было проведено микроскопическое исследование соскоба кожи лица по Б.П. Бакшту (1966) [2]. Основные показатели клеточного иммунитета определяли методом иммунолюминесценции, путем иммунофенотипирования лимфоцитов крови. Основные классы иммуноглобулинов оценивали с помощью иммунодиффузии в геле. Фагоцитарную активность нейтрофилов исследовали микроскопически с использованием латексных тест-частиц. Все показатели обработаны статистически на персональном компьютере в операционных системах Windows ХР и Windows Vista с использованием пакета прикладных программ Statistica 6 и Biostat (версия 4.03).
Результаты и обсуждение
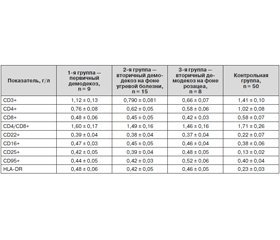
У пациентов 1-й группы с первичным демодекозом обнаружено снижение уровня показателей клеточного звена иммунитета CD3+ (79,4 %), CD4+ (74,5 %), CD8+ (82,8 %); активация гуморального звена иммунитета; снижение фагоцитарного числа; увеличение CD22+ на 77,3 %, IgM на 76,3 %, маркеров ранней и поздней активации лимфоцитов CD25+ в 3 раза, CD95+ на 10 %, HLA-DR+ в 2 раза и CD16+ на 23,7 %.
У больных 2-й группы со вторичным демодекозом на фоне угревой болезни выявлено также снижение экспрессии маркеров CD3+ (56 %), CD4+ (60,8 %), CD8+ (77,6 %), фагоцитарного числа; повышение CD22+ на 72,7 %, маркеров ранней и поздней активации CD25+ в 3 раза, CD95+ на 5 %, HLA-DR+ на 82,6 %, дефицит IgA (75,6 %) и увеличение IgM на 81,7 % в острую стадию болезни.
У детей из 3-й группы с демодекозом на фоне розацеа установлено снижение уровня CD3+ (46,8 %), CD4+ (56,9 %), CD8+ (72,4 %), фагоцитарного числа, повышение маркеров активации CD25+ в 3,2 раза, HLA-DR+ в 2 раза и CD22+ на 68 %, увеличение IgM на 58,1 % в острый период (табл. 1).
В зависимости от продолжительности клинических проявлений дерматозов установлено значительное снижение IgA в острую фазу иммунного реагирования у пациентов с первичным демодекозом (73,3 %) и демодекозом на фоне угревой болезни (75,6 %), что может служить предрасполагающим фактором развития этих дерматозов. Отмечается повышение IgM во всех группах больных демодекозом на ранних этапах развития (< 14 дней), с последующей их нормализацией в более поздние сроки (> 1 мес.). Во всех группах сравнения отмечается повышение уровня IgG (табл. 2).
/48.jpg)
Полученные данные необходимо учитывать в комплексной терапии демодекоза, т.к. ни для кого не секрет, что лечение этого паразитарного заболевания представляет большие трудности даже при применении самых эффективных акарицидов, что связано с особенностями строения покровов клещей. Поэтому терапия должна быть этапной и включать антипаразитарные препараты, противовоспалительные, симптоматические, десенсибилизирующие, антибактериальные и пробиотические средства.
Рекомендована низкокалорийная гипоаллергенная диета, исключающая мучное, сладкое, соленые блюда и копчености. Необходимо не только уменьшить калораж питания, но и снизить риски воспалительных реакций в желудочно-кишечном тракте. Мед, цитрусовые и прочие аллергены исключаются полностью, поскольку аллергический компонент в той или иной степени присутствует при любой причине демодекоза. Предпочтение отдается нежирным молочным продуктам — кефиру, творогу и йогурту. Необходимо ежедневно употреблять клетчатку в виде овощных салатов, т.к. запоры провоцируют проявления демодекоза. В меню должны постоянно присутствовать гречневая, овсяная, пшенная каша. С учетом роли нормальной микро–флоры кишечника в регуляции иммунных процессов, а также влияния состояния ЖКТ на риск инвазии и течение заболевания не вызывает сомнения необходимость восстановления нормальной флоры кишечника. Безусловно, основополагающая роль в этом процессе отводится пробиотикам, которые замещают патогенную флору, быстро снижают интоксикацию и укрепляют иммунитет.
С учетом вышеуказанного наше внимание привлек пробиотик Субалин, представляющий собой лиофилизированную взвесь штамма Bacillus subtilis. Его отличают выраженный антагонизм к широкому спектру патогенной и условно-патогенной микрофлоры (Aeromonas hydrophila, Shigella, Salmonella, Esberichia coli, Klebsiella, Staphylococcus aureus, Candida tropicalis, Proteus, Shygolla sonne, Staphylococcus typhimirium, Candida albicans и др.), способность к быстрой нормализации качественного и количественного состава кишечной микрофлоры, а также антивирусная активность за счет продуцирования в организме эндогенного альфа-2-интерферона. Профессор А.К. Колоскова с соавторами (2014) отмечают, что альфа-2-интерферон, который синтезируется Bacillus subtilis в процессе презентации антигена Th0-лимфоцитам, индуцирует экспрессию специфического рецептора IL-12, а также стимулирует рецептор IL-18 на Т-лимфоцитах. Это необходимо для развития Тh1-иммунного ответа и активации макрофагов [7]. Важной особенностью Субалина является его способность повышать как неспецифическую, так и специфическую резистентность организма, а также регулировать и стимулировать пищеварение. Bacillus subtilis способствуют резкому повышению иммунного статуса и устойчивости организма к различным видам вирусных и других заболеваний. Под влиянием бацилл активно продуцируются ферменты, аминокислоты, антибиотические вещества и другие физиологически активные субстраты, дополняющие комплексное лечебно-профилактическое действие.
Bacillus subtilis отличается высокой устойчивостью к пищеварительным сокам и ферментам желудочно-кишечного тракта, способностью быстро заселять желудок и кишечник, хорошей приживляемостью, а споровая форма бактерии придает пролонгированный эффект (до нескольких недель нахождения в желудочно-кишечном тракте). Немаловажным является то, что субалин не вызывает образования резистентных штаммов. Для него характерна безвредность в концентрациях, тысячекратно превышающих рекомендуемые. Важным свойством является отсутствие каких-либо особых требований к температуре хранения и высокая долговременная стабильность.
Детям до 12 лет Субалин назначают (одновременно с этиотропными препаратами) по 1 дозе 2 раза в сутки в течение курса лечения. Взрослым и детям старше 12 лет рекомендуется применять Субалин форте, содержащий вдвое больше микробных клеток B.subtilis (2 • 109 микробных клеток). Субалин форте применяется по 1 капсуле 2 раза в сутки.
К собственно этиотропным средствам при демодекозе относятся акарицидные средства. Наиболее часто используют метронидазол (с 6 лет) и орнидазол (с 12 лет). Кроме системных препаратов, назначают местные формы в виде кремов и лосьонов.
Выводы
1. Установлено снижение показателей клеточного иммунитета: CD3+, CD4+, CD8+, активация гуморального звена иммунитета с повышением уровня CD22+ и дисбалансом иммуноглобулинов во всех исследуемых группах пациентов как при первичном, так и при вторичном демодекозе.
2. Повышение уровня натуральных киллеров (CD16+), а также экспрессии маркеров ранней и поздней активации лимфоцитов (CD25+, HLA-DR+) зарегистрировано в группах пациентов с первичным и вторичным демодекозом.
3. В группе больных со вторичным демодекозом на фоне розацеа установлены более выраженные нарушения фагоцитарного процесса.
4. Наиболее высокие значения IgG установлены в группах больных со вторичными формами демодекоза, что может говорить о влиянии дополнительных факторов на иммунный ответ организма, например бактериальных агентов.
5. Выявленные изменения в иммунном статусе у пациентов с различными формами демодекоза свидетельствуют о дефиците клеточного звена иммунитета.
6. С учетом изменения иммунного статуса и наличия дисбиотических нарушений при демодекозе рекомендуется использование пробиотиков в комплексной терапии заболевания (например, Субалина).
Список литературы
1. Акбулатова Л.Х. Морфология двух форм клеща Demodex folliculorum hominis и его роль в заболеваниях кожи человека: Автореф. дис… канд. мед. наук. — Ташкент, 2010.
2. Акилов О.Е., Власова И.А., Казанцева С.В. Особенности иммунного ответа у больных дерматозами, осложненными тяжелой инвазией антропофильных клещей рода Demodex // Иммунология. — 2008. — № 1. — С. 43-47.
3. Ахметов С.Н., Бутов Ю.С. Практическая дерматокосметология. — М.: Медицина, 2009. — С. 277-279.
4. Бутов Ю.С., Акилов О.Е. Факторы успешной колонизации клещами Demodex spp. кожи человека // Вестн. последипломн. мед. образ. — 2011. — № 1. — С. 87.
5. Верхогляд И.В. Современные представления о демодекозе // Лечащий врач. — 2011. — № 5.
6. Данилова А.А., Федоров С.М. Паразитарные болезни кожи. Демодекоз // Русский медицинский журнал. — 2012. — Т. 8, № 6. — С. 249-254.
7. Колоскова О.К., Білоус Т.М., Гарас М.Н. Патогенетичне обґрунтування оптимізації лікування вірусних діарей у дітей за допомогою спороутворювальних бацил, здатних до самоелімінації // Актуальна інфектологія. — 2014. — № 3(4). — С. 185-188.
8. Никулин Б.А. Оценка и коррекция иммунного статуса. — М.: ГЭОТАР Медиа, 2009.
9. Скрипкин Ю.К. Кожные и венерические болезни. — М.: Медицина, 2005. — С. 456-483.
10. Bohdanowicz D., Raszeja-Kotelba B. Demodex in the pathogenesis of certain skin diseases // Post. Dermatol. Alergol. — 2011. — 18. — 51-53.
11. Gutierrez Y. Diagnostic Pathology of Parasitic Infections with Clinical Correlations, 2nd ed. — New York: Oxford University Press, 2010.
12. Ozdemir M.H., Aksoy U., Sonmez E., Akisu C., Yorulmaz C., Hilal A. Prevalence of Demodex in health personnel working in the autopsy room // Am. J. Forensic. Med. Pathol. — 2005. — 26. — 18-23.

/48.jpg)