Статья опубликована на с. 59-66
Интерес к проблемам экономической оценки эффективности лечения проявляют не только организаторы здравоохранения, но и врачи различных специальностей [1, 2]. Этот интерес обусловлен несколькими факторами, наиболее важными из которых являются повышение стоимости медицинской помощи и появление альтернативных методов лечения одного и того же заболевания, имеющих не только разную клиническую эффективность, но и разную стоимость [3]. Экономическая оценка эффективности лечения становится особенно актуальной в странах, где господствует страховая медицина. Вместе с тем проблема относительной ограниченности средств, выделяемых на здравоохранение, остается актуальной даже в большинстве экономически развитых стран [4, 5].
Немаловажным критерием оценки научной работы и вклада ученого в процессе выполнения диссертационной работы также является расчет экономической эффективности внедрения новых устройств, способов и препаратов для лечения любой нозологической единицы. Данные из доступной литературы, посвященной экономической оценке эффективности различных методов лечения, часто свидетельствуют о заинтересованности фармацевтических компаний в определенном результате исследования [4]. Поэтому каждый практический врач должен уметь проводить экономический анализ эффективности того или иного метода лечения, чтобы иметь возможность использовать его результаты в процессе принятия клинического решения.
Как пример приводим данные по оценке экономической эффективности лечения сердечно-сосудистых заболеваний — одной из актуальных проблем современной медицины. Расходы на лечение сердечно-сосудистых заболеваний занимают важное место в структуре затрат на здравоохранение: в некоторых странах они составляют 12–13 % всех затрат на здравоохранение [6]. Из 1 триллиона долларов, расходуемых на медицинскую помощь в США, $178 млрд (16,8 % от всех расходов) приходится на лечение всех сердечно-сосудистых заболеваний и $102 млрд (9,6 % от всех расходов) — на лечение только заболеваний сердца [7]. В структуре затрат на лечение заболеваний сердца ведущее место занимают расходы, связанные со стационарным лечением, — 60 %, оставшиеся 40 % распределяются следующим образом: 13 % — на оплату врачебным службам, 7 % — на оплату лекарственных препаратов на амбулаторном этапе лечения, 4 % — на организацию лечения на дому, 16 % — на организацию наблюдения за больными медицинскими сестрами на дому [81].
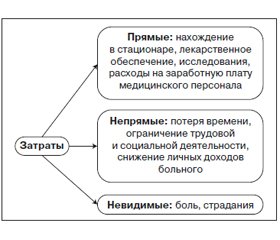
Учет затрат подразумевает оценку прямых и непрямых затрат, выраженных в денежных единицах, и невидимых затрат, выражающихся в физическом страдании больного (рис. 1). Прямые затраты включают стоимость нахождения в стационаре, лекарственного обеспечения, исследований, расходы на заработную плату медицинского персонала. Непрямые затраты: потеря времени, связанная с ограничением трудовой и социальной деятельности вследствие заболевания, а также снижение личных доходов больного.
/60.jpg)
Экономическая оценка эффективности медицинских вмешательств — более сложная задача экономического анализа. В отличие от оценки затрат, которые всегда выражены в денежном эквиваленте, эффективность оперативного вмешательства может быть выражена как в денежном эквиваленте, так и в утилитарных единицах: регрессе основных клинических симптомов заболевания, продолжительности жизни, повышении уровня социальной и психологической адаптации больного. В соответствии с выбором критерия оценки возникает потребность в различных формах анализа экономической эффективности вмешательств. Существует четыре основных метода анализа экономической эффективности медицинских вмешательств:
— анализ минимизации стоимости, или экономии средств;
— анализ эффективности затрат, или стоимостный анализ эффективности;
— анализ полезности затрат, или анализ эффективности затрат в утилитарных единицах;
— стоимостный анализ прибыли, или анализ выгодности затрат.
Остановимся на краткой характеристике каждого из этих методов и показаниях к их применению.
Анализ минимизации стоимости проводится в тех случаях, когда сравниваемые вмешательства имеют одинаковую клиническую эффективность. В данном случае экономически эффективным вмешательством будет признано то, которое требует использования меньших денежных средств. Термин «минимизация стоимости» часто обозначает результат поиска вмешательств, которые экономят денежные средства за счет определенных дополнительных эффектов (например, снижение процента госпитализации). При проведении экономического анализа минимизации стоимости лечения больных хирургического профиля важно определить не только стоимость, но и длительность наблюдения за пациентами, вошедшими в группы сравнения. Ниже приведена схема существующих вариантов и ориентировочный перечень организаций и лиц, способных осуществлять наблюдения (табл. 1).
/60_2.jpg)
При определении периода наблюдения за больным следует придерживаться одной цели — обеспечить получение максимально достоверных результатов экономического исследования и избежать недопонимания и недоверия к ним у лиц, использующих их и принимающих решения.
На практике же чаще всего возникает ситуация, при которой необходимо сравнить экономическую эффективность методов лечения, которые имеют разную клиническую эффективность. Одно из вмешательств обычно позволяет добиться более выраженного лечебного эффекта за счет дополнительных затрат. В таком случае требуется более сложный метод экономической оценки эффективности медицинских вмешательств — анализ эффективности затрат, или стоимостный анализ эффективности. Этот метод анализа оценивает величину дополнительных затрат, требуемых для получения положительных результатов за счет использования выбранного метода лечения. При этом экономически более эффективным считается то вмешательство, которое:
— требует меньших затрат денежных средств, но при этом является таким же эффективным;
— является более дорогостоящим, но по клинической характеристике оправдывает дополнительные затраты;
— является менее эффективным, менее дорогостоящим, при этом не оправдывающим дополнительных затрат.
При проведении анализа эффективности затрат сравниваемые варианты, в отличие от анализа минимизации затрат, характеризуются большей или меньшей, но не эквивалентной эффективностью. В связи с этим важно оценить степень целесообразности проведения анализа в зависимости от уровня достоверности клинических данных, т.е. пути получения информации о результатах сравнения клинической эффективности (табл. 2).
Естественно, что степень А более предпочтительна и является единственно возможной для суждения об эффективности сравниваемых подходов и, соответственно, решения вопроса о необходимом виде экономического анализа. В результате анализа эффективности затрат, или стоимостного анализа эффективности, получают соотношение «стоимость/эффективность», указывающее, какую дополнительную денежную сумму необходимо потратить для получения желаемого клинического эффекта.
Данное соотношение вычисляется по формуле:
С/Э = (С2 – С1) / (Э2 – Э1), где С/Э — соотношение «стоимость/эффективность», С1 и С2 — общая стоимость первого и второго вмешательства соответственно, а Э1 и Э2 — эффективность первого и второго вмешательства соответственно, выраженная в отношении шансов желательных и нежелательных клинических исходов (рис. 2).
Расчеты оценки исходов лечения производятся согласно табл. 3.
РСК (риск исходов в контрольной группе лечения) = а/(а + в) (в %).
РСО (риск исходов в группе вмешательства) = с/(с + d) (в %).
Относительный риск = РСК/РСО.
При преобладании нежелательного исхода необходимо говорить о повышении абсолютного и относительного риска.
САР (снижение абсолютного риска) = РСК – РСО (в %).
СОР (снижение относительного риска) = РСК –
— РСО/РСК (в %):
— больше 50 % — соответствует значимому клиническому эффекту;
— 25–50 % — часто соответствует значимому клиническому эффекту.
ОШ (отношение шансов) = (a/b)/(c/d) = ab/cd.
В качестве примера приведем расчет оценки исхода лечения у больных с вторичным лимфостазом нижних конечностей (n = 110), представленный в табл. 4.
РСК (риск исходов в группе «традиционное лечение + фотодинамическая терапия») = 87 %.
РСО (риск исходов в группе традиционного лечения) = 65 %.
Относительный риск = 1,3.
САР (снижение абсолютного риска) = 22 %.
СОР (снижение относительного риска) = 25 %.
ОШ (отношение шансов) = 4.
Следовательно, наблюдается снижение абсолютного и относительного риска у больных вторичным лимфостазом нижних конечностей в группе пациентов с желательным клиническим исходом, у каждого четвертого больного вторичным лимфостазом нижних конечностей после различных методов коррекции наблюдается нежелательный исход. Таким образом, анализ эффективности затрат на лечение больных вторичным лимфостазом нижних конечностей показал, что стоимость данного лечения с желательным клиническим исходом составит: С/Э = (С2 – С1) / (Э2 – Э1) = (20000 – 7000)/(81,8 – 18,2) = 13000/64 • 100 = 20312,50 рубля.
Анализ эффективности затрат, или стоимостный анализ эффективности, хотя и является наиболее распространенным методом экономической оценки эффективности лечения, в том числе и у больных, страдающих хронической лимфовенозной недостаточностью, не лишен некоторых недостатков, главным из которых является отсутствие информации о качестве жизни (КЖ) больных, подвергавшихся изучаемым вмешательствам. Оценка экономической эффективности вмешательств у больных флебологического профиля, характеризующихся большим процентом инвалидизации, снижением уровня социальной и трудовой адаптации, должна проводиться с учетом влияния лечения на показатель качества жизни данной категории больных. Экономическая оценка эффективности лечения, основанная на показателе качества жизни, носит название «анализ полезности затрат, или анализ эффективности затрат в утилитарных единицах».
Название метода — «анализ эффективности затрат в утилитарных единицах» — определяется тем, что в его основе лежит выбор больным предпочтительных, или утилитарных, критериев состояния своего здоровья и продолжительности жизни. В результате высчитывается показатель продолжительности жизни, соотносимый с ее качеством (QALY), отражающий изменения продолжительности жизни и ее качества. Выбор пациентом оптимального, с его точки зрения, утилитарного показателя представляет собой динамическую модель принятия решения больным о наиболее приемлемом для него соотношении качества и продолжительности жизни, достигаемом за счет применяемого метода лечения при данном исходном состоянии здоровья. Существует три основных метода определения пациентом утилитарного показателя: шкала рейтинга, метод временных уступок и метод стандартного риска. При использовании шкалы рейтинга больному предлагается на отрезке прямой размером 10 см, крайние точки которой соответствует абсолютному нездоровью (значение, равное 0) и абсолютному здоровью (значение, равное 1 или 100), выбрать точку, соответствующую КЖ, определяемому его состоянием здоровья на день обследования. С помощью этой же шкалы проводится поиск предпочтительных для пациента состояний здоровья, которых можно добиться за счет предполагаемого метода лечения. При использовании метода временных уступок у больного выясняют, какое состояние здоровья он отмечал в течение определенного периода за последнее время. Далее больному сообщается о том, что новый метод лечения может вернуть ему полное здоровье, но за счет уменьшения общей продолжительности жизни. Затем пациенту предлагается изменять временные интервалы с полным здоровьем и с болезненным состоянием, с тем чтобы установить приемлемое для него соотношение продолжительности жизни и ее качества. Считается, что с помощью этого метода можно получить более правдоподобную информацию об утилитарном показателе КЖ по сравнению с другими методами.
Сущностью метода стандартного риска является предоставление больному информации о возможности быстрого восстановления полного здоровья за счет некоторого метода лечения, который сопровождается определенным риском летального исхода. Далее больного просят изменять риск предполагаемого вмешательства до той степени, которая для него приемлема. Значение QALY, равное 1,0, присваивается продолжительности жизни в 1 год при КЖ, соответствующем абсолютному здоровью. Соответственно, 1 году жизни с КЖ, менее хорошим, чем таковое при абсолютном здоровье, присваивается значение QALY меньше 1,0.
Приводим следующий пример расчета QALY. Допустим, после постановки диагноза определенного заболевания продолжительность жизни пациента без лечения составит 1 год, но его КЖ в течение этого года будет оставаться хорошим (утилитарный показатель КЖ будет равен 1,0). Лечение данного заболевания позволит продлить больному жизнь до 4 лет, но при этом за счет побочного действия терапии КЖ снизится до 0,6 в течение всего оставшегося периода жизни. Исходя из этих данных, расчет QALY можно представить следующим образом:
1. Четыре года жизни после терапии с утилитарным значением КЖ 0,6 дают 0,6 • 4 = 2,4.
2. Потеря в КЖ в течение 1 года с 1,0 (при отсутствии лечения) до 0,6 дает 1,0 – 0,6 = 0,4.
3. Показатель QALY, достигаемый в результате лечения, равен 2,4 – 0,4 = 2,0.
Получив показатель QALY для данного метода лечения, на следующем этапе анализа совмещают утилитарный метод оценки КЖ с экономической оценкой эффективности лечения с помощью анализа эффективности затрат в утилитарных единицах. Сумму денег, необходимую для оплаты данного метода лечения, делят на показатель QALY, рассчитанный у данного пациента. Таким образом, получают стоимость 1 QALY, т.е. стоимость 1 года жизни с КЖ, соответствующим абсолютному здоровью. В настоящее время приняты следующие градации экономической эффективности лечения, рассчитанной на основании показателя QALY: стоимость лечения менее $20 000/QALY является экономически эффективной; стоимость от $20 000/QALY до $40 000/QALY — приемлемой (большинство методов лечения имеют именно такую стоимость); от $40 000/QALY до $60 000/QALY — пограничной; от $60 000/QALY до $100 000/QALY — дорогой.
Одним из важных достоинств данной методики считают возможность сравнения с помощью универсального показателя «стоимость 1 QALY» экономической эффективности совершенно различных методов лечения одного и того же заболевания, а также экономической эффективности лечения больных с разнообразной патологией, однако для широкого практического применения этой методики в нашей стране необходимо усовершенствование и упрощение процедуры ее проведения.
Стоимостный анализ прибыли, или анализ выгодности затрат, является методом экономической оценки эффективности лечения, при котором его стоимость и эффективность оцениваются только в денежном эквиваленте, то есть стоимость затрат сопоставляется с прибылью. Очевидным является трудность выражения клинического эффекта в денежном эквиваленте. Например, как выразить в денежном эквиваленте один год жизни или профилактики тромбообразования? Эти ограничения стоимостного анализа прибыли обусловливают низкую частоту его использования для экономической оценки эффективности медицинских вмешательств.
Таким образом, применение экономических методов оценки различных подходов к лечению больных хирургического профиля представляет собой технологию, позволяющую выбрать тот или иной метод вмешательства, определить место тех или иных лекарственных препаратов в существующем многообразии рекомендаций, формуляров и стандартов лечения. Безусловное преимущество этого подхода заключается в том, что выводы, полученные в таких исследованиях, основаны не только на клинической эффективности, но и на экономической целесообразности. Получение таких данных, несомненно, имеет важное практическое значение, так как позволяет формировать реально доступные формуляры лекарственных препаратов.
Первоначально, при выполнении кандидатской диссертации в начале 1980-х годов, до развала СССР, в условиях стабильной экономики и стабильной денежной единицы — рубля, расчет экономического эффекта от внедрения фиксаторов из набора для остеосинтеза длинных костей «МЕТОСТ» мы производили по методике, разработанной Э.Н. Кулагиной (1980) [4].
Величина экономических потерь рассчитана как сумма 3 величин:
У = Дп + Б + Л,
где У — величина народно-хозяйственных потерь в связи с заболеваемостью;
Дп — величина национального дохода, производимого за 1 рабочий день, в расчете на 1 работающего;
Б — средняя сумма пособий за счет средств социального страхования за 1 день временной нетрудоспособности;
Л — стоимость лечения 1 больного в расчете на 1 календарный день временной нетрудоспособности.
Экономический эффект в связи с сокращением сроков лечения (Ээф.) определяется как разность народно-хозяйственных потерь в базисных условиях (Уб) и потерь в расчетных условиях (Ур):
Ээф. = Уб – Ур.
Общий экономический эффект зависит от экономического эффекта, полученного от уменьшения сроков лечения в среднем на 1 больного и от числа лечившихся больных. Для упрощения расчетов можно прямо исходить из разницы в днях временной нетрудоспособности в расчетном периоде по сравнению с базисным. Расчет можно вести вначале на 1 больного, а затем при необходимости умножить полученную сумму на число больных, находившихся под наблюдением. Формула для расчетов в этом случае приобретает следующий вид:
Эобщ. = (Д • Тр) + (В • Тр) + (Л • Тк),
где Д — величина национального дохода, производимого за 1 рабочий день, в расчете на 1 работающего;
Б — средняя сумма пособия за счет средств социального страхования за 1 день временной нетрудоспособности;
Л — стоимость лечения 1 больного в расчете на 1 календарный день временной нетрудоспособности;
Тр — уменьшение продолжительности временной нетрудоспособности в расчетном периоде по сравнению с базисным на 1 работающего в рабочих днях. Поскольку рабочие дни составляют примерно 3/4 календарных, можно рассчитать величину Тр по формуле: Тр = Тк • 0,75.
Величина ингредиентов — Д, Б, Л, взятая нами из данных официальной статистики и литературных источников, представлена в табл. 5. При определении народно-хозяйственных потерь от заболеваемости с временной утратой трудоспособности работников конкретного предприятия целесообразно, рассчитывая недопроизведенную за 1 день болезни новую стоимость, определить ее как недополученную в результате заболеваемости чистую продукцию (нормативную). По отдельным предприятиям рассчитывается на основании данных отчета по труду — форма 2т.
Однако в связи с тем, что при оперативном лечении переломов с применением фиксаторов из набора «МЕТОСТ» мы имели дело с неоднородным по характеру занятий контингентом пациентов с различных предприятий и учреждений, при расчете экономического эффекта мы воспользовались среднестатистическими данными ЦСУ.
Для определения величины Тк в качестве базисных данных мы взяли показатели длительности лечения пациентов по поводу переломов длинных костей из ведомственной инструкции МЗ УССР от 9.11.1987 г., составленной сотрудниками Киевского и Харьковского НИИ ортопедии — травматологии, которые представлены в табл. 5.
В табл. 6 представлены для наглядности и базисные, и расчетные данные, полученные нами при использовании для оперативного лечения переломов длинных трубчатых костей разных сегментов конечностей фиксаторов нашей конструкции из набора «МЕТОСТ», которые широко использовались в 1980-х годах практически во всех травматологических клиниках СССР, травматологических клиниках вузов и научно-исследовательских институтов и других лечебных учреждениях.
/64.jpg)
В связи с тем что остеосинтез фиксаторами из набора «МЕТОСТ» производился в различных медицинских учреждениях с различной стоимостью койко-дня, при подсчете экономического эффекта мы пользовались усредненными величинами: стоимость лечения в стационаре — 8 руб.; величина Л (стоимость лечения 1 больного в расчете на 1 календарный день временной нетрудоспособности) составляет среднеарифметическую величину стоимости лечения в стационаре и в амбулаторных условиях — 4,5 руб.; среднеарифметическая величина индекса Тк, исходя из данных, представленных в табл. 7, составляет 40 дн. Величину Тр рассчитываем по формуле:
Тр = Тк • 0,75 = 40 • 0,75 = 30 дн.
Среднюю величину экономического эффекта от лечения 1 больного при остеосинтезе диафизарных переломов длинных костей фиксаторами из набора «МЕТОСТ» определяли по известной формуле:
Эсредн. = (Д • Тр) + (Б • Тр) + (Л • Тк) = (17 • 30) + + (6 • 30) + (4,5 • 40) = 870 руб.
По этой же формуле нами рассчитывался экономический эффект, который можно получить при остеосинтезе каждого сегмента конечности фиксаторами из набора «МЕТОСТ». Полученные результаты расчетов представлены в табл. 7.
Таким образом, проведенные расчеты показали, что средний экономический эффект при клиническом применении фиксаторов из набора «МЕТОСТ» в расчете на 1 больного составляет 870 руб.
Наибольший экономический эффект получен при остеосинтезе костей нижних конечностей: при остеосинтезе бедра — 1626 руб., а при остеосинтезе костей голени — 1305 руб. Несколько меньший экономэффект получен при остеосинтезе костей верхней конечности и ключицы.
Для определения общего экономэффекта необходимо величину экономического эффекта, полученного при лечении 1 больного, умножить на количество прооперированных больных. В связи с тем что у 1 больного после остеосинтеза костей предплечья не наступило сращение, мы этого больного исключили при подсчете общего экономического эффекта и количество больных с хорошим и удовлетворительным отдаленным результатом лечения умножили на среднюю величину экономического эффекта, который получает государство в результате применения фиксаторов «МЕТОСТ» для стабильно-функционального остеосинтеза диафизарных переломов сегментов верхней и нижней конечностей:
Эобщ. = Эсредн. • П = 870 • 64 = 55680 руб.
Таким образом, экономический эффект от внедрения фиксаторов «МЕТОСТ» составляет 55 680 руб. В конце 1980-х — начале 1990-х, когда мы выполняли докторскую диссертацию, в странах СНГ господствовала галопирующая инфляция и каждая страна имела свою денежную единицу. Причем диссертация выполнялась в Украине, но внедрение новой системы
«МЕТОСТ» осуществлялось, кроме Украины, практически во всех странах СНГ [5]. Нам из-за этого невозможно было осуществить расчет экономической эффективности от внедрения по вышеописанной методике, поэтому для решения этого вопроса мы разработали свою методику расчета экономической эффективности и поступили следующим образом. С нашей точки зрения, одним из основных критериев медико-экономического эффекта от внедрения нового метода лечения является сокращение сроков восстановления трудоспособности, и они были приняты за 100 %.
Затем нами была рассчитана в процентном выражении степень сокращения сроков трудоспособности при внедрении системы «МЕТОСТ» по формуле 100 % – Х = П.
где С1 — сроки восстановления трудоспособности по данным ведомственной инструкции МЗ Украины. Показатель, который мы приняли условно за 100 %.
С2 — сроки восстановления трудоспособности (в неделях) при использовании фиксаторов системы
«МЕТОСТ».
П — показатель медико-экономического эффекта (процентное соотношение С1 и С2).
При этом были получены следующие результаты:
— при остеосинтезе фиксаторами «МЕТОСТ» бедренной кости показатель медико-экономического эффекта (сокращение сроков восстановления работоспособности) составлял 13 %;
— при остеосинтезе большеберцовой кости — 9 %;
— при остеосинтезе плечевой кости — 24 %;
— при остеосинтезе костей предплечья — 12 %;
— при остеосинтезе ключицы — 11 %.
В табл. 8 представлены результаты лечения переломов костей верхней и нижней конечности фиксаторами системы «МЕТОСТ».
Как видно из представленных данных, процент неудовлетворительных результатов от внедрения фиксаторов системы «МЕТОСТ» нам удалось свести к минимуму, и он составляет 1,2 % от общего числа прооперированных больных.
У 211 пациентов, что составляет 88,9 %, были достигнуты хорошие результаты, а у 26 пациентов, что составляет 10,4 %, были получены удовлетворительные результаты.
Выводы
1. Данные расчеты клинического внедрения фиксаторов системы «МЕТОСТ» позволили нам рекомендовать их для широкого клинического применения, и они на протяжении последних 25 лет доминировали как на отечественном рынке медицинских изделий для металлоостеосинтеза, так и за рубежом.
2. В период капитализации страны и особенно в период перехода на страховую медицину расчет экономической эффективности внедрения новых методов лечения и расчет затрат на лечение вообще является очень важным социально-экономическим фактором.
3. Применяя методики, приведенные в данной работе, можно рассчитать экономические затраты на лечение и экономическую эффективность инноваций в любой отрасли медицины.
/60.jpg)
/61_2.jpg)
/65.jpg)

/60_2.jpg)
/61.jpg)
/61_3.jpg)
/64.jpg)
/65_2.jpg)