Журнал «Медицина неотложных состояний» 5 (76) 2016
Вернуться к номеру
Профілактика і лікування пресорних гемодинамічних реакцій на етапі ввідного наркозу та інтубації трахеї в пацієнтів похилого віку
Авторы: Лоскутов О.А., Дружина О.М. - ДУ «Інститут серця» МОЗ України, м. Київ, Україна; Кафедра анестезіології та інтенсивної терапії НМАПО імені П.Л. Шупика МОЗ України, м. Київ, Україна; Колесников В.Г., Доморацький О.Е. - Кафедра анестезіології та інтенсивної терапії НМАПО імені П.Л. Шупика МОЗ України, м. Київ, Україна
Рубрики: Медицина неотложных состояний
Разделы: Клинические исследования
Версия для печати
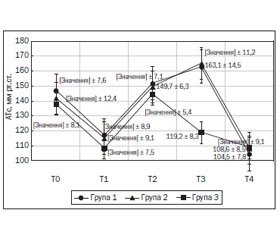
Ця робота присвячена оцінці вираженості пресорних гемодинамічних реакцій на етапі ввідного наркозу та інтубації трахеї в пацієнтів похилого віку, їх профілактиці та способам купірування. У дослідження було включено 47 пацієнтів з ішемічною хворобою серця, яким була виконана операція аортокоронарного шунтування в умовах штучного кровообігу. Середній вік обстежених становив 69,3 ± 4,5 року, середня маса тіла — 82,5 ± 7,4 кг. Залежно від способу профілактики й лікування пресорних реакцій, що виникали у пацієнтів на етапі інтубації трахеї, всі пацієнти були розділені на три групи. У першу групу (n = 12) увійшли пацієнти, у яких був використаний 2% розчин лідокаїну (100 мг), яким зрошували голосові зв’язки перед введенням інтубаційної трубки. Другу групу (n = 18) становили пацієнти, яким на етапі ларингоскопії вводився урапідил у дозі 15–20 мг. У третій групі обстежених (n = 17) проводилося поглиблення анестезії у вигляді додаткового введення фентанілу й пропофолу. У всіх обстежених пацієнтів на етапі ларингоскопії артеріальний тиск (АТ) збільшувався на 23,6 ± 3,2 % відносно вихідного рівня. Безпосередньо після інтубації в першій і третій групах спостерігалося подальше підвищення систолічного АТ, при цьому у другій групі, у якій використовувалося профілактичне введення урапідилу, АТ був у середньому на 27,4 ± 2,6 % менше порівняно зі значеннями АТ, що фіксувалися в першій і третій групах. Отже, пацієнти з артеріальною гіпертензією на етапі ларингоскопії та інтубації трахеї схильні до виражених пресорних гемодинамічних реакцій, для профілактики і лікування яких найбільш ефективним методом є внутрішньовенне введення урапідилу.
Данная работа посвящена оценке выраженности прессорных гемодинамических реакций на этапе вводного наркоза и интубации трахеи у пациентов пожилого возраста, их профилактике и купированию. В исследование были включены 47 пациентов с ишемической болезнью сердца, которым была выполнена операция аортокоронарного шунтирования в условиях искусственного кровообращения. Средний возраст обследованных составил 69,3 ± 4,5 года, средняя масса тела — 82,5 ± 7,4 кг. В зависимости от способа профилактики и лечения прессорных реакций, которые возникали у пациентов на этапе интубации трахеи, все пациенты были разделены на три группы. В первую группу (n = 12) вошли пациенты, у которых был использован 2% раствор лидокаина (100 мг), которым орошали голосовые связки перед введением интубационной трубки. Вторую группу (n = 18) составили пациенты, которым на этапе ларингоскопии, вводился урапидил в дозе 15–20 мг. В третьей группе обследованных (n = 17) проводилось углублениие анестезии в виде дополнительного введения фентанила и пропофола. У всех обследованных пациентов на этапе ларингоскопии артериальное давление (АД) увеличивалось на 23,6 ± 3,2 % относительно исходного уровня. Непосредственно после интубации в первой и третьей группах наблюдалось дальнейшее повышение систолического АД, при этом во второй группе, в которой использовалось профилактическое введение урапидила, АД было в среднем на 27,4 ± 2,6 % меньше по сравнению со значениями АД, которое фиксировалось в первой и третьей группах. Таким образом, пациенты с артериальной гипертензией на этапе ларингоскопии и интубации трахеи подвержены выраженным прессорным гемодинамическим реакциям, для профилактики и купирования которых наиболее эффективным методом является введение урапидила.
This work deals with the assessment of balance of pressor hemodynamic responses on the stage of induction of anesthesia and tracheal intubation in elderly patients, their prevention and treatment. The study included 47 patients with ischemic heart disease, who underwent coronary artery bypass grafting. The average age of the patients was 69.3 ± 4.5 years, the average weight — 82.5 ± 7.4 kg. Depending on the method of the prevention and treatment of pressor reactions occurred in patients at the stage of tracheal intubation, all patients were divided into three groups. The first group (n = 12) consisted of patients, in whom we have used 2% lidocaine solution (100 mg) for the irrigation of vocal cords before introduction of the endotracheal tube. The second group (n = 18) consisted of patients, who were administered urapidil in a dose of 15–20 mg at the stage of laryngoscopy. In the third group of examinees (n = 17), a deepening of anesthesia was performed by additional fentanyl and propofol administration. In all patients at the stage of laryngoscopy, blood pressure (BP) increased by 23.6 ± 3.2 % from baseline. Immediately after intubation, in the first and third groups a further increase of systolic BP occurred, while in group 2, in which urapidil prophylactic administration was used, BP was lower by an average of 27.4 ± 2.6 % compared with BP values recorded in the first and third groups. Thus, patients with arterial hypertension at the stage of laryngoscopy and tracheal intubation are subject to pronounced hemodynamic pressor responses, for the prevention and treatment of which the introduction of urapidil is the most effective method.
артеріальна гіпертензія, хворі похилого віку, анестезія, пресорні реакції при інтубації.
артериальная гипертензия, пожилые больные, анестезия, прессорные реакции при интубации.
arterial hypertension, elderly patients, anesthesia, pressor response during intubation.
Статтю опубліковано на с. 49-54
Вступ
Матеріали та методи
Результати
/51.jpg)
Обговорення досліджень
Висновок
1. Differences in prevalence, awareness, treatment and control of hypertension between developing and developed countries / M. Pereira, N. Lunet, A. Azevedo [et al.] // Journal of Hypertension. — 2009. — Vol. 27. — Р. 963-975.
2. Сиренко Ю.Н. Гипертоническая болезнь и артериальные гипертензии / Ю.Н. Сиренко. — Д.: Издатель Заславский А.Ю., 2011. — 288 с.
3. Українська асоціація кардіологів. Рекомендації Української асоціації кардіологів з профілактики та лікування артеріальної гіпертензії: Посібник до Національної програми профілактики і лікування артеріальної гіпертензії. — К., 2008. — 80 с.
4. Spahn D.R. Preoperative hypertension: remain wary? «Yes» — cancel surgery? «No» / D.R. Spahn, H.J. Priebe // British Journal of Anaesthesia. — 2004. — Vol. 92. — Р. 461-464.
5. Reappraisal of European guidelines on hypertension management: a European Society of Hypertension Task Force document / G. Mancia, S. Laurent, E. Agabiti-Rosei [et al.] // Blood Pressure. — 2009. — Vol. 18, № 6. — Р. 308-347.
6. The cardiovascular disease continuum validated: clinical evidence of improved patient outcomes. Рart I. Pathophysiology and clinical trial evidence (risk factors through stable coronary artery disease) / V.J. Dzau, E.M. Antman, H.R. Black [et al.] // Circulation. — 2006. — Vol. 114, № 25. — Р. 2850-2870.
7. Mangano D.T. Peri-operative medicine: NHLBI working group deliberations and recommendations / D.T. Mangano // Journal of Cardiothoracic and Vascular Anesthesia. — 2004. — Vol. 18 — Р. 1-6.
8. Bridging anti-platelet therapy with cangrelor in patients undergoing cardiac surgery: a randomized controlled trial / D.J. Angiolillo, M.S. Firstenberg, M.J. Price [et al.] // Journal of the American Medical Association. — 2012. — Vol. 307. — Р. 265-274.
9. Manjula S. Analysis of Anaesthetic Intensive Care Unit Admissions: The Anaesthesiologists Perspective / S. Manjula D. Lalita, R. Shilpa // The Internet Journal of Anesthesiology. — 2006. — Vol. 307, № 1. — Р. 73-79.
10. Faergeman O. Efficacy and tolerability of rosuvastatin and atorvastatin when force titrated in high risk patients: Results from the ECLIPSE Study / O. Faergeman, F. Sosef, E. Duffield // Atherosclerosis Supplements. — 2006. — Vol. 7. — Р. 8-12.
11. 2013 ESH/ESC Guidelines for the management of arterial hypertension: the Task Force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC) / G. Mancia, R. Fagard, K. Narkiewicz [et al.] // J. Hypertens. — 2013. — Vol. 31, № 7. — Р. 1281-1357.
12. Local airway anesthesia attenuates hemodynamic responses to intubation and extubation in hypertensive surgical patients / Y.F. Meng, G.X. Cui, W. Gao [et al.] // Med. Sci. Monit. — 2014. — Vol. 20. — Р. 1518-1524.
13. Which is responsible for the haemodynamic response due to laryngoscopy and endotracheal intubation? Catecholamines, vasopressin or angiotensin? / Z. Kayhan, D. Aldemir, H. Mutlu [et al.] // Eur. J. Anaesthesiol. — 2005. — Vol. 22, № 10. — 780-785.
14. Hemodynamic and catecholamine stress responses to insertion of the Combitube, laryngeal mask airway or tracheal intubation / W. Oczenski, H. Krenn, A.A. Dahaba, [et al.] // Anesth. Analg. — 1999. — Vol. 88, № 6. — Р. 1389-1394.
15. Salhi B. In defense of the use of lidocaine in rapid sequence intubation / B. Salhi, E. Stettner // Ann. Emerg. Med. — 2007. — Vol. 49, № 1. — Р. 84-86.
16. El-Orbany M. Rapid sequence induction and intubation: current controversy / M. El-Orbany, L.A. Connolly // Anesth. Analg. — 2010. — Vol. 110, № 5. — Р. 1318-1325.
17. Kim W.Y. Lidocaine does not prevent bispectral index increases in response to endotracheal intubation / W.Y. Kim // Anesth. Analg. — 2006. — Vol. 102, № 1. — P. 156-159.
18. Михайлова Е.В. Обоснование методики быстрой последовательной индукции наркоза и интубации трахеи: Диc… кaнд. мeд. нaук: 14.01.20 / Михайлова Евгения Викторовна. — СПб., 2014. — 104 с.
19. Endotracheal tube cuff lidocaine is not superior to intravenous lidocaine in short pediatric surgeries / M. Behzadi, F. Hajimohamadi, A.E. Alagha [et al.] // Int. J. Pediatr. Otorhinolaryngol. — 2010. — Vol. 74, № 5. — Р. 486-488.
20. Efficacy of endotracheal lidocaine administration with continuous infusion of remifentanil for attenuating tube-induced coughing during emergence from total intravenous anesthesia / H. Yamasaki, K. Takahashi, S. Yamamoto [et al.] // J. Anesth. — 2013. — Vol. 27, № 6. — Р. 822-826.
21. Влияние глубины анестезии на развитие послеоперационных когнитивных дисфункций / О.А. Лоскутов, С.Н. Судакевич, И.П. Шлапак [и др.] // Медицина невідкладних станів. — 2013. — № 7 (54). — С. 19-23.
22. Characteristics, practice patterns, and outcomes in patients with acute hypertension: European registry for Studying the Treatment of Acute hypertension (Euro-STAT) / А. Vuylsteke, J.L. Vincent, D.P. de La Garanderie [et al.] // Crit. Care. — 2011. — Vol. 15, № 6. — R271.
23. Buch J. Urapidil, a dual-acting antihypertensive agent: Current usage considerations / J. Buch // Adv. Ther. — 2010. — Vol. 27, № 7. — Р. 426-443.
24. Grabowska-Gaweł A. Usefulness of urapidil during intraoperative rise of arterial blood pressure in patients operated under general anesthesia / A. Grabowska-Gaweł, K. Porzych, G. Grześk // Przegl. Lek. — 2005. — Vol. 62, № 3. — Р. 148-151.
25. Efficacy of different antihypertensive drugs in the emergency department / M.M. Hirschl, D. Seidler, M. Müllner [et al.] // J. Hum. Hypertens. — 1996. — Vol. 10 (suppl. 3). — Р. 143-146.
26. Effects of perioperative alpha1 block on haemodynamic control during laparoscopic surgery for phaeochromocytoma / P. Tauzin-Fin, M. Sesay, P. Gosse [et al.] // Br. J. Anaesth. — 2004. — Vol. 92, № 4. — Р. 512-517.
27. Does urapidil attenuate the hypertensive response to tracheal intubation at the time of general anesthesia? / J.F. Quéré, Y. Ozier, J. Bringier [et al.] // Cah. Anesthesiol. — 1990. — Vol. 38, № 5. — Р. 343-344.
28. Prevention of hypertensive crises in the perioperative period. Efficacy and safety of the use of urapidil / P. Mastronardi, T. Santagata, A. Noseda [et al.] // Minerva Chir. — 1996. — Vol. 51, № 4. — Р. 227-233.
29. Langtry H.D. Urapidil. A review of its pharmacodynamic and pharmacokinetic properties, and therapeutic potential in the treatment of hypertension / H.D. Langtry, G.J. Mammen, E.M. Sorkin // Drugs. — 1989. — Vol. 38, № 6. — Р. 900-940.
30. Effect of nifedipine and urapidil on autoregulation of cerebral circulation in the presence of an intracranial space occupying lesion / R.Т. Wüsten, J. Hemelrijck, M. Mattheussen [et al.] // Anasth. Intensivther. Notfallmed. — 1990. — Vol. 25, № 2. — Р. 140-145.