Введение
Перелом шейки бедренной кости (ПШБК) — травма, характерная главным образом для лиц пожилого и старческого возраста, связанная прежде всего с развитием инволютивного системного остеопороза. Однако в последние годы ПШБК все чаще наблюдается у лиц молодого возраста (до 60 лет), составляя, по различным источникам, от 2 до 6 % от всех переломов в области тазобедренного сустава. Основным методом лечения ПШБК у лиц данной категории признается остеосинтез.
На исход оперативного лечения данных пациентов оказывает влияние ряд факторов:
— первичная травма костной и хрящевой ткани;
— нарушение кровоснабжения поврежденного участка;
— своевременность и качество выполненного остео-синтеза;
— метод фиксации;
— соматический статус пациента (хронические заболевания, ожирение, туберкулез, ВИЧ, алкоголизм, курение и т.п.).
Совокупностью этих факторов обусловлено то, что в 30–40 % случаев наблюдаются неудовлетворительные результаты оперативного лечения и неблагоприятные исходы в виде несросшихся переломов шейки или развития аваскулярного некроза головки бедренной кости.
Цель исследования — оценить эффективность тотального эндопротезирования при осложнениях остео-синтеза шейки бедренной кости.
Материалы и методы
За последние 5 лет в региональном центре эндопротезирования крупных суставов г. Мариуполя было прооперировано 10 пациентов после осложнений –остеосинтеза шейки бедренной кости в возрасте от 21 до 72 лет, из них женщин — 6 человек, мужчин — 4 человека. В 3 случаях наблюдался асептический некроз головки бедренной кости, в 7 случаях — несросшийся перелом шейки бедренной кости.
При первичном остеосинтезе использовались конструкции следующих видов:
— DHS — 1;
— блокирующий интрамедуллярный стержень с винтами в шейку бедренной кости — 2;
— блокирующая накостная пластина с винтами в шейку бедренной кости — 2 (в обоих случаях ПШБК сочетался с переломами вертельной области);
— канюлированные винты — 3;
— спонгиозные винты — 2.
Остеосинтез был выполнен в сроки от 4 до 20 дней с момента травмы. Тотальное эндопротезирование тазобедренного сустава (ТЭТС) выполнялось в сроки от 2 месяцев до 12 лет после остеосинтеза, в 50 % случаев — в сроки от 2 до 5 месяцев, причем все случаи асептического некроза головки бедренной кости находятся в этой группе.
У всех пациентов наблюдалось укорочение конечности от 2 до 4 см, гипотрофия мышц бедра, ограничение движений в тазобедренном суставе, положительный симптом прилипшей пятки, стойкий болевой синдром, у 40 % — разгибательные контрактуры коленного сустава. Не могли самостоятельно передвигаться 30 % пациентов (все женщины), остальные 70 % передвигались при помощи костылей. У всех пациентов наблюдалось искривление позвоночника в пояснично-крестцовом отделе с болевым и мышечно-тоническим синдромами различной степени выраженности, сохраняющиеся у одного пациента по настоящее время спустя 9 месяцев после ТЭТС.
Результаты
Для тотального эндопротезирования тазобедренного сустава после остеосинтеза шейки бедренной кости характерны следующие особенности:
— нарушение анатомических соотношений, прежде всего — укорочение конечности;
— грубые рубцовые изменения, в связи с этим — повышенная кровоточивость тканей;
— массивные костные разрастания (30 %);
— дефекты вертлужной впадины (40 %);
— выраженный остеопороз (70 %);
— наличие металлофиксаторов различных систем и, зачастую, отсутствие специального инструмента;
— наличие осумкованных сером в области установки металлофиксаторов (40 % случаев).
При ТЭТС нами использовались имплантаты ведущих мировых производителей: Zimmer — 4, DePuy — 1, Smith & Nephew — 1, Biomet — 1, Mathys — 2, C2F — 1, бесцементного — 7, цементного — 2 и гибридного — 1 типа фиксации, с головками 28, 32 и 36 мм; парами трения металл-полиэтилен — в 6 случаях и керамика-полиэтилен — в 4 случаях. Выбор осуществлялся исходя из состояния костной ткани, характера патологических изменений, дизайна эндопротеза, типа установленных металлофиксаторов, а также учитывали экономическую составляющую. В 40 % случаев дно и крыша вертлужной впадины были значительно разрушены винтами, что потребовало от нас выполнения костной аутопластики вертлужной впадины трансплантатами, взятыми из головки бедренной кости. После пластики в 2 случаях были установлены, как и планировалось, эндопротезы с бесцементным типом фиксации, а в одном мы были вынуждены установить тазовый компонент с цементным типом фиксации. Цементное эндопротезирование было выполнено у возрастных пациенток с выраженным остеопорозом и обширными дефектами вертлужной впадины и проксимального отдела бедренной кости после удаления конструкции DHS и спонгиозных винтов. У 2 пациенток имели место ипсилатеральные переломы шейки бедренной кости с наличием в одном случае блокирующего интрамедуллярного стержня, а в другом — блокирующей накостной пластины, вызвавшие определенные сложности с установкой бедренного компонента.
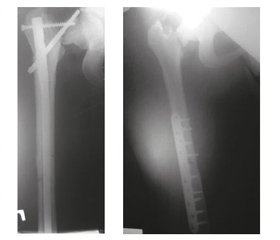
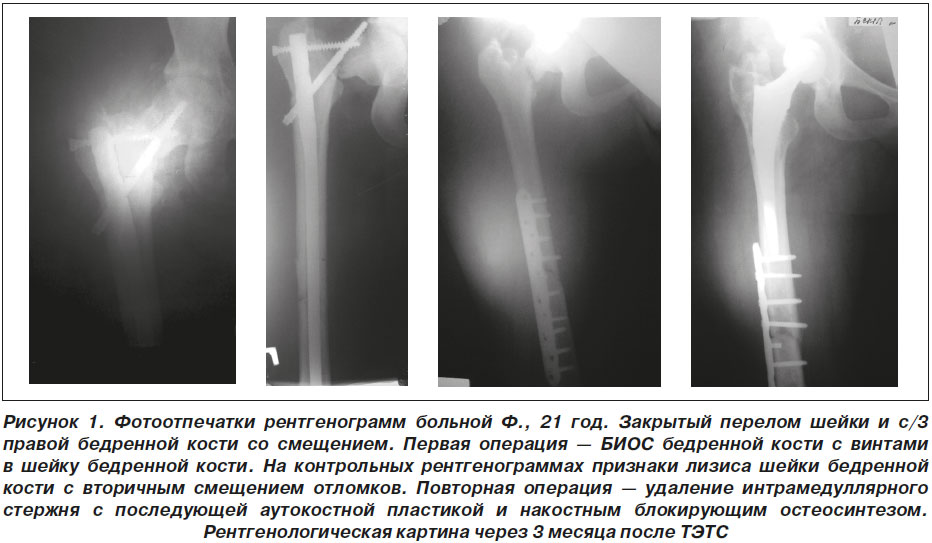
Пациентка Ф., 21 год. Травма 10.06.2016. Дорожно-транспортное происшествие, в качестве пассажира. Бригадой скорой помощи доставлена в ургентное травматологическое отделение. Диагноз: открытый оскольчатый фрагментарный перелом левой бедренной кости со смещением, размозжением мягких тканей. Закрытый перелом шейки правой бедренной кости со смещением, перелом средней трети диафиза правой бедренной кости со смещением. Тупая травма живота, разрыв селезенки. Открытая черепно-мозговая травма: ушиб головного мозга. Множественные ушибленные раны лица, головы. Открытый переломовывих ладьевидной кости левой кисти. Травматический шок III ст. Одновременно с противошоковыми мероприятиями произведен диагностический лапароцентез, из брюшной полости была получена кровь. 10.06.2016 — операция 1: лапаротомия, спленэктомия, ушивание брыжейки, тонкой кишки, печени; операция 2: первичная хирургическая обработка, внеочаговый чрескостный остеосинтез левого бедра; скелетное вытяжение правой нижней конечности. 12.06.2016 — операция: вторичная хирургическая обработка, внеочаговый чрескостный остеосинтез левого лучезапястного сустава. 01.07.2016 — операция: открытый блокированный интрамедуллярный остеосинтез (БИОС) шейки, диафиза правого бедра; 26.08.2016 — операция: открытый БИОС диафиза левого бедра. После-операционный период гладкий. На контрольных рентгенограммах от 26.08.2016 — вторичное смещение костных отломков, лизис шейки бедренной кости. 30.08.2016 — операция: удаление металлоконструкции правого бедра с последующей аутокостной пластикой и накостным блокирующим остеосинтезом. 14.11.2016 переведена для дальнейшего лечения в региональный центр эндопротезирования г. Мариуполя. При поступлении — обширный грубый келоидный рубец от коленного до тазобедренного сустава, боль при пальпации тазобедренного сустава, резкое ограничение активных движений (во фронтальной плоскости 0–0–85, ротационных и отведения нет, пассивная ротация 60–0–45), положительный симптом прилипшей пятки, контрактура правого коленного сустава 0–40. Самостоятельно не передвигалась. После всестороннего клинического обследования и вертикализации пациентки 30.11.2016 проведена операция — тотальное бесцементное эндопротезирование имплантатом Mathys c парой трения керамика-crosslink-полиэтилен и головкой 32 мм. С первого дня больная начала ходить с дозированной нагрузкой на оперированную ногу. Послеоперационный период протекал гладко, на 12-е сутки пациентка была выписана на амбулаторное лечение. Через 12 недель после операции были полностью восстановлены опороспособность и объем движений в тазобедренном суставе.
Обсуждение
У 80 % пациентов опороспособность была восстановлена через 12 недель после операции. Оценка восстановления функции сустава и результатов проводилась по шкале Харриса и составила от 80 до 88 баллов. В одном случае удалось достигнуть только удовлетворительного результата из-за сохранения болевого синдрома.
Выводы
1. Исход перелома шейки бедренной кости в равной степени зависит как от тяжести травмы и характера перелома, так и от своевременности оперативного лечения, качества репозиции и фиксации отломков, а также выбора типа фиксирующей конструкции в зависимости от характера перелома. Несмотря на использование современных технологий остеосинтеза, значительное количество –осложнений связано с техникой выполнения операции.
2. При переломах шейки бедренной кости у лиц старше 60 лет необходимо использовать остеосинтез ограниченно, с учетом тяжести и характера травмы, отдавая предпочтение ТЭТС.
3. Предшествующий остеосинтез шейки бедренной кости осложняет ТЭТС снижением качества костной ткани вертлужной впадины и проксимального отдела бедра.
4. У молодых пациентов с осложнениями металло-остеосинтеза шейки бедренной кости при ТЭТС предпочтение следует отдавать имплантатам с бесцементным типом фиксации, сохраняя возможность перехода на другой тип фиксации.
5. Обязательно проводить компьютерную томографию на этапах отбора пациентов и предоперационного планирования.
Конфликт интересов. Авторы заявляют об отсутствии какого-либо конфликта интересов при подготовке данной статьи.