Журнал «Почки» Том 6, №4, 2017
Вернуться к номеру
Ера персоналізованої нефрології: від керівництва до індивідуалізованої практики (від дитинства до дорослої людини) (за матеріалами 10-го Міжнародного курсу післядипломної освіти REENA™)
Рубрики: Нефрология
Разделы: Официальная информация
Версия для печати
15 вересня 2017 року в Grand Admiral Resort & SPA (м. Ірпень) пройшов 10-й Міжнародний курс післядипломної освіти REENA™ «Ера персоналізованої нефрології: від керівництва до індивідуалізованої практики (від дитинства до дорослої людини)». Цей захід проведено кафедрою нефрології і НЗТ НМАПО імені П.Л. Шупика згідно з реєстром МОЗ України під патронатом Міжнародної асоціації дитячих нефрологів IPNA/ESPN (https://www.youtube.com/playlist?list=PLwTK6FU6ahXFVgE9bs3YKvp_xYsH5i6jM).
Філософія курсу побудована на науковому і клінічному аналізі світових рекомендацій та стандартів якості. Церемонія відкриття була представлена від імені акад. НАМН України, чл.-кор. НАН України проф. Пирога Любомира Антоновича, який про–йшов тривалий шлях від створення нефрології до її становлення як окремої дисципліни.
Академічний курс становили 3 блоки. Перший — «Хронічне захворювання нирок у дітей» вела декан терапевтичного факультету НМАПО імені П.Л. Шупика, доцент Кушніренко Стелла Вікторівна, яка представила члена IPNA Олексія Миколайовича Цигіна, д.м.н., професора, керівника дитячого нефрологічного відділення «Науковий центр здоров’я дітей» Російської академії медичних наук (м. Москва, РФ), який виступив із доповіддю «ХХН у дітей. Чи існують загальні підходи до лікування?» (https://www.youtube.com/watch?v=dCGv_1TLE98). Доповідач подав епідеміологію хронічної хвороби нирок (ХХН) у дітей, вікові особливості, загальні принципи лікування, власний досвід при найпоширеніших причинних захворюваннях, що передують розвитку ХХН. Презентація викликала жвавий інтерес і багато питань у слухачів.
Друга доповідь у форматі майстер-класу «Чи можна гальмувати розвиток ХХН у дітей і прогресування у дорослих: індивідуальний підхід» була представлена завкафедрою нефрології та НЗТ НМАПО імені П.Л. Шупика проф. Дмитром Дмитровичем Івановим у співавторстві з к.б.н. Олександром Олександровичем Мельником. Доцільність такого тандему визначається перспективністю імунобіологічної терапії при деяких набутих захворюваннях нирок (https://www.youtube.com/watch?v=-Khw238SLYU&list=PLwTK6FU6ahXFVgE9bs3YKvp_xYsH5i6jM&index=2).
Слід відзначити три практичні аспекти цього майстер-класу. Перший — гальмування прогресування, а в певної частини дітей — можливість оборотного перебігу хронічного захворювання нирок (ХЗН), тому в Україні і використовується термін «захворювання» на відміну від «хвороба» у дорослих пацієнтів. Основу ренопротекції в дітей сьогодні становлять блокатори рецепторів ангіотензину II (БРА) (насамперед олмесартан та ірбесартан) при розрахованій швидкості клубочкової фільтрації (рШКФ) 15–60 мл/хв, а при рШКФ понад 60 мл/хв — комбінація БРА і інгібіторів ангіотензинперетворюючого ферменту (іАПФ) (наприклад, олмесартан + еналаприл, ірбесартан + раміприл).
Другий практичний аспект — можливість гальмування прогресування розвитку кіст при полікістозі нирок, що можливо приблизно з однаковою ефективністю за допомогою БРА + іАПФ (+ статин), блокаторів рецепторів циклічного аденозинмонофосфату (толваптан) та mTOR-інгібіторів (сиролімус, еверолімус).
Третій практичний аспект стосувався найпоширенішої групи захворювань, а саме інфекцій сечової системи (ІСС), що на тлі анатомічних аномалій розвитку призводять до розвитку ХЗН у дітей. Проте навіть за відсутності порушень уродинаміки лікування цих інфекцій потребує певної уваги з боку лікарів загальної практики і нефрологів зокрема. Слід відзначити, що діагностика і лікування ІСС у дітей в Україні дещо відрізняються від рекомендацій Європейської асоціації урологів — EAU (базовий документ, що береться за основу в Україні). На сьогодні важливі рекомендації з лікування ІСС у дітей в України такі.
1. Діти з антенатальним гідронефрозом становлять групу підвищеного ризику за ІСС і потребують тривалої антибактеріальної профілактики (EAU, 2А). Після наявного епізоду інфекції сечової системи в дівчаток проводиться лікування уроантисептиком (Макмірор, фурамаг 25 мг або триметоприм/сульфаметоксазол) і канефроном Н, а у хлопчиків — фітоніринговим препаратом (канефрон Н).
2. Перший епізод циститу в дітей лікується уроантисептиком протягом 5 діб. Другий епізод — іншим уроантисептиком протягом 7 діб. Препарати вибору: фурамаг, Макмірор, рідше — триметроприм/сульфаметоксазол. Інші уроантисептики сьогодні з різних причин не використовуються. Антибіотик (цефалоспорин 3-ї генерації) застосовують при діагнозах «ІСС без визначення топіки» або «пієлонефрит».
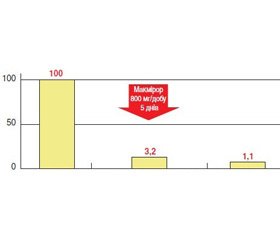
Терапію інфекцій нижніх сечових шляхів не починають з антибіотика за відсутності ризик-факторів, а за потреби в дітей застосовують переважно цефіксим (цефікс), після чого признають профілактичне лікування фурамагом або Макмірором, а також канефроном Н або уропаком 36, що містить саме 36 мг проантиціанідину А (очікується його дитяча форма у вигляді суспензії). Певні непорозуміння можуть виникати з дитячими дозами уроантисептиків. Наприклад, Макмірор дозволений для застосування вагітними у країні-виробнику Італії, а також дитям із періоду новонародженості, в Росії — з 2 років, в Україні — з 6 років. Проте Макмірор за рахунок високої ефективності і відсутності резистентності Escherichia coli швидко і надовго позбавляє від дизуричних симптомів й усуває бактеріурію і лейкоцитурію. Швидке усунення уропатогенів і запалення захищає уроепітелій від пошкодження, що означає запобігання хронізації циститу. Застосування Макмірору призводить до нормалізації біоценозу кишечника, знижуючи в ньому титр патогенної Escherichia сoli.
3. Препаратами вибору в лікуванні циститу в дітей є: фурамаг, Макмірор (має переваги в дівчаток із вульвітами та вульвовагінітами) і триметоприм/сульфаметоксазол. Інші препарати протимікробної дії при першому-другому епізодах не використовуються, за винятком антибіотиків для лікування доведених за підвищеним титром IgG урогенітальних інфекцій. Для полегшення симптомів циститу використовують ріабал та канефрон Н. Останній потенціює дію уроантисептиків.
4. Антибіотики (переважно цефалоспорини 3-ї генерації) застосовуються для лікування пієлонефриту. Найчастіше використовується ступінчаста терапія: парентерально цефалоспорин 3-ї генерації внутрішньовенно 3 доби, потім цефіксим (цефікс) — 7 діб. Загальна тривалість лікування становить 10 діб при неускладненому перебігу пієлонефриту (нормалізація температури тіла на 3-тю добу, аналізу сечі на 5-ту добу, відсутність порушень уродинаміки). Амоксицилін із сульбактамом або клавуланатом використовують переважно за наявної грампозитивної флори. Препаратом другої лінії є фторхінолони (ципрофлоксацин) у дозі 20 мг/кг маси тіла.
Основа лікування пієлонефриту в стаціонарі за схемою «3+» (приклад):
— антибактеріальна терапія ступінчаста (наприклад, цефалоспорин 2–3-го покоління (цефтріаксон/сульбактам 100 мг/кг/добу у 2 введення в/в 3 дні, потім цефікс 8 мг/кг/добу перорально 7 діб);
— регідратація пероральна та дезінтоксикація внутрішньовенно (реосорбілакт 5 мл/кг/добу у два введення або ксилат при ацетонемічному синдромі);
— жарознижуючі та протизапальні (за потребою): парацетамол 3–4 дні і німесулід до 10 діб (дітям старше 12 років);
— «+» — запобігання рецидиву: профілактичне лікування фурамагом 25 мг на ніч 3–6 місяців або Макмірором 200 мг у поєднанні або альтернативно канефрон Н чи уропак 36.
Амбулаторно (нетяжкий перебіг, не має дегідратації і гіпертермії): за схемою «2+»:
— наприклад, цефікс один раз на добу 10 діб або цефуроксим (цефутил) 30 мг/добу у два прийоми 10 діб через рот;
— жарознижуючі та протизапальні (за потребою): парацетамол 3–4 дні і німесулід до 7 діб (дітям старше 12 років);
—«+» — запобігання рецидиву: профілактичне лікування фурамагом 25 мг на ніч 3–6 місяців або Макмірором 200 мг у поєднанні або альтернативно канефрон Н чи уропак 36.
5. Після лікування рецидиву ІСС використовують профілактичне лікування 1/3–1/4 від добової дози фурамагу, Макмірору, триметроприму/сульфаметоксазолу або віковою дозою канефрону Н чи уропаку 36 (36 мг проантоціанідину А) для дівчаток та у виняткових випадках у хлопчиків. Проте існують дані про ефективність застосування у хлопчиків канефрону Н. Тривалість профілактичного лікування становить 1–3 місяці при попередньому діагнозі «цистит» та 3–12 місяців — при попередньому діагнозі «пієлонефрит».
6. Змінилась європейська думка щодо безсимптомної бактеріурії, що зараз вважається загалом доброякісним, а іноді і захисним станом (з формуванням біоплівок). Клінічний досвід в Україні свідчить про вкрай низьку ефективність лікування ІСС після 3–4-го курсу антибактеріальних препаратів, тому безсимптомна бактеріурія, як і симптомна (з лейкоцитурією), найчастіше лікується/контролюється за допомогою фітопрепаратів (канефрон Н, уропак 36) без застосування антибіотиків.
7. Доцільним є щеплення дітей після 4–6 років (автовакцина протягом місяця або уроваксом протягом 6 місяців) для дітей із рецидивуючими ІСС та при безсимптомній/симптомній бактеріурії.
8. Фторхінолони, зокрема ципрофлоксацин (флапрокс) і левофлоксацин, застосовуються як препарати другого ряду при ускладненому пієлонефриті, виділенні P. aeruginosa, полірезистентних грамнегативних збудників, а також за життєвими показаннями.
Другий блок лекцій «Рідкісна ХХН у дітей і підлітків» вела д.м.н., професор, завідуюча кафедрою патологічної та топографічної анатомії Олена Олександрівна Дядик. Свою другу доповідь «Рідкісні ХХН у дітей: індивідуальний підхід» подав проф. О.М. Цигін (https://www.youtube.com/watch?v=UnDmcWyYlsw&list=PLwTK6FU6ahXFVgE9bs3YKvp_xYsH5i6jM&index=3).
У продовженні цієї теми доцент кафедри нефрології та НЗТ НМАПО імені П.Л. Шупика Стелла Вікторівна Кушніренко презентувала майстер-клас «ORPHAN захворювання у дітей. Чи існують рекомендації або аналізуємо окремі випадки?» (https://www.youtube.com/watch?v=xzMH87mQN4I). С.В. Кушніренко розпочала з визначення поняття «рідкісне (орфанне) захворювання» — це захворювання, що загрожує життю людини або що хронічно прогресує, призводить до скорочення тривалості життя громадянина або до його інвалідності, поширеність якого серед населення не частіше ніж 1 : 2000 (згідно із законом України № 1213-VII від 15.04.2014 р.). Згідно з наказом МОЗ України № 778 від 27.10.2014 р. «Про затвердження переліку рідкісних (орфанних) захворювань із змінами і доповненнями, внесеними наказами МОЗ України від 30 грудня 2015 року № 919, від 29 червня 2017 року № 731», до переліку рідкісних захворювань, які відмічаються в практиці нефролога, відносять: порушення транспорту амінокислот — синдром Фанконі (-де Тоні-Дебре), цистиноз, порушення обміну міді (хвороба Вільсона), туберозний склероз, синдром Леша — Найхана, діабет нецукровий, нічну пароксизмальну гемоглобінурію та інші.
На прикладі рідкісної автосомно-рецесивної лізосомальної хвороби накопичення — цистинозу, керуючись Nephropathic cystinosis: an international consensus document (Emma F., Nesterova G., Langman C. et al. // Nephrol. Dial. Transplant. — 2014), Cystinosis: a review (Elmonem M.A., Veys K.R., Soliman N.A. et al. // Orphanet Journal of Rare Diseases. — 2016) і аналізуючи окремі клінічні випадки генералізованої проксимальної канальцевої дисфункції, С.В. Кушніренко ознайомила аудиторію з можливостями пренатальної діагностики, клініко-лабораторними критеріями захворювання, молекулярно-генетичним дослідженням, принципами лікування — від симптоматичної терапії до специфічного лікування цистеаміном і результатами ниркової трансплантації, а також із проблемами дорослих пацієнтів і менеджментом екстраренальних проявів цистинозу.
Третій блок «Системні захворювання» об’єднав усі вікові групи, адже нерідко розвиток цих захворювань починається в підлітковому віці та завдяки сучасній терапії триває достатньо довго, протягом життя людини. Професор О.М. Цигін представив проф. Олену Олександрівну Дядик, яка виступила з трьома доповідями, а саме: «Ураження нирок при АНЦА-асоційованих системних васкулітах» (https://www.youtube.com/watch?v=lCA0yx5g0xI&index=5&list=PLwTK6FU6ahXFVgE9bs3YKvp_xYsH5i6jM), «Особливості морфологічної картини у хворих на системну склеродермію» (https://www.youtube.com/watch?v=3VhIbvLgp74) та «Синдром Гудпасчера». Кропітка морфологічна діагностика дозволяє індивідуалізувати та персоніфікувати лікувальний підхід, зменшити відсоток побічних дій лікування та отримати економічний ефект.
Органічним продовженням морфологічної основи діагнозу цих захворювань став майстер-клас д.м.н. Тетяни Борисівни Бевзенко «Сучасні уявлення про ураження нирок при системній склеродермії» (https://www.youtube.com/watch?v=oPM30zG6k5s).
Після закінчення конференції було подано коротку доповідь «CD 20 і терапія люпус-нефриту» від проф. Д.Д. Іванова (https://www.youtube.com/watch?v=cTENhFj4_yo).
Конференція продовжилася 16 вересня на клінічній базі за окремою програмою для відпрацювання практичних навичків набутих знань.
У роботі конференції брали участь 116 лікарів із 12 регіонів України. Аудиторія була представлена, окрім дитячих нефрологів та нефрологів, цілою низкою лікарів загальної практики, педіатрів, терапевтів, кардіологів, що обумовило жваву дискусію в кожному блоці лекцій.
Формат курсу був схвалений лікарями та учасниками конференції. У цьому світі немає слабких людей, є ті, які зупиняються у своєму намаганні бути сильними.
15 вересня були проведені установчі збори засновників громадської організації «Українська асоціація дитячих нефрологів». Президентом асоціації обраний проф. Д.Д. Іванов, віце-президентом — доц. С.В. Кушніренко, членами президії проф. Олена Олександрівна Дядик (д.м.н., проф., зав. кафедри патологічної та топографічної анатомії НМАПО імені П.Л. Шупика), Нінель Борисівна Бойко (Рівненська обласна дитяча лікарня), Ольга Михайлівна Черкащина (Херсонська дитяча обласна клінічна лікарня, завідуюча дитячим нефрологічним відділенням, головний позаштатний дитячий нефролог), Марта Олександрівна Секунда (міська дитяча клінічна лікарня; зав. дитячим нефрологічним відділенням, м. Львів), Олена Володимирівна Медведська, (нефролог, лікар-ординатор дитячого нефрологічного відділення, м. Дніпро), Світлана Петрівна Фоміна (гол.н.с. відділу дитячої нефрології, ДУ «Інститут нефрології НАМН України», м. Київ), Єлизавета Михайлівна Мордовец (МДКЛ № 1, м. Київ, зав. дитячим нефрологічним відділенням).
Від організатора місця проведення заходу: у 2017 році Grand Admiral Resort & SPA (м. Ірпінь) отримав нагороду як кращий спа-курорт Східної Європи за швейцарською версією World Luxury Spa & Restaurant Awards 2017, ресторан «Моцарт» — як кращий ресторан рекреаційної зони України 2017 р.
Інформаційний спонсор: Видавничий дім «Заславський» — http://www.zaslavsky.com.ua/.
Інтернет-ресурс: www.nephrology.kiev.ua.
Відеозапис і оформлення: GT-Medical. GT-Medical — це інноваційний професійний сервіс, що використовує всі можливості дистанційної освіти лікарів терапевтичного профілю за допомогою мережі Інтернет. Використовуйте довідкову інформацію на сайті http://uk.gt-medical.com.ua/, слідкуйте за оновленнями на сторінці у Facebook — https://www.facebook.com/GTMbloknot/, підписуйтесь на Youtube-канал. Пишіть про те, що вам цікаво, на адресу info@gt-medical.com.ua, і ми викладемо інформацію на сайті протягом тижня! Розвивайтеся разом із нами!
Спонсори академічного курсу REENA™
Генеральний спонсор
Підготував проф. Д. Іванов

/67-1.jpg)
/70-1.jpg)