Вступ
Вибір способу остеосинтезу при лікуванні несправжніх суглобів кісток гомілки залишається до кінця не вирішеним. Існують докази як за, так і проти кожного із застосовуваних методів. Однак усі автори мають спільну точку зору щодо необхідності дотримання низки вимог до методів остеосинтезу, а відмінності стосуються лише шляхів їх реалізації.
При лікуванні наслідків позасуглобових переломів кісток гомілки (уповільнене зрощення, несправжні суглоби) переважним методом вибору був черезкістковий остеосинтез (ЧКО), що відповідає всім вимогам. Ми доводили свій вибір такими властивостями ЧКО: метод малотравматичний, має додаткові можливості створення умов компресії і дистракції в зоні несправжнього суглоба [2, 5, 6, 9], навантаження можливе з перших днів фіксації [1, 7, 8, 14]. Створення досить жорсткої фіксації у хворих з несправжніми суглобами успішно досягається конструктивними особливостями застосовуваних апаратів (використання спиць великого діаметра, багатоплощинне їх проведення, використання додаткових зв’язків «кістка — апарат» та ін.) [5, 10, 11, 15].
Мета дослідження: поліпшення результатів лікування хворих з несправжніми суглобами кісток гомілки шляхом комплексного малотравматичного хірургічного впливу на псевдоартроз з фіксацією кільцевими спице-стрижневими апаратами.
Завдання: сформулювати і обґрунтувати показання до застосування ЧКО в комплексному лікуванні хворих з несправжніми суглобами кісток гомілки; уточнити особливості компонування апаратів зовнішньої фіксації в різних клінічних ситуаціях; вивчити результати ВЧКО спице-стрижневими апаратами, хірургічної обробки, проведення пластики, адекватної консервативної терапії.
Матеріали та методи
Під нашим спостереженням перебувало 47 пацієнтів з несправжніми суглобами великогомілкової кістки. Найбільш часто лікувалися особи молодого, працездатного віку (від 18 до 55 років) — 85,1 % (40). Чоловіків було 42 (89,3 %), жінок — 5 (10,7 %). Терміни надходження після травми становили 4–6 місяців.
Усім хворим проводилося комплексне лікування. Операція, по суті, була агресією, що повинна вирішити поставлені перед нею завдання (механічна обробка вогнища, пластика дефектів, відновлення цілісності, фіксація структур та ін.). Медикаментозна терапія зменшувала всі негативні моменти втручання і створювала важливі передумови для компенсації вітальних і репаративних функцій.
Консервативна терапія будувалася на наступних принципах. Під час оперативного втручання проводилося мультимодальне знеболювання: за 20–30 хвилин до операції вводився інфлуган, дексалгін. Хірургічне втручання здійснювалося із застосуванням спинномозкової анестезії розчином бупівакаїну. У післяопераційному періоді повторно вводився інфулган, дексалгін. Ефективність знеболювання визначалася за балами візуально-аналогової шкали, враховувалася отримана хворими доза наркотиків.
Якість знеболювання оцінено хворими від 2,2 ± 0,8 бала під час операції до 4,2 ± 0,9 бала через 12 годин. Дані реовазографії свідчили про невелике порушення венозного відтоку на ураженій кінцівці. Кількість промедолу — 2,2 ± 0,4 мл, що статистично вірогідно відрізнялося від дози в аналогічній групі хворих без попереднього введення дексалгіну (3,4 ± 0,4 мл; р ≤ 0,05). Таким чином, мультимодальне знеболювання у хворих з несправжніми суглобами кісток гомілки оцінено хворими як адекватне. При цьому кількість промедолу вдалося знизити.
Протеїнзберігаюча терапія (введення амінокислот в поєднанні з глюкозою, вітамінами і антиоксидантами) з моменту виконання досить травматичного втручання у хворих з псевдартрозами великогомілкової кістки була патогенетично обґрунтованою, що дозволяє скоригувати синдром гіперкатаболізму-гіперметаболізму.
Використання гідроксіетилкрохмалів (рефортан, стабізол) покращувало реологічні властивості крові, сприяло гемодилюції і плазмозаміщенню, дозволяло виключити шкідливу дію на ендотелій судин.
Хірургічна агресія неминуче вела до крововтрати як під час самого втручання, так і після нього. З метою профілактики масивних кровотеч нами використовувалися транексамова кислота в дозі 10 мг/кг маси тіла, накладення джгута, серветки в рані, просочені вищезгаданим препаратом. Нами відмічено зменшення інтраопераційної крововтрати: швидке утворення згустків, менше просочування серветок і кількості кров’янистих виділень в дренажах у післяопераційному періоді. Препарат транексамова кислота конкурентно інгібує активатор плазміногену. Час дії — до 7–8 годин.
У той же час існує нагальна потреба профілактики мікротромбозів. Порушення мікроциркуляції в осередку ураження обумовлено кисневим голодуванням, сприяє формуванню шунта зі зниженням перфузії тканин. Ці особливості роблять кращим використання низькомолекулярного гепарину (НМГ) з післяопераційним стартом антикоагулянтної терапії. Таким вимогам відповідає НМГ беміпарин (цибор). Властивостями препарату є інактивація фактора Ха при відсутності пригнічення фактора IIa. Це гарантує профілактику післяопераційних кровотеч при ефективній профілактиці тромбозів навіть в умовах уповільненого кровотоку у вогнищі. Профілактичні дози препарату (цибор 2500) застосовувалися нами через 6 годин після операції у хворих з несправжніми суглобами великогомілкової кістки протягом 7 діб.
Вибір обсягу хірургічної обробки зони несправжнього суглоба великогомілкової кістки і компоновка фіксуючого кільцевого спице-стрижневого апарата залежали від багатьох факторів. Розглянемо основні з них.
Хірургічне втручання мало такі складові. Відділення уламків проводили максимально атравматично. Свердлом відновлювали кістково-мозкові канали. Площини зіставлення відламків обробляли долотом або борами до появи «кров’яної роси». З невеликого розрізу проводили резекцію малогомілкової кістки. У зону несправжнього суглоба вкладали раніше заготовлену суміш для пластики суглоба, що складалася з наступних компонентів. Основою суміші була автоспонгіоза крила клубової кістки з додаванням оброблених фрагментів резектованої фібули (у вигляді штифта, «чипсів», «в’язанки хмизу»). Гідроксіапатит у наноструктурованій формі (препарат колапан) змішували з PRР-плазмою (platelet rich plasma — плазма, збагачена тромбоцитами), транексамовою кислотою та гемостатичною губкою з метою тривалої фіксації рідинних активних речовин. Отримана пластична суміш легко формувалася, всі активуючі регенерацію компоненти були надійно фіксовані на довготривалий час.
Фіксацію несправжніх суглобів великогомілкової кістки проводили спице-стрижневими апаратами. Реалізація переважних властивостей ЧКО при лікуванні несправжніх суглобів кісток гомілки відбувалася в наступних випадках:
— наявність вогнища запалення (навіть в анамнезі);
— великі, грубі рубцеві зміни м’яких тканин гомілки (частіше як наслідки відкритих переломів або попередніх багаторазових втручань);
— багаторазові неефективні втручання з використанням інших занурювальних методів фіксації;
— локалізація несправжнього суглоба в нижній третині гомілки;
— остеопороз.
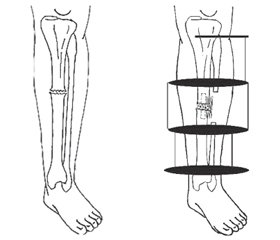
Схема монтажу у випадку атрофічного несправжнього суглоба великогомілкової кістки наведена на рис. 1.
У проксимальний метаепіфіз великогомілкової кістки вводився стрижень, який через планку фіксувався кільцевим модулем з перехрещеними спицями. Введення стрижня біля суглоба замість пари взаємоперехрещених спиць дозволяло спростити конструкцію, допомагало знизити травматизацію м’яких тканин цієї ділянки. Це дозволяло відновити рухи в суглобі в повному обсязі вже в найближчий період. У випадку наявності ознак остеопорозу жорсткість фіксації досягалася проведенням спиць у різних площинах та на виносах.
При порушенні регенеративного процесу за типом гіпертрофічного несправжнього суглоба оптимальним варіантом була фіксація апаратом зі створенням в післяопераційному періоді дистракції, а за наявності кутової деформації при складанні закладався ще й шарнірний пристрій з можливістю усунення зміщення (2 спостереження).
У випадках дефектів чи інфікованих несправжніх суглобів великогомілкової кістки з ураженням її кінців (2 спостереження) остеосинтез проводився після сегментарної резекції за типом білокального. Проводилася сегментарна резекція з утворенням конгруентних поверхонь, уламки фіксувалися у нейтральному положенні, а також малотравматична скалкова остеотомія за запропонованою нами методикою із розрізу до 1–2 см. Отриманий фрагмент («транспорт») низводився кільцем у дефект по суцільних штангах зі швидкістю 1 мм на добу. При зіставленні уламків проводили втручання щодо виділення м’якотканинних утворювань проміж зіставлюваних поверхонь кісток (рис. 3).
Результати та обговорення
У всіх 47 випадках були отримані позитивні результати. Але несправжні суглоби великогомілкової кістки були неоднорідною групою і мали індивідуальні характеристики, тому строки лікування в різних групах були різними.
У групі гіпертрофічних суглобів дистракцію проводили протягом 4 місяців до появи рентгенографічних ознак консолідації (4 і 4,5 місяця).
У 2 випадках білокального остеосинтезу дистракційний регенерат дозрівав зі швидкістю 1 мм за місяць, після зіставлення уламків пройшло 4,5 і 5 місяців. Загальний строк лікування становив 8 і 8,5 місяця.
Найбільшою біла група хворих з атрофічними несправжніми суглобами великогомілкової кістки (43 спостереження). Строки фіксації — 149,0 ± 12,4 доби. Була використана система визначення анатомо-функціональних результатів лікування хворих з переломами гомілки за Любошицем — Маттісом — Шварцбергом [14, 15, 18]. Ця система дозволяла враховувати анатомічні та функціональні результати і ступінь відновлення працездатності. Строк оцінки становив 1,5 року після відновного втручання, простежено 38 хворих. Добрі результати лікування (3,5–4 бали) були отримані у 29 хворих (76,3 %), задовільні (2,5–3,5 бала) — у 8 випадках (21,1 %), незадовільний — в 1 випадку (2,6 %).
Таким чином, застосування кільцевих спице-стрижневих апаратів у хворих з несправжніми суглобами великогомілкової кістки було обґрунтовано при локалізації в нижній третині гомілки, після високоенергетичних і відкритих переломів, за наявності в анамнезу епізоду запалення зони суглоба чи багаторазового застосування інших способів фіксації, остеопорозу. Компоновка апаратів була індивідуальною (залежно від локалізації і виду суглоба, зміщення, остеопорозу). Отримані результати свідчать про високу ефективність використаного способу фіксації несправжніх суглобів великогомілкової кістки у комплексному їх лікуванні (добрі і задовільні результати отримані у 97,4 % випадків за Любошицем — Маттісом — Шварцбергом).
Висновки
1. У хворих з несправжніми суглобами великогомілкової кістки при локалізації в нижній третині гомілки, після високоенергетичних і відкритих переломів, за наявності в анамнезу епізоду запалення зони суглоба чи багаторазового застосування інших занурювальних способів фіксації, остеопорозу ВЧКО кільцевими спице-стрижневими апаратами є способом вибору.
2. Компоновка апаратів залежала від локалізації і виду несправжнього суглоба, зміщення, остеопорозу.
3. Отримані результати свідчать про високу ефективність використаного способу фіксації несправжніх суглобів великогомілкової кістки у комплексному їх лікуванні (добрі і задовільні результати отримані у 97,4 % випадків) у комплексному лікуванні.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
Список литературы
1. El-Sayed M., Atef A. Management of simple (types A and B) closed tibial shaft fractures using percutaneous lagscrew fixation and Ilizarov external fixation in adults // International Orthopaedics (SICOT). — 2012. — V. 36, № 10. — P. 2133-2138.
2. Farmanullah M.S.K. Evaluation of management of Tibial non-union defect wit Ilizarov ring fixator/ Farmanullah M.S.K., Syed M.A. // Ayub. Med. Coll. Abbottabad. — 2007. — № 19(3). — Р. 33-36.
3. Huang K. The research progress in treatment for nonunion fractures / K. Huang, Y. Qin // Medical Recapitulate. — 2014. — Vol. 20, № 8. — P. 1455-1458.
4. Piatkowski K. Comparison of different locking plate fixation method in distal tibia fractures / Piatkowski K., Piekarczyk P., Kwiatkowski K. et al. // International Orthopaedics (SICOT). — 2015. — V. 39, № 11. — P. 2245-2251.
5. Балаян В.Д. Лечение ложных суставов длинных костей конечностей с использованием стимуляции костеобразования в условиях стабильной фиксации: Автореф. дис… к.м.н. — Саратов, 2011. — 29 с.
6. Белоенко М.Д. Причины формирования и лечение несросшихся переломов и ложных суставов костей голени / Белоенко М.Д., Мухля А.М., Линов А.Л. // Методические рекомендации. — Минск, 2011. — 27 с.
7. Гусейнов А.А. Способы оптимизации лечения ложных суставов длинных трубчатых костей / Гусейнов А.А., Гусейнов А.Г. // Материалы Всероссийской научно-практической конференции с международным участием «Современные принципы и технологии остеосинтеза костей конечностей, таза и позвоночника», 12–14 февраля, 2015 г., Санкт-Петербург, Россия. — 2015. — С. 34.
8. Гусейнов А.Г. Оптимизация метода Илизарова при лечении переломов длиных костей нижних конечностей // Материалы Всероссийской научно-практической конференции с международным участием «Современные принципы и технологии остео-синтеза костей конечностей, таза и позвоночника», 12–14 февраля, 2015 г., Санкт-Петербург, Россия. — 2015. — С. 35.
9. Кесян Г.А. Сочетанное применение обогащенной тромбоцитами аутоплазмы и биокомпозиционного материала коллапан в комплексном лечении больных с длительно несрастающимися переломами и ложными суставами длинных костей конечности / Г.А. Кесян, Г.Н. Берченко, Р.З. Уразгильдеев [и др.] // Вестник травматологии и ортопедии им. Н.Н. Приорова. — 2011. — № 2. — С. 26-32.
10. Климовицкий В.Г. Наружный чрескостный остео-синтез при лечении внесуставных переломов костей голени: показания, осложнения, результаты применения / В.Г. Климовицкий, В.Ю. Черныш, Ф.В. Климовицкий // Травма. — 2016. — Т. 17, № 2. — С. 18-22.
11. Климовицкий В.Г. Дифференцированный подход к выбору способа остеосинтеза внесуставных переломов костей голени / Климовицкий В.Г., Черныш В.Ю., Лафи Хатем // Український журнал клінічної та лабораторної медицини. — 2013. — Т. 8, № 2. — С. 70-74.
12. Коррекция обменных и иммунных нарушений у больных с посттравматическим остеомиелитом и гнойными артритами крупных суставов / Рушай А.К., Климовицкий В.Г., Белозеров А.А., Тарасенко С.А. // Методические рекомендации. — Донецк, 2010. — 27 с.
13. Ложкин В.В. Возможное влияние металлофиксаторов на остеолизис костной ткани и формирование ложных суставов при остеосинтезе / Ложкин В.В., Зоря В.И. // Второй Всероссийский конгресс по травматологии с международным участием «Медицинская помощь при травмах: новое в организации и технологиях». Сборник тезисов. — СПб., 2017. — 119 с.
14. Любошиц И.А. Анатомо-функциональная оценка исходов лечения больных с переломами длинных трубчатых костей и их последствий / И.А. Любошиц, Э.Р. Маттис // Ортопед., травматол. — 1980. — № 3. — С. 47-52.
15. Маттис Э.Р. Система оценки исходов переломов костей опорно-двигательного аппарата и их последствий: Автореф. дис... д-ра мед. наук. — 1985. — 30 с.
16. Новиков С.В. Аутотрансплантация костного мозга и оксида азота в лечении больных с нарушениями консолидации переломов костей конечностей / Новиков С.В., Зоря В.И. // Второй Всероссийский конгресс по травматологии с международным участием «Медицинская помощь при травмах: новое в организации и технологиях». Сборник тезисов. — СПб., 2017. — С. 68.
17. Профилактика и лечение ложных суставов у пострадавших с сочетанной и множественной травмой нижних конечностей / Назаров Х.Н., Линник С.А., Мусо-ев Д.С., Мирзоев Р.Р. // Второй Всероссийский конгресс по травматологии с международным участием «Медицинская помощь при травмах: новое в организации и технологиях». Сборник тезисов. — СПб., 2017. — С. 67.
18. Шварцберг И.В. Методика оценки результатов лечения переломов длинных трубчатых костей / И.В. Шварцберг // Ортопед., травматол. — 1980. — № 3. — С. 52-55.

/71-1.jpg)
/71-2.jpg)
/72-1.jpg)