Газета «Новости медицины и фармации» №3 (647), 2018
Вернуться к номеру
Сучасні клініко-лабораторні особливості перебігу грипу в дорослих
Авторы: Дуда О.К., Бойко В.О., Коцюбайло Л.П., Вега А.Р.
Національна медична академія післядипломної освіти імені П.Л. Шупика, м. Київ, Україна
Рубрики: Инфекционные заболевания
Разделы: Клинические исследования
Версия для печати
Актуальність
Поява у XXI столітті вірусних інфекцій респіраторного тракту, що набули ознак емерджентних (SARS, грип А (Н5N1, H1N1), MERS-CoV), обумовлює достатньо високий показник смертності [3]. Непередбачуваність еволюції вірусів грипу А викликає неспокій у спеціалістів всього світу [5].
Перші повідомлення щодо інфікування людини вірусом грипу А (H1N1) зафіксовані у квітні 2009 року. Поява вірусу грипу А, що мав нові антигенні властивості, та масове інфікування ним людей на всій земній кулі змусили Всесвітню організацію охорони здоров’я 11 червня 2009 року оголосити про початок першої пандемії грипу у XXI столітті [2].
Найважливішою особливістю нового штаму вірусу грипу А (H1N1) стала здатність уражувати нижні дихальні шляхи (НДШ), що призводить до швидкого розвитку пневмонії з тяжким перебігом та гострого респіраторного дистрес-синдрому (ГРДС) [6]. Бактеріальні коінфекції при грипі суттєво погіршують перебіг захворювання та призводять до летальності. Вибір антибактеріальних препаратів при негоспітальній пневмонії в дорослих базується на рекомендаціях національних клінічних протоколів [7]. У 2012 році в Україні був опублікований проект наказу, де враховані особливості ураження респіраторної системи при грипі [8, 9]. Роль вірусів грипу в розвитку тяжкої гострої респіраторної інфекції з подальшими госпіталізацією та лікуванням у відділенні реанімації та інтенсивної терапії (ВРІТ) недостатньо обговорена [1]. За даними літератури, у 49–72 % хворих на грип А (H1N1), які перебували у ВРІТ, було діагностовано ГРДС, летальність при якому становила від 17 до 46 % [4].
Мета дослідження — порівняльний аналіз клініко-лабораторних особливостей грипу А (H1N1) у дорослих із розвитком ускладнень, а також оцінка ефективності призначеної стартової терапії при пневмоніях.
Матеріали та методи
Обстежені 472 хворі з діагнозом грипу середньотяжкого та тяжкого ступеня, які перебували на лікуванні в київській міській клінічній лікарні (КМКЛ) № 4, із них 351 — в інфекційному відділені в період із 09.2015 по 03.2016 р. Розподіл хворих за віком подано в табл. 1.
У 132 хворих (28 %) діагноз «грип А (H1N1)» був верифікований при житті методом полімеразно-ланцюгової реакції (ПЛР) у реальному часі у змивах із носоглотки. Усім пацієнтам проводилися загальноклінічні лабораторні та інструментальні дослідження: загальний аналіз крові та сечі, бакпосів із ротоглотки та харкотиння на мікрофлору, біохімічні дослідження крові. За наявності кашлю та/або лихоманки хворим проводилися рентгенологічні дослідження органів грудної клітки або комп’ютерна томографія.
Усі хворі перебували на стаціонарному лікуванні й отримували етіотропну та патогенетичну терапію. Згідно з «Уніфікованим клінічним протоколом первинної медичної допомоги дорослим. Гострі респіраторні інфекції (ГРІ). Наказ Міністерства охорони здоров’я (МОЗ) України від 16 липня 2014 р. № 499» [10] хворі, які надійшли до стаціонару в епідсезон 2015–2016 рр. із клінічною картиною грипу середньої тяжкості, отримували одну із схем противірусної терапії (монотерапія озельтамівіром (таміфлю), занамівіром (реленза), ремантадином) чи комбіновану терапію при тяжкому ступені захворювання (противірусні препарати прямої дії в поєднанні з індукторами інтерферону (нуклекс, новірин, інгавірин)) з урахуванням інструкції щодо їх застосування, а також двокомпонентну антибактеріальну терапію (переважно з β-лактамазною активністю + макролід/респіраторні фторхінолони ІІІ–ІV покоління). Усім пацієнтам із тяжкими пневмоніями проводилися інсуфляція зволоженим киснем (головним чином через маску Вентурі), респіраторна підтримка: неінвазивна вентиляція легень у режимах ВіРАР (вентиляція дворівневим позитивним тиском) та СРАР (постійний позитивний тиск у дихальних шляхах); за потреби — інтубація трахеї зі штучною вентиляцією легень.
Статистична обробка даних здійснювалася за допомогою пакета програм Statistica 6.0.
Результати та обговорення
Діагноз «грип А (H1N1)» методом ПЛР було підтверджено у 28 % випадків. Серед пацієнтів переважала частка чоловіків — 57 %, жінки становили 43 %. За віковим розподілом переважали хворі віком 21–50 років (молоді, працюючі). Пацієнти надходили в стаціонар в середньому на 5,6 ± 0,5 добу захворювання (з 1-ї по 10-ту), при цьому надходження до 3-ї доби захворювання відмічалося у 22,3 % випадків. Проведених ліжко-днів на одного пацієнта було в середньому 9,7 ± 1,3. У ВРІТ хворі надходили з 1-ї по 10-ту добу хвороби. Здебільшого (84,5 %) було пізнє призначення етіотропної терапії (з 4-ї доби хвороби і пізніше).
Таким чином, хворі з різним ступенем тяжкості захворювання та летальними наслідками за віковими та статевими ознаками, термінами надходження до стаціонару та призначенням противірусної терапії вірогідно не відрізнялися між собою.
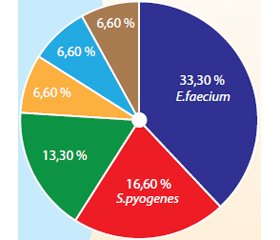
Загалом серед хворих із тяжким перебігом грипу порівняно з пацієнтами із середньотяжкою формою коінфекція з іншими збудниками ГРІ відмічалася вірогідно частіше (47,2 та 6,72 % відповідно, р < 0,05).
Отже, можна вважати, що наявність мікст-інфекції з іншими збудниками ГРІ є фактором ризику тяжкого перебігу грипу А (H1N1) у дорослих (рис. 1).
Супутні захворювання реєструвалися в більшої кількості хворих на грип А (H1N1) із тяжким ступенем — 87,5 % випадків. При цьому захворювання серцево-судинної (гіпертонічна хвороба, ішемічна хвороба серця, порушення серцевої провідності), ендокринної системи (цукровий діабет 1-го та 2-го типів, метаболічний синдром, недостатність наднирників, захворювання щитоподібної залози) та хвороби крові з неопластичними процесами зустрічалися частіше у хворих із тяжким перебігом та летальними наслідками.
Результати аналізу супутньої патології різних систем та органів у хворих на грип А (H1N1) показують, що захворювання серцево-судинної, ендокринної системи та системи крові є фактором ризику не лише тяжкого перебігу, але й летального наслідку захворювання в молодому віці.
/10_u2.jpg)
Безпосередньою причиною смерті хворих на грип А (H1N1) у 25 % випадків була гостра дихальна недостатність (ДН), у 15 % — набряк-набухання головного мозку, а в 60 % пацієнтів — декомпенсація супутньої патології, серед якої переважали захворювання серцево-судинної системи та метаболічний синдром.
З 472 хворих у 72 (15,6 %) була діагностована та рентгенологічно підтверджена пневмонія. У 25 пацієнтів (34,7 %) вона підтверджена з 3-ї доби хвороби, а в 47 хворих (65,3 %) — в період з 6-ї по 10-ту добу хвороби. Іншими частими ускладненнями при грипі А (H1N1) серед пацієнтів групи дослідження були: гострий синусит (18 %), гострий бронхіт (10 %), інфекція сечовивідних шляхів (5,7 % випадків). Отже, тяжкість стану хворих на грип А (H1N1) в основному була обумовлена пізньою госпіталізацією, швидким розвитком та тяжкістю пневмонії з проявами ДН ІІ–ІІІ ступеня.
Було проаналізовано прогностичне значення основних клінічних симптомів грипу А (H1N1). У клінічній картині у хворих із різним ступенем тяжкості хвороби переважали ознаки загальноінтоксикаційного (лихоманка, слабкість, міалгії, артралгії, головний біль) та респіраторного синдрому (кашель, задишка). Ознаки катарального синдрому (першіння та біль у горлі, нежить, закладеність носового дихання, біль в очних яблуках, світлобоязнь, склерит, гіперемія обличчя та слизової ротоглотки) відмічалися лише в 45,8 % випадків. Симптоми ураження легень реєструвалися частіше у хворих зі сприятливими наслідками на відміну від хворих із тяжким перебігом та летальними наслідками. Результати отриманих даних ще раз підтверджують, що лікар далеко не завжди може оцінити вірогідність тяжкого перебігу хвороби та передбачити розвиток ускладнень, опираючись лише на клінічні симптоми, та не може використовувати їх як прогностичні і діагностичні критерії.
Проаналізовано показники основних лабораторних досліджень у хворих на грип А (H1N1), як ускладнений, так і не ускладнений пневмонією. Середні показники загального аналізу крові в різних вікових групах знаходилися в межах норми, у 24 % хворих із пневмонією реєструвався лейкоцитоз (від 9,3 до 32 • 109/мл); лейкопенія (від 2,7 до 3,8 • 109/мл) — 44 % хворих; тромбоцитопенія (від 95 до 178 • 109/мл) — 35 % пацієнтів. Лімфоцитоз як основна ознака вірусної інфекції не відмічався в жодного пацієнта при госпіталізації, а при призначенні хворим рибонуклеїнової кислоти (нуклекс) по 500 мг 3 рази на добу на 3-тю добу хвороби ознаки лейкопенії та лімфопенії вже не реєструвалися. Аналіз лабораторних показників свідчить, що перебіг грипу А (H1N1) практично неможливо відрізнити від захворювань, спричинених іншими респіраторними вірусами, а особливо коронавірусами, які теж первинно уражують нижні дихальні шляхи. Крім того, такий важливий симптом пневмонії, як кашель, поступово втрачає свою діагностичну цінність при грипі А (H1N1), оскільки відмічався в 100 % хворих незалежно від наявності чи відсутності пневмонії в поєднанні з температурною реакцією організму.
Висновки
1. Грип А (H1N1) в умовах сьогодення обумовлює тяжкий перебіг захворювання з розвитком фатального пошкодження респіраторної системи у хворих.
2. Діагноз «грип А (H1N1)» методом ПЛР було підтверджено у 28 % випадків. За віковим розподілом переважали хворі віком 21–50 років (молоді, працюючі).
3. На основі клінічних даних підтверджено, що наявність мікст-інфекції з іншими збудниками ГРІ є фактором ризику тяжкого перебігу грипу А (H1N1) у дорослих.
4. Результати аналізу супутньої патології різних систем та органів у хворих із грипом А (H1N1) показують, що захворювання серцево-судинної, ендокринної системи та системи крові є фактором ризику не лише тяжкого перебігу, але й летального наслідку захворювання в молодому віці.
5. Критеріями високого ризику летального наслідку при грипі А (H1N1) є наявність ГРДС, лейкоцитозу та/або лейкопенії, декомпенсація супутньої патології та пізня госпіталізація.
6. Із лікарських засобів на прогноз та ступінь тяжкості перебігу суттєво впливає раннє призначення етіотропної терапії, а призначення нуклексу в рекомендованих дозах значно зменшує розвиток інших ускладнень та скорочує терміни перебування в стаціонарі.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
Список литературы
Список літератури знаходиться в редакції

/10_u.jpg)