Журнал "Гастроэнтерология" Том 52, №2, 2018
Вернуться к номеру
Клініко-патогенетичні аспекти хронічного панкреатиту в поєднанні з вірусним гепатитом С в амбулаторній практиці
Авторы: Бабінець Л.С.(1), Шайген О.Р.(2), Хомин Г.О.(3)
(1) — Тернопільська міська клінічна лікарня № 2, ДВНЗ «Тернопільський державний медичний університет імені І.Я. Горбачевського МОЗ України», м. Тернопіль, Україна
(2) — Амбулаторія загальної практики — сімейної медицини, с. Постолівка, Гусятинський р-н, Тернопільська обл., Україна
(3) — КЗ ТОР «Тернопільська університетська лікарня», м. Тернопіль, Україна
Рубрики: Гастроэнтерология
Разделы: Клинические исследования
Версия для печати
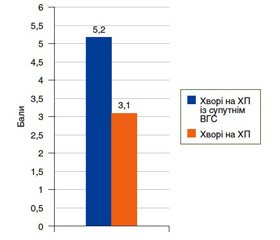
Актуальність. Останніми роками зросла увага до інфекційного агента, вплив якого може призвести до розвитку запального процесу в підшлунковій залозі. Значне поширення вірусного гепатиту С серед населення, різноманітність його позапечінкових проявів обумовлюють актуальність проблеми. Недостатність розробки питань первинної й вторинної профілактики хронічного панкреатиту мотивує до глибшого вивчення механізму його розвитку на тлі вірусного гепатиту С. Мета: вивчити клінічний перебіг хронічного панкреатиту у хворих із супутнім вірусним гепатитом С. Матеріали та методи. Обстежено 57 хворих на хронічний панкреатит із супутнім вірусним гепатитом С. Групу порівняння становили 20 осіб, хворих на хронічний панкреатит. Для встановлення клінічного діагнозу хронічного панкреатиту й вірусного гепатиту С усі хворі були обстежені згідно з протоколами, затвердженими наказами МОЗ України № 638 від 10.09.2014 і № 729 від 18.07.2016. Діагноз хронічного панкреатиту й вірусного гепатиту С верифікували на підставі даних анамнезу захворювання, клінічних проявів і результатів досліджень. Загальноклінічні й біохімічні обстеження проводили хворим на хронічний панкреатит у фазі загострення й нестійкої ремісії, хворим із вірусним гепатитом С — у фазі стійкої ремісії. Результати. У клінічному перебігу хронічного панкреатиту із супутнім вірусним гепатитом С провідне місце посідали больовий, диспептичний синдроми й порушення випорожнення, що були більш вираженими, ніж у групі порівняння (вірогідна відмінність від показників II групи, p < 0,05). У хворих на хронічний панкреатит із супутнім вірусним гепатитом С виявили анемію легкого ступеня, зниження рівня загального білка в крові, гіпербілірубінемію, гіперхолестеринемію, підвищення рівня ферментів аланінамінотрансферази й аспартатамінотрансферази, підвищення рівнів амілази крові й діастази сечі (вірогідна відмінність стосовно II групи, p < 0,05). У хворих на хронічний панкреатит із супутнім вірусним гепатитом С показник копрограми становив (5,20 ± 0,82) бала, а у хворих на хронічний панкреатит — (3,10 ± 0,32) бала (виявлено значно гірші показники, більш виражений запальний синдром і дисбактеріоз). У двох досліджуваних групах переважала стеаторея II типу. Глибина структурних змін у підшлунковій залозі за даними ультразвукового дослідження в групі хворих на хронічний панкреатит із супутнім вірусним гепатитом С становила (2,56 ± 1,10) бала, що відповідає процесу середнього ступеня тяжкості. У контрольній групі ступінь ураження становив (1,90 ± 0,60) бала. Висновки. На підставі оцінки даних дослідження встановлено негативний вплив супутнього вірусного гепатиту С на перебіг хронічного панкреатиту.
Актуальность. В последние годы возросло внимание к инфекционному агенту, влияние которого может привести к развитию воспалительного процесса в поджелудочной железе. Значительное распространение вирусного гепатита С среди населения, разнообразие его внепеченочных проявлений обусловливают актуальность проблемы. Недостаточность разработки вопросов первичной и вторичной профилактики хронического панкреатита мотивирует к более глубокому изучению механизма его развития на фоне вирусного гепатита С. Цель: изучить клиническое течение хронического панкреатита у больных с сопутствующим вирусным гепатитом С. Материалы и методы. Обследовано 57 больных хроническим панкреатитом с сопутствующим вирусным гепатитом С. Группу сравнения составили 20 человек, больных хроническим панкреатитом. Для установления клинического диагноза хронического панкреатита и вирусного гепатита С все больные были обследованы согласно протоколам, утвердженным приказами МЗ Украины № 638 от 10.09.2014 и № 729 от 18.07.2016. Диагноз хронического панкреатита и вирусного гепатита С верифицировали на основании данных анамнеза заболевания, клинических проявлений и результатов исследований. Общеклинические и биохимические обследования проводили больным хроническим панкреатитом в фазе обострения и нестойкой ремиссии, больным вирусным гепатитом С — в фазе стойкой ремиссии. Результаты. В клиническом течении хронического панкреатита с сопутствующим вирусным гепатитом С ведущее место занимали болевой, диспептический синдромы и нарушение стула, которые были более выраженными, чем в группе сравнения (достоверное отличие от показателей II группы, p < 0,05). У больных хроническим панкреатитом с сопутствующим вирусным гепатитом С обнаружили анемию легкой степени, снижение уровня общего белка в крови, гипербилирубинемию, гиперхолестеринемию, повышение уровня ферментов аланинаминотрансферазы и аспартатаминотрансферазы, повышение уровней амилазы крови и диастазы мочи (достоверное отличие относительно II группы, p < 0,05). У больных хроническим панкреатитом с сопутствующим вирусным гепатитом С показатель копрограммы составлял (5,20 ± 0,82) балла, а у больных хроническим панкреатитом — (3,10 ± 0,32) балла (выявлены значительно худшие уровни показателей, более выраженный воспалительный синдром и дисбактериоз). В двух исследуемых группах преобладала стеаторея II типа. Глубина структурных изменений в поджелудочной железе по данным ультразвукового исследования в группе больных хроническим панкреатитом с сопутствующим вирусным гепатитом С составила (2,56 ± 1,10) балла, что соответствует процессу средней степени тяжести. В контрольной группе степень поражения составляла (1,90 ± 0,60) балла. Выводы. На основании оценки данных исследования установлено негативное влияние сопутствующего вирусного гепатита С на течение хронического панкреатита.
Background. In recent years, attention has increased to an infectious agent whose effects may lead to the development of pancreatic inflammation. Significant prevalence of viral hepatitis C among the population, the variety of its extrahepatic manifestations condition the relevance of the problem. The inadequacy of solving the issues of primary and secondary prevention of chronic pancreatitis motivates a deeper study of the mechanism of its development against the background of viral hepatitis C. Purpose: to study the clinical course of chronic pancreatitis in patients with concomitant viral hepatitis C. Materials and methods. A total of 57 patients with chronic pancreatitis and concomitant viral hepatitis C were examined. The comparison group consisted of 20 persons with chronic pancreatitis. In order to establish a clinical diagnosis of chronic pancreatitis and viral hepatitis C, all patients were examined in accordance with the protocols adopted on orders No. 638 of the Ministry of Health of Ukraine dated September 10, 2014 and No. 729 of the Ministry of Health of Ukraine dated July 18, 2016. Diagnosis of chronic pancreatitis and viral hepatitis was verified on the basis of the medical history, clinical manifestations and research results. General clinical and biochemical examinations were performed in patients with chronic pancreatitis during the phase of exacerbation and unstable remission, in patients with viral hepatitis C — during the phase of stable remission. Results. In the clinical course of chronic pancreatitis with concomitant viral hepatitis C, the pain syndrome, dyspepsia and disturbed emptying were more pronounced than in the comparison group (the probable difference with respect to the parameters of group II; p < 0.05). Patients with chronic pancreatitis and concomitant viral hepatitis C had mild anemia, decreased blood albumin, hyperbilirubinemia, hypercholesterolemia, elevation of alanine aminotransferase and aspartate aminotransferase, increased levels of blood amylase and diastase of urine (a significant difference in relation to group II; p < 0.05). In patients with chronic pancreatitis and concomitant viral hepatitis C, the coprogram amounted to (5.20 ± 0.82) points, and in patients with chronic pancreatitis — (3.10 ± 0.32) points (significantly lower indices, more severe inflammatory syndrome and dysbiosis). In the two study groups, steatorrhea of type II prevailed. The depth of structural changes in the pancreas according to the data of ultrasound in the group of patients with chronic pancreatitis and concomitant viral hepatitis C was (2.56 ± 1.10) points, which corresponds to the process of moderate severity. In the control group, the degree of injury was (1.90 ± 0.60) points. Conclusions. According to the data of the study, the negative influence of the concomitant viral hepatitis C on the course of chronic pancreatitis was established.
хронічний панкреатит; вірусний гепатит С; копрограма; структурний стан підшлункової залози; клінічний перебіг
хронический панкреатит; вирусный гепатит С; копрограмма; структурное состояние поджелудочной железы; клиническое течение
chronic pancreatitis; viral hepatitis C; coprogram; structural state of the pancreas; clinical course

/51-1.jpg)
/52-1.jpg)