Резюме
Актуальність. На сьогодні поширеність неалкогольної жирової хвороби печінки (НАЖХП) зростає у всьому світі паралельно з епідемією ожиріння й цукрового діабету (ЦД) 2-го типу. Мета: проаналізувати рівні лептину, адипонектину й наявність лептинорезистентності у хворих із НАЖХП та ожирінням (ОЖ). Матеріали та методи. Обстежено 96 хворих на НАЖХП. Середній вік пацієнтів становив 53,70 ± 5,34 року. Компенсований ЦД 2-го типу виявлено в 44 хворих. 50 практично здорових осіб, порівнянних за віком та статтю (60 % жінок, 40 % чоловіків), становили групу контролю. Рівні лептину, адипонектину вивчали методом імуноферментного аналізу. Результати. Рівень лептину вірогідно вищий у жінок загалом, ніж у чоловіків, незалежно від виду НАЖХП (стеатоз (НАСП) чи стеатогепатит (НАСГ)) та ступенів ОЖ у 1,74–2,39 раза (рч < 0,001). У чоловіків із стеатогепатозом концентрація лептину перевищувала відповідний показник у чоловіків із стеатогепатитом на 25,39 % (рНАСГ < 0,05). Окрім того, за наявності ОЖ ІІІ ступеня вміст лептину був вищим, ніж при ОЖ І і ІІ ступенів, незалежно від статі. Встановлено збільшення показника лептинорезистентності, що був вищим при НАСП на 22,22 % (р < 0,05) і при НАЖХП загалом та ОЖ ІІІ ступеня — на 46,15 % (р = 0,035) і 42,79 % (р = 0,044) відповідно. Натомість концентрація протизапального адипонектину при ОЖ ІІ і ІІІ ступенів, навпаки, була нижчою, ніж при ОЖ І ступеня, на 5,73 і 5,91 % (р < 0,05). Висновки. Перебіг НАЖХП супроводжується порушенням секреторної функції адипозної тканини, гіперлептинемією, більш вираженими в жінок, без чіткої залежності НАСП або НАСГ і ступеня ОЖ. Ожиріння ІІ і ІІІ ступенів асоціюється з нижчим вмістом адипонектину (р < 0,05).
Актуальность. На сегодня распространенность неалкогольной жировой болезни печени (НАЖБП) растет во всем мире параллельно с эпидемией ожирения и сахарного диабета (СД) 2-го типа. Цель: проанализировать уровни лептина, адипонектина и наличие лептинорезистентности у больных НАЖБП и ожирением (ОЖ). Материалы и методы. Обследовано 96 больных НАЖБП. Средний возраст пациентов составил 53,70 ± 5,34 года. Компенсированный СД 2-го типа выявлен у 44 больных. 50 практически здоровых человек, сопоставимых по возрасту и полу (60 % женщин, 40 % мужчин), составили группу контроля. Уровни лептина, адипонектина изучали методом иммуноферментного анализа. Результаты. Выявлено, что уровень лептина достоверно выше у женщин в целом, чем у мужчин, независимо от вида НАЖБП (стеатоз (НАСП) или стеатогепатит (НАСГ)) и степеней ОЖ в 1,74–2,39 раза (рч < 0,001). У мужчин со стеатогепатозом концентрация лептина была больше, чем у мужчин с стеатогепатитом, на 25,39 % (рНАСГ < 0,05). Кроме того, при наличии ОЖ III степени содержание лептина было выше, чем при ОЖ I и II степеней, независимо от пола. Установлено увеличение показателя лептинорезистентности, который был выше при НАСП на 22,22 % (р < 0,05) и при НАЖБП в целом и ОЖ III степени — на 46,15 % (р = 0,035) и 42,79 % (р = 0,044) соответственно. Зато концентрация противовоспалительного адипонектина при ОЖ II и III степеней, наоборот, была ниже, чем при ОЖ I степени, на 5,73 и 5,91 % (р < 0,05). Выводы. Течение НАЖБП сопровождается нарушением секреторной функции адипозной ткани, гиперлептинемией, более выраженными у женщин, без четкой зависимости НАСП или НАСГ и степени ОЖ. Ожирение II и III степеней ассоциируется с низким содержанием адипонектина (р < 0,05).
Background. Incidence of non-alcoholic fatty liver disease (NAFLD) is increasing throughout the world along with epidemic of obesity (OB) and type 2 diabetes mellitus. The purpose of the study was to analyze the levels of leptin, adiponectin and leptin resistance in patients with NAFLD and OB. Materials and methods. The study involved 96 patients with NAFLD. The average age of patients was 53.70 ± 5.34 years. Compensated type 2 diabetes mellitus was diagnosed in 44 individuals. Fifty apparently healthy people matched by age and sex (60 % — women, 40 % — men) were included into the control group. Levels of leptin, adiponectin were studied by enzyme-linked immunosorbent assay. Results. It was found that leptin levels are much higher (1.74–2.39 times; p < 0.001) in women than in men, regardless of the type of NAFLD (steatosis or non-alcoholic steatohepatitis (NASH)) and the degrees of OB. In men with steatohepatosis, the concentration of leptin prevailed over that of men with steatohepatitis — by 25.39 % (pNASH < 0.05). Additionally, in the presence of OB degree III, the content of leptin was higher than in OB degrees I and II, regardless of sex. There was an increase in the rate of leptin resistance by 22.22 % (p < 0.05) in steatosis, and by 46.15 % (p = 0.035) and 42.79 % (p = 0.044), respectively, in patients with NAFLD in general and with OB degree III. On the contrary, the concentration of anti-inflammatory adiponectin in OB degrees II and III was lower than in OB degree I by 5.73 and 5.91 % (p < 0.05). Conclusions. The course of NAFLD is accompanied by disorders in the secretory function of adipose tissue, hyperleptinemia, more severe in women, without a clear dependence of steatosis or NASH and the degree of obesity. OB degrees II and III is associated with lower content of adiponectin (p < 0.05).
Вступ
Неалкогольна жирова хвороба печінки (НАЖХП) вважається складовою метаболічного синдрому або інсулінорезистентності (ІР); її поширеність зростає в усьому світі паралельно з епідемією ожиріння й зростанням поширеності цукрового діабету (ЦД) 2-го типу [1]. Клінічна картина НАЖХП може бути представлена як неалкогольним простим стеатозом (НАСП), так і неалкогольним стеатогепатитом (НАСГ). НАЖХП на сьогодні є глобальною проблемою громадського здоров’я, яка, крім печінкових наслідків (цироз печінки та/або гепатоцелюлярна карцинома), має системні ускладнення, пов’язані з ІР та розвитком серцево-судинних захворювань [2].
ІР та адипокіни відіграють безпосередню роль у патогенезі НАСП і розвитку в подальшому НАСГ [3]. Проте конкретні механізми та їх роль залишаються ще не з’ясованими, і роль лептину в патогенезі й прогресуванні НАЖХП не встановлено. Раніше існувала гіпотеза, що лептин має антистеатозний ефект, але надмірні його рівні можуть призвести до запалення печінки й розвитку фіброзу [4]. Експериментальними дослідженнями на мишах показано, що, хоча дефіцит лептину може призвести до стеатозу печінки, надлишок лептину сприяє запаленню печінки й фіброзу [5]. У зв’язку з цим його потенційне використання у пацієнтів із НАЖХП і НАСП потребує додаткового розуміння ролі лептину в ліпідному обміні, запаленні печінки й розвитку фіброзу.
Клінічні дані про рівень циркулюючого лептину в пацієнтів із НАЖХП є суперечливими, а деякі автори повідомляють про вищий його рівень у даних пацієнтів, ніж у контролі [6]. Висвітлення ролі лептину в патогенезі НАЖХП як неінвазивного біохімічного маркера може мати велике клінічне значення при терапії НАЖХП і НАСП [7, 8].
Жирова тканина є основним місцем виробництва ендогенного адипонектину, хоча також були виявлені інші потенційні джерела, такі як м’язові клітини, міоцити серця або ендотеліальні клітини [9].
Рівень адипонектину помітно знижується при ендогенному ожирінні та ІР, а також при НАЖХП, атеросклерозі й ЦД 2-го типу [10, 11]. У більш ранніх дослідженнях показано зниження експресії адипонектину в пацієнтів із НАСП і підвищення його рівня після успішного схуднення [12]. Гіпоадипонектинемія була ключовою особливістю пацієнтів із НАЖХП. Досі незрозуміло, чому перехід від простого стеатозу до неалкогольного стеатогепатиту приводить до подальшого зниження рівня адипонектину [13]. Питання, пов’язані з гендерними ознаками, також становлять інтерес: у дослідженні RAINE, проведеному в Західній Австралії, показано гендерні відмінності рівня адипонектину. Так, у чоловіків концентрація адипонектину в сироватці крові порівняно з жінками була меншою [14].
Однак справжня роль адипокінів як секреторних месенджерів жирової тканини вивчена недостатньо, у тому числі при НАЖХП у поєднанні з артеріальною гіпертензією (АГ) та ожирінням [8].
Тому метою нашого дослідження було проаналізувати рівні лептину, адипонектину й наявність лептинорезистентності (ЛР) у хворих на НАЖХП, есенційну АГ та ОЖ.
Матеріали та методи
Дослідження проводили з дотриманням основних положень GСР (1996), Конвенції Ради Європи про права людини й біомедицину, Гельсінської декларації Всесвітньої медичної асоціації про етичні принципи виконання наукових медичних досліджень за участі людини з підписанням інформованої згоди пацієнта на участь у дослідженнях. Обстежено 96 хворих на НАЖХП, які проходили обстеження й лікування на базі комунальних медичних установ міських поліклінік № 1 та № 3 м. Чернівців, а також амбулаторій загальної практики — сімейної медицини Вижницького району Чернівецької області. Серед обстежених переважали жінки — 58,33 % (56), чоловіків було 41,67 % (40). Середній вік пацієнтів становив 53,70 ± 5,34 року. Компенсований ЦД 2-го типу тривалістю від двох до семи років був у 45,83 % (44) хворих. 50 практично здорових людей, порівнянних за віком (47,99 ± 8,46 року) та статтю (60 % жінок, 40 % чоловіків), становили групу контролю.
Діагноз НАЖХП виставляли відповідно до Наказу № 826 МОЗ України від 06.11.2014 [15]. Ступінь ожиріння визначали за індексом маси тіла (ІМТ) (відношення маси тіла до зросту, піднесеного до квадрата). При ІМТ ≥ 30 кг/м2 виставляли діагноз ожиріння [15]. Досліджувані заперечували вживання алкоголю в дозах: для чоловіків — > 50 г етанолу/тиждень, для жінок — > 30 г етанолу/тиждень упродовж останнього року.
Функцію печінки вивчали за активністю показників дезінтоксикаційної й білково-синтетичної функції гепатоцитів, наявністю або відсутністю ознак цитолізу, мезенхімально-запального синдрому або синдрому холестазу. Кількісний вміст лептину й адипонектину в плазмі вивчали методом імуноферментного аналізу з використанням набору реактивів Leptin (Sandvich) ELISA (DRG, Німеччина) і Adiponectin ELISA (Mediagnost, Німеччина). Лептинорезистентність визначали за формулою:
За референтні значення адипонектину приймали дані практично здорових осіб — > 75 нг/мл, лептину для жінок — < 21 нг/мл, для чоловіків — < 14 нг/мл (відповідно до інструкції виробника).
Статистичну обробку проводили за допомогою прикладних програм МS® Ехсеl® 2010™, Ргіmег оf Віоstatіstics® 6.05 і Statistіса® 7.0 (StаtSoft Іnс., США). Різницю вважали вірогідною при р < 0,05.
Результати
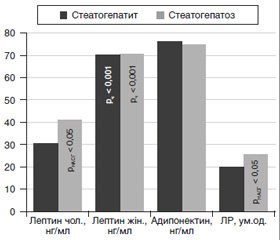
Активність жирової тканини за вмістом адипоцитокінів у плазмі залежно від виду НАЖХП (НАСГ, НАСП) та ступенів ОЖ наведено на рис. 1, 2. Рівень лептину вірогідно вищий у жінок загалом, ніж у чоловіків, незалежно від НАСГ чи НАСП і ступенів ОЖ у 1,74–2,39 раза (рч < 0,001). Однак у чоловіків із стеатогепатозом концентрація лептину перевищувала показник у чоловіків із стеатогепатитом на 25,39 % (40,72 ± 2,06 нг/мл проти 30,38 ± 3,92 нг/мл (рНАСГ < 0,05)). Окрім того, за наявності ОЖ ІІІ ступеня вміст лептину був вищим (чоловіки — 43,58 ± 7,66 нг/мл, жінки — 104,30 ± 9,25 нг/мл), ніж при ОЖ І і ІІ ступенів, незалежно від статі: у чоловіків — на 48,99 % (22,23 ± 3,77 нг/мл) (рОЖ1 = 0,022) і 43,55 % (24,60 ± 5,59 нг/мл) (рОЖ2 = 0,034), у жінок — на 53,34 % (48,67 ± 7,38 нг/мл) (рОЖ1 < 0,001) і 50,98 % (51,13 ± 6,44 нг/мл) (рОЖ2 = 0,002) відповідно.
Також встановили збільшення показника лептинорезистентності, який був вищим при НАСП на 22,22 % (НАСГ — 20,09 ± 2,37 ум.од, НАСП — 25,83 ± 0,88 ум.од) (р < 0,05), при НАЖХП загалом і ОЖ ІІІ ступеня (33,28 ± 6,07 ум.од.) — на 46,15 % (17,92 ± 2,31 ум.од.) (р = 0,035) і 42,79 % (19,04 ± 3,15 ум.од.) (р = 0,044) відповідно. Натомість концентрація протизапального адипонектину при ОЖ ІІ (73,88 ± 2,05 нг/мл) і ІІІ (73,28 ± 2,53 нг/мл) ступенів, навпаки, була нижчою, ніж при ОЖ І ступеня (77,88 ± 1,81 нг/мл), на 5,73 і 5,91 % (р < 0,05).
Обговорення
Однофакторний дисперсійний аналіз підтвердив асоціацію НАЖХП із високим вмістом лептину в чоловіків (F = 236,86, p < 0,001) і показником ЛР (F = 283,94, p < 0,001) (рис. 1), що збігається з даними літератури [17].
Підвищений рівень у сироватці крові лептину прямо пропорційно співвідноситься з тяжкістю захворювання печінки, тобто переходом запальних процесів у фіброз [18]. Також гіперлептинемія, поєднана із НАЖХП, незалежно від статі є чинником ризику розвитку ЦД 2-го типу. Ця асоціація опосередкована секреторною дисфункцією й резистентністю до інсуліну [19].
S.A. Polyzos, J. Kountouras, C.S. Mantzoros стверджують, що використання рекомбінантного лептину може позитивно впливати при неалкогольному стеатозі печінки у пацієнтів НАЖХП із наявною гіполептинемією. Якщо у пацієнтів із НАЖХП виявлено нормолептинемію або гіперлептинемію, використання лептину не рекомендується [6].
Для діагностики й прогнозування важливий рівень адипонектину. У плазмі крові рівень його вірогідно знижується при вісцеральному ожирінні й патологічних станах, для яких характерна інсулінорезистентність. Гіпоадипонектинемія характерна для неалкогольного стеатогепатиту. Адипонектин проявляє виражену протизапальну дію в печінці, сприяє зменшенню стеатозу, гепатомегалії й запальних проявів на тваринних моделях експериментальної алкогольної й неалкогольної жирової хвороби печінки за рахунок зменшення експресії TNF-α в печінці й зниження синтезу жирних кислот (↓АСС, FAS) і підвищення PPAR-α індукованого β-окислення в мітохондріях (↑СТР-I) [16]. Але деякі дослідження вказують, що за умови високого рівня адипонектину в сироватці крові у хворих із НАЖХП можна прогнозувати погіршення стану й виникнення ризику розвитку гепатоцелюлярної карциноми [20].
У нашому дослідженні ожиріння асоціювалося із підвищеним вмістом лептину в чоловіків (F = 77,95, p < 0,001) і високим його рівнем у жінок (F = 341,43, p < 0,001), високим показником ЛР (F = 103,17, p < 0,001) і зниженням протизапального адипонектину (F = 44,84, p < 0,001) (рис. 2).
Висновки
Перебіг НАЖХП супроводжується порушенням секреторної функції адипозної тканини, гіперлептинемією, вагоміше в жінок, без чіткої залежності НАСП чи НАСГ і ступеня ОЖ.
ОЖ ІІ і ІІІ ступенів асоціюється з нижчим вмістом адипонектину (р < 0,05).
Конфлікт інтересів. Автор заявляє про відсутність конфлікту інтересів при підготовці даної статті.
Список литературы
1. EASL-EASD-EASO Clinical Practice Guidelines for the management of non-alcoholic fatty liver disease // J. Hepato–logy. — 2016. — Vol. 64(6). — P. 1388-1402. doi: https://doi.org/10.1016/j.jhep.2015.11.004
2. Vernon G. Systematic review: the epidemiology and natural history of non-alcoholic fatty liver disease and non-alcoholic stea–tohepatitis in adults / G. Vernon, A. Baranova, Z.M. Younossi // Aliment. Pharmacol. Ther. — 2011. — Vol. 34. — Р. 274-285.
3. Ding Y., Li S., Ma R.L. et al. Association of homeostasis model assessment of insulin resistance, adiponectin, and low-grade inflammation with the course of the metabolic syndrome // Clin. Biochem. — 2015. — Vol. 48(7–8). — P. 503-7.
4. The potential adverse role of leptin resistance in nonalcoholic fatty liver disease: a hypothesis based on critical review of literature / S.A. Polyzos, J. Kountouras, C. Zavos, G. Deretzi // J. Clin. Gastroenterol. — 2011. — Vol. 45. — Р. 50-54.
5. Hyperresponsivity to low-dose endotoxin during progression to nonalcoholic steatohepatitis is regulated by leptin-media–ted signalling / K. Imajo, K.Fujita, M. Yoneda [et al.] // Cell. Metab. — 2011. — Vol. 16. — Р. 44-54.
6. Polyzos S.A. Leptin in nonalcoholic fatty liver disease: A narrative review / S.A. Polyzos, J. Kountouras, C.S. Mantzoros // Metabolism Clinical and Experimental. — 2015. — Vol. 64, № 1. — P. 60-78.
7. Polyzos S.A. Necessity for timely noninvasive diagnosis of nonalcoholic fatty liver disease / S.A. Polyzos, C.S. Mantzoros // Metabolism. — 2014. — Vol. 63. — Р. 161-167.
8. Polyzos S.A. Leptin in health and disease: facts and expectations at its twentieth anniversary / S.A. Polyzos, C.S. Mantzoros // Metabolism. — 2015. — Vol. 64. — Р. 5-12.
9. A novel serum protein similar to C1q, produced exclusively in adipocytes / P.E. Scherer, S. Williams, M. Fogliano [et al.] // J. Biol. Chem. — 1995. — Vol. 270. — P. 26746-26749.
10. Paradoxical decrease of an adipose-specific protein, adiponectin, in obesity / Y. Arita, S. Kihara, N. Ouchi [et al.] // Biochem. Biophys. Res. Commun. — 1999. — Vol. 257. — P. 79-83.
11. Beyond insulin resistance in nash: TNF-α or adiponectin? / J.M. Hui, A. Hodge, G.C. Farrell [et al.] // Hepatology. — 2004. — Vol. 40. — P. 46-54.
12. Moschen A.R., Molnar C., Wolf A.M. et al. Effects of weight loss induced by bariatric surgery on hepatic adipocytokine expression // J. Hepatol. — 2009. — Vol. 51. — P. 765-777.
13. Serum total adiponectin in nonalcoholic fatty liver disease: A systematic review and meta-analysis / S.A. Polyzos, K.A. Toulis, D.G. Goulis [et al.] // Metabolism. — 2011. — Vol. 60. — P. 313-335.
14. Gender-specific differences in adipose distribution and adipocytokines influence adolescent nonalcoholic fatty liver di–sease / O.T. Ayonrinde, J.K. Olynyk, L.J. Beilin [et al.] // Hepatology. — 2011. — Vol. 53. — P. 800-809.
15. Наказ МОЗ України від 06.11.2014 № 826 «Про затвердження та впровадження медико-технологічних документів зі стандартизації медичної допомоги, при хронічних неінфекційних гепатитах». Уніфікований клінічний протокол первинної, вторинної (спеціалізованої) медичної допомоги «Неалкогольний стеатогепатит». Адаптована клінічна настанова, заснована на доказах, «Неалкогольна жирова хвороба печінки». — К.: МОЗ, 2014. — C. 29-55. http://www.dec.gov.ua/mtd/_nealk_steagepatyt.html .
16. Патофізіологічна роль адипонектину в розвитку ожиріння та супутніх захворювань / Н.М. Кобиляк, Г.П. Михальчишин, О.А. Савченюк, Т.М. Фалалєєва // Світ медицини та біології. — 2013. — № 3. — С. 81-87.
17. Sadik N.A. The significance of serum levels of adiponectin, leptin, and hyaluronic acid in hepatocellular carcinoma of cirrhotic and noncirrhotic patients / N.A. Sadik, A. Ahmed, S. Ahmed // Hum. Exp. Toxicol. — 2012. — Vol. 31. — P. 311-321.
18. Gender specific association of serum leptin and insuline–mic indices with nonalcoholic fatty liver disease in prediabetic subjects / I.A. Hossain, S. Akter, M.K. Rahman, L. Ali // PLoS ONE. — 2015. — Vol. 10. — Р. e0142165.
19. Leptin receptor gene polymorphisms and the risk of non-alcoholic fatty liver disease and coronary atherosclerosis in the Chinese Han population / B.Q. An, L.L. Lu, C. Yuan [et al.] // Hepat. Mon. — 2016. — Vol. 16. — P. e35055.
20. Serum level of adiponectin and the risk of liver cancer development in chronic hepatitis C patients / T. Arano, H. Nakagawa, R. Tateishi [et al.] // Int. J. Cancer. — 2011. — Vol. 129. — P. 2226-2235.
/53-1.jpg)

/54-1.jpg)
/54-2.jpg)