Газета «Новости медицины и фармации» Оториноларингология. Пульмонология. Аллергология (676) 2018 (тематический номер)
Вернуться к номеру
Аллергический ринит у лиц пожилого возраста: особенности эпидемиологии, течения и ведения пациентов в современных условиях
Авторы: Богомолов А.Е., к.м.н., доцент; Тхоровский М.А., к.м.н., ассистент, кафедра фтизиатрии с курсом клинической иммунологии и аллергологии, Винницкий национальный медицинский университет им. Н.И. Пирогова, г. Винница, Украина
Разделы: Клинические исследования
Версия для печати
Аллергический ринит (АР) является одним из наиболее распространенных респираторных заболеваний во всем мире и определяется как аллергическое IgE-опосредованное воспаление слизистой оболочки носа. Согласно данным эпидемиологических исследований, распространенность АР в популяции составляет 2–25 % у детей [1] и около 1–40 % у взрослых [2, 3]; при этом распространенность подтвержденного диагноза АР среди взрослого населения Европы варьирует от 17 до 28,5 % [1] и 10–30 % среди взрослого населения США [4, 5]. Классически считается, что АР наиболее распространен среди лиц молодого возраста и распространенность его снижается с увеличением возраста населения [5, 6], а в современных условиях прогнозируемый уровень АР среди пациентов старше 65 лет составляет около 3 пациентов на 1000 населения [6, 7].
Население значительного количества стран стремительно стареет, и это увеличивает количество пациентов с АР среди лиц старше 60 лет. По данным Министерства социальной политики Украины, в 2015 году доля лиц, которым было больше 60 лет, составляла 21,8 %, а доля граждан в возрасте 65 лет и старше — 15,5 % от общей численности населения. Путем несложного подсчета, исходя из современных цифр распространенности АР, ориентировочное количество пациентов с АР старше 65 лет (а население Украины в 2015 году официально составляло 42 929 298 человек) в 2015 году составило более 6600 человек. Согласно национальному демографическому прогнозу, к 2025 году доля лиц старше 60 лет составит 25,0 % от общей численности населения, в возрасте 65 лет и старше — 18,4 %; к 2030 году — более 26 и более 20 % соответственно. Указанные тенденции формируют новые вызовы в среде как аллергологов и отоларингологов, так и семейных врачей, к которым в условиях нынешней реформы здравоохранения, вполне вероятно, будут обращаться подобные пациенты.
Целью данной статьи является анализ данных литературы и собственного опыта ведения АР у пациентов пожилого возраста для формирования целостного представления об особенностях диагностики, течения заболевания и оптимальных лечебных мероприятиях среди такого контингента.
Эпидемиология
Можно с уверенностью сказать, что многие изменения, происходящие в соединительной ткани и сосудистой оболочке носа, предрасполагают стареющих людей к хроническому риниту, что делает частоту назальных симптомов у них значительно выше, чем среди населения в целом [10].
Кроме того, у пожилых людей есть общее снижение содержания воды в организме наряду с дегенерацией слизистых секретирующих желез; эффективность мукоцилиарной системы снижается, что приводит к симптомам заложенности носа. Уменьшение носового кровотока приводит к атрофии и высыханию слизистой оболочки носа и увеличению вязкости слизи. Структурные изменения в носу с возрастом включают атрофию коллагеновых волокон и потерю эластичных волокон в дерме. Ослабление верхнего и нижнего носового хряща, ретракция носовой колумеллы и нисходящее вращение носового наконечника способствуют увеличению сопротивления носовым дыхательным путям [11].
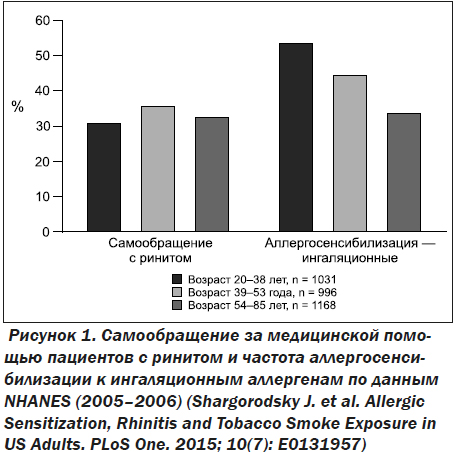
К сожалению, пациенты старше 60 лет часто соответствуют критериям исключения из эпидемиологических исследований. Так, крупномасштабные исследования NHANES III (США) и SAPALDIA (ЕС), включавшие более 8000 пациентов каждое и исследовавшие особенности распространенности и течения аллергического ринита, в критериях исключения содержали возраст более 60 лет [8]. Хотя классически считается, что распространенность АР снижается с возрастом, последние данные показывают некоторое изменение классических постулатов в современных условиях. Так, исследование NHANES (2005–2006), проведенное в США, показало достаточно высокую частоту обращения за медицинской помощью по поводу ринита у пациентов группы 54–89 лет (32 %) и не менее высокую частоту сенсибилизации к аэроаллергенам у пациентов этой группы (рис. 1).
В отличие от АР неаллергический ринит (НАР) имеет низкую распространенность среди лиц молодого возраста с тенденцией к росту этого показателя с увеличением возраста [9].
Выбор оптимальной тактики диагностики
Тактика диагностики и ведения пациентов с АР во всем мире регламентируется национальными протоколами, консенсусами и руководствами международных групп экспертов профессиональных ассоциаций. Наиболее значимым руководством при этом является ARIA — Allergic Rhinitis and its Impact on Asthma — созданный международной рабочей группой экспертов документ по диагностике и лечению пациентов с АР, обновляемый по мере соответствия данных новых исследований по теме АР принципам доказательной медицины. Как уже было отмечено нами ранее, основной проблемой является исключение пациентов старше 60–65 лет из указанных исследований, в связи с чем мы должны понимать необходимость вдумчивого анализа рекомендаций для таких лиц.
Так, диагностические мероприятия для пациента с подозрением на АР классически должны включать сбор жалоб, анамнеза, данных физикальных, лабораторных и инструментальных методов обследования. Вместе с тем некоторые классические методы обследования могут быть мало- или неинформативны у пациентов старшего возраста. Например, золотой стандарт определения сенсибилизации по немедленному типу реакций гиперчувствительности — кожное тестирование методом прик-теста со всеми существующими его модификациями — у пациентов пожилого возраста часто может давать отрицательный результат [12], а в руководствах по проведению тестирования возраст старше 60 лет иногда и вовсе является противопоказанием. Кроме того, диагностические мероприятия часто осложнены фактом, что около 50 % пациентов в возрасте старше 75 лет имеют три и более сопутствующих заболевания и принимают три и более лекарственных средства [13].
Обследование пациента с АР должно классически начинаться с полной истории — жизни и заболевания. Подробная информация о длительности и выраженности симптомов, триггерных факторах и реакциях на медикаментозные средства должна быть выяснена у пациента. Также важны для понимания причин такие воздействия окружающей среды, как табачный дым, домашние животные, запыленность, тип жилья, которое может быть старым (плесень), а может содержать формальдегид для отделки изоляции или отделки обивки, присутствие тараканов и грызунов.
Следует выяснить и наличие в прошлом травмы носа или лица, асимметрии носового дыхания по структурным причинам, аллергических заболеваний, таких как астма и экзема, а также семейного анамнеза атопии. Хотя типичный возраст манифестации аллергического ринита составляет менее 20 лет, люди могут быть сенсибилизированы в любое время [14], поэтому аллергический генез ринита должен находиться в фокусе вопросов.
Как уже было указано ранее, среди пациентов пожилого возраста с АР нередки случаи отрицательных результатов стандартного кожного тестирования с аллергенами. Факторами, влияющими на выраженность теста, может быть не только гипореактивность кожи вследствие возрастных изменений тургора и эластичности, но и прием некоторых медикаментов (например, трициклических антидепрессантов), гипертоническая болезнь, снижение температуры рук [15, 19]. В случае сомнительной корреляции результатов тестирования с анамнезом и клиникой лабораторные методы определения уровней специфических IgE (как стандартные, так и компонентной аллергодиагностики) должны рассматриваться в качестве следующего шага. Однако следует помнить, что уровни IgE у пациентов пожилого возраста могут быть снижены вследствие возрастных изменений [16–18]. Не следует забывать и о назальных провокационных тестах, которые могут кардинально повлиять на окончательное решение о диагнозе.
Принципы ведения пациентов пожилого возраста с АР
Классическая триада лечения АР включает методы ограничения/предотвращения контакта с аллергеном, фармакотерапию и аллергенспецифическую иммунотерапию (АСИТ).
Несмотря на сложность доказательности и воспроизведения рекомендаций элиминационной терапии в клинических исследованиях, они по-прежнему в обязательном порядке рекомендуются пациентам в качестве базисного метода. Однако следует помнить, что некоторые меры элиминации (чехлы, очистители воздуха, удаление ковра) не показали эффективности в снижении симптомов и создают барьеры для некоторых пациентов в отношении стоимости. Тем не менее лица пожилого возраста значительную часть времени могут проводить дома, и от эффективности элиминации часто может зависеть и эффективность лечения. В исследованиях было показано, что увлажнение с помощью орошения физиологическим солевым раствором является безопасным и эффективным методом для уменьшения сухости носа и элиминации аллергенов со слизистой [20, 21].
Стандартными базисными препаратами выбора для медикаментозной симптоматической терапии АР у пациентов пожилого возраста являются неседативные антигистаминные препараты (АГП). Седативные АГП (часто по инерции у нас называемые еще первым поколением) не рекомендованы для лечения АР вследствие многочисленных потенциально неблагоприятных побочных эффектов на ЦНС (седация, изменение фаз сна, хроническая усталость) и плохого взаимодействия с другими лекарственными средствами, потенциально применяющимися в гериатрической практике [22]. Неседативные АГП прекрасно справляются с ринореей, назальным и глазным зудом, чиханием, однако не всегда эффективны для снижения заложенности носа. В упомянутом нами выше руководстве ARIA сформулированы основные требования к идеальному АГП (рис. 2).
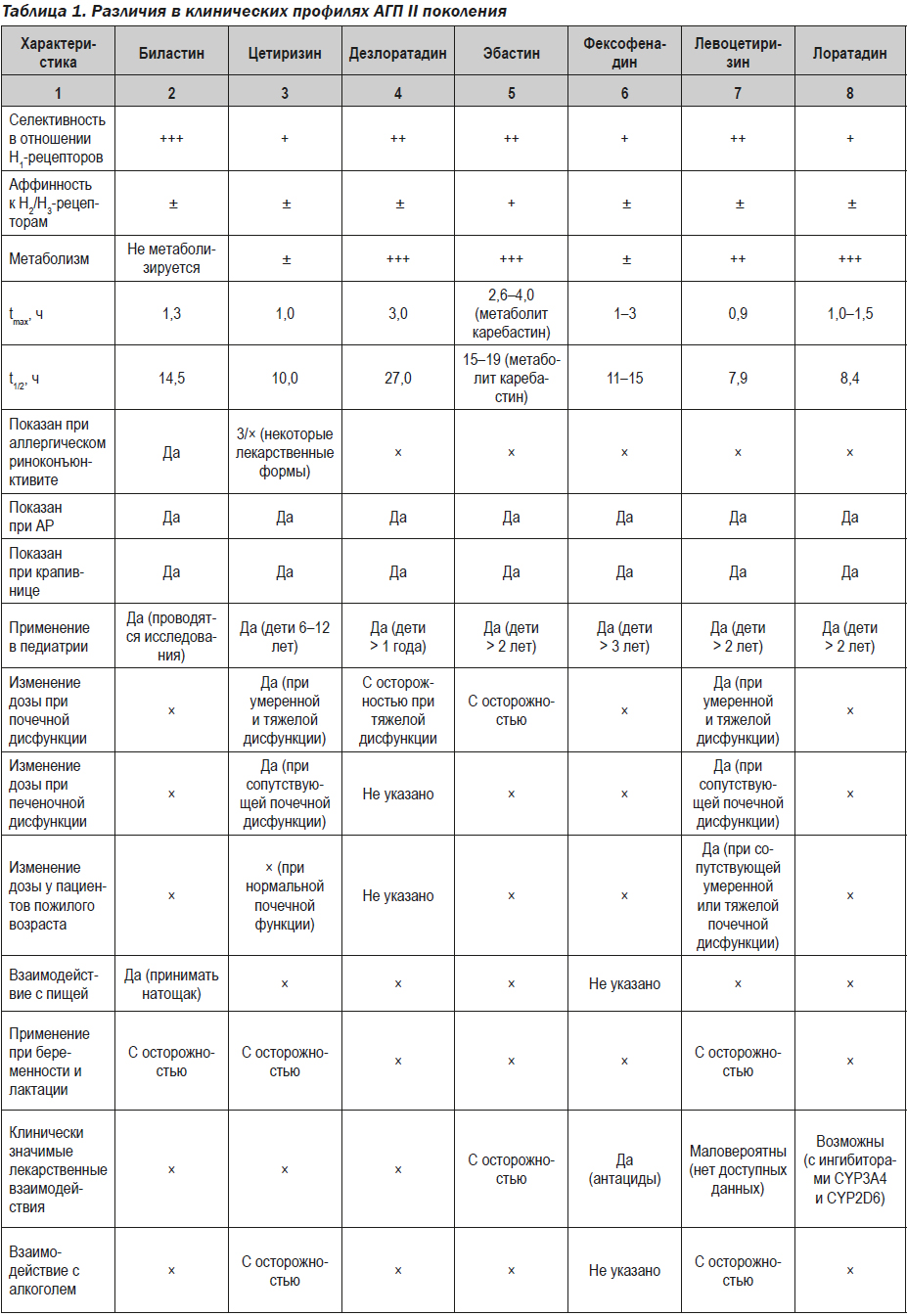
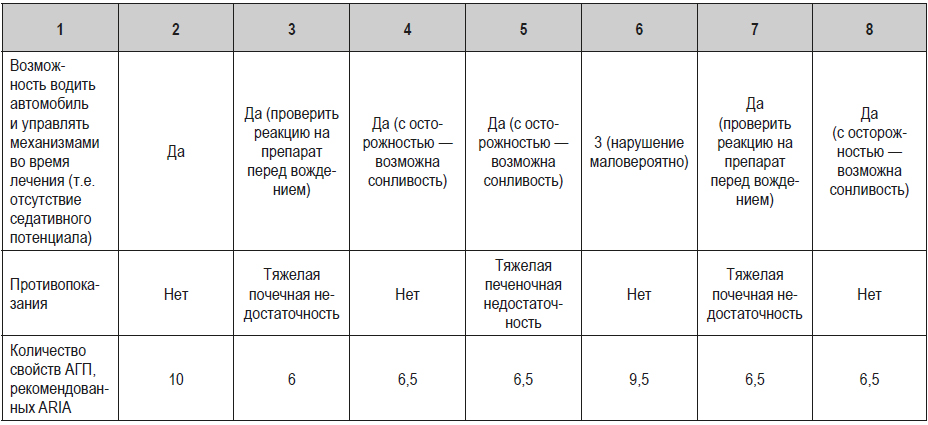
К сожалению, идеального АГП, полностью соответствующего требованиям эффективности, побочных эффектов и фармакологических свойств, на сегодняшний момент не существует. Отдельные представители неседативных АГП более или менее соответствуют ряду требований, не являясь, однако, эталоном. Нам видятся более важными ряд критериев, которым должен соответствовать АГП, рекомендуемый для приема в гериатрической практике. Такое лекарственное средство не должно иметь значительных взаимодействий с другими медикаментами и заболеваниями (а о среднем количестве медикаментов, принимаемых лицами пожилого возраста, и о среднем количестве хронических заболеваний мы писали ранее), требовать минимальной коррекции у пациентов с нарушениями функции печени и почек (а в идеале — не требовать ее вообще), иметь длительный период действия. Кроме того, АГП не должен влиять на сердечно-сосудистую систему, не иметь седативного эффекта и влияния на когнитивные функции (и так часто нарушенные вследствие возрастных изменений). Ниже мы приводим сравнительную таблицу различий в клинических профилях основных неседативных АГП (по Wang X.Y. et al., 2016) (табл. 1).
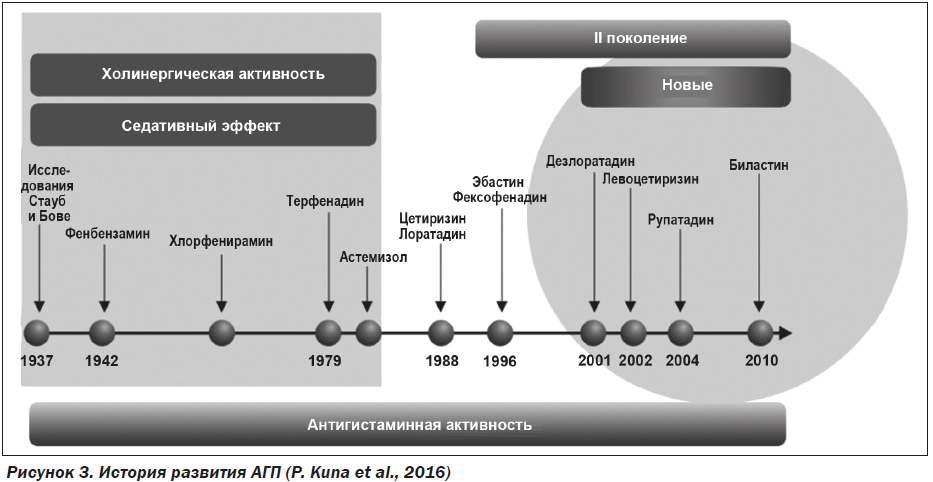
По перечисленным критериям наиболее интерес-ным в плане применения у пациентов с АР видится биластин — самый новый представитель неседативных АГП из присутствующих на рынке (рис. 3).
Обладая приемлемыми профилями эффективности и безопасности, данное лекарственное средство в целом изучено и для применения у пациентов старше 65 лет [23]. Перечисленные выше критерии видятся нам достаточно важными и в свете длительности применения АГП у пациентов с АР, которая в среднем составляет 4–5 недель (а для персистирующего АР — и намного дольше). Таким образом, на сегодняшний день биластин является препаратом выбора для лечения АР в гериатрической практике.
Препаратами выбора для лечения среднетяжелого и тяжелого АР во всем мире являются интраназальные глюкокортикостероиды. Однако при применении этой группы препаратов у пациентов старше 65 лет стоит помнить, что они могут усугубить носовую сухость, вызвать носовое кровотечение и образование корочек на слизистой оболочке [24], хотя в целом переносятся пациентами хорошо. При назначении интраназальных глюкокортикостероидов требуется тщательный контроль этих симптомов в целом и состояния слизистой в частности.
Антагонисты лейкотриеновых рецепторов (например, монтелукаст) уменьшают воспалительную реакцию при аллергическом рините и ограничивают симптомы застоя, чихания и ринореи [25]. Эти препараты обычно недостаточно эффективны у возрастных пациентов с АР в качестве монотерапии и чаще используются в качестве дополнения к терапии АГП или интраназальными стероидами [26].
Для симптоматического лечения заложенности носа часто назначаются интраназальные деконгестанты, однако эта группа лекарственных средств также не подходит для монотерапии и, кроме того, не может использоваться в течение длительного времени. Примечательно, что эти препараты способны вызывать много побочных эффектов, таких как артериальная гипертензия, головная боль, возбуждение, обострение глаукомы и учащенное мочеиспускание, которые особенно обременительны у пожилых людей [22].
Иммунотерапия у пациентов пожилого возраста обычно рассматривается как последняя линия терапии в случаях, когда пациенты продолжают испытывать симптомы среднетяжелого и тяжелого АР, несмотря на фармакологическое лечение. Это лечение следует рассматривать только у пациентов с клиническими назальными симптомами, связанными с подтвержденной IgE-опосредованной реакцией на специфический ингаляционный аллерген. Кроме того, иммунотерапия должна вводиться с осторожностью у пациентов (особенно у пожилых), получающих бета-блокаторы или ингибиторы ангиотензинпревращающего фермента из-за более высокого риска анафилактического шока [27]. Проведено мало исследований эффективности иммунотерапии в гериатрической популяции, однако данные пока кажутся положительными. Asero провел исследование, в котором оценивали пациентов старше 54 лет с моносенсибилизацией к пыльце березы и амброзии [28]. В ходе исследования было продемонстрировано, что иммунотерапия является эффективным методом лечения у пожилых людей с короткой продолжительностью заболевания (< 10 лет), симптомы которого не могут адекватно контролироваться только лекарственной терапией. Bozek et al. оценивали клиническую эффективность подъязычной аллергенспецифической иммунотерапии (АСИТ) с экстрактами клещей домашней пыли (HDM) у пожилых (> 60 лет) пациентов с длительным анамнезом АР [29]. В 3-летнем двойном слепом плацебо-контролируемом исследовании АСИТ смогла значительно уменьшить назальные симптомы и использование лекарственных средств.
Таким образом, пациенты с АР среди лиц пожилого возраста имеют определенную специфику в сравнении с общей популяцией как в плане диагностики, так и в плане использования различных групп лекарственных средств и АСИТ. Использование наработок исследователей по этому вопросу может помочь эффективно диагностировать заболевание и достичь адекватного уровня контроля над ним у таких контингентов населения.
Список литературы
1. Asher M.I., Montefort S., Bjorksten B., Lai C.K., Strachan D.P., Weiland S.K. et al. Worldwide time trends in the prevalence of symptoms of asthma, allergic rhinoconjunctivitis, and eczema in childhood: ISAAC Phases One and Three repeat multicountry cross-sectional surveys // Lancet. — 2006. — 368. — 733-43.
2. Bousquet J., Khaltaev N., Cruz A.A., Denburg J., Fokkens W.J., Togias A. et al. Allergic Rhinitis and its Impact on Asthma (ARIA) 2008 update (in collaboration with the World Health Organization, GA(2)LEN and AllerGen) // Allergy. — 2008. — 63(suppl. 86). — 8-160.
3. Katelaris C.H., Lee B.W., Potter P.C., Maspero J.F., Cingi C., Lopatin A. et al. Prevalence and diversity of allergic rhinitis in regions of the world beyond Europe and North America // Clin. Exp. Allergy. — 2012. — 42. — 186-207.
4. Dykewicz M., Fineman S., Skoner D., Nicklas R., Lee R., Blessing-Moore J., Li J., Bernstein I., Berger W., Spector S., Schuller D. Diagnosis and management of rhinitis: Complete guidelines of the Joint Task Force on practice parameters in allergy, asthma and immunology // Ann. Allergy Asthma Immunol. — 1998. — 81 (5 Pt 2). — 478-518. 10.1016/S1081-1206(10)63155-9.
5. Wallace D., Dykewicz M., Bernstein D., Bernstein I., Blessing-Moore J., Cox L., Khan D., Lang D., Nicklas R., Oppenheimer J., Portnoy J., Randolph C., Schuller D., Spector S., Tilles S., May K., Miller T., Druce H., Baroody F., Bernstein J., Craig T., Georgitis J., Pawankar R., Rachelefsky G., Settipane R., Skoner D., Stoloff S. The diagnosis and management of rhinitis: an updated practice parameter // J. Allergy Clin. Immunol. — 2008. — 122. — S1-S84. 10.1016/j.jaci.2008.06.003.
6. Osman M., Hansell A., Simpson C. Gender-specific presentations for asthma, allergic rhinitis and eczema in primary care // Prim. Care Respir. J. — 2007. — 16 (1). — 28-35. 10.3132/pcrj.2007.00006.
7. Zacharisen M. Rhinitis in children, adolescents, the elderly, and pregnant women // Immunol. Allergy Clin. North Am. — 2000. — 20 (4). — 424-55.
8. Mims J.W. Epidemiology of allergic rhinitis // Int. Forum Allergy Rhinol. — 2014. — 4 Suppl. 2(3). — S18-20.
9. Georgitis J.W. Prevalence and differential diagnosis of chronic rhinitis // Curr. Allergy Asthma Rep. — 2001. — 1 (3). — 202-6.
10. Slavin R.G. Diagnosis and treatment of rhinitis and sinusitis in the elderly // Immunol and Allergy Clinics of N. Amer. — 1997. — 17. — 543-556. doi: 10.1016/S0889-8561(05)70329-5.
11. Sibbold B. // Epidemiology of Clinical Allergy. Monographs in Allergy. Burr M.L., editor. — Basel, Kargen, 1993. Epidemiology of Allergy Rhinitis. — Р. 61-74.
12. Alvares M.L., Khan D.A. Allergic rhinitis with negative skin tests // Curr. Allergy Asthma Rep. — 2011. — 11 (2). — 107-14.
13. Busse P. Allergic respiratory disease in the elderly // Am. J. Med. — 2007. — 120 (6). — 485-502. 10.1016/j.amjmed.2006.03.024
14. Zacharisen M. Rhinitis in children, adolescents, the elderly, and pregnant women // Immunol. Allergy Clin. North Am. — 2000. — 20 (4). — 424-55.
15. King M., Lockey R. Allergen prick-puncture skin testing in the elderly // Drugs Aging. — 2003. — 20 (14). — 1011-7. 10.2165/00002512-200320140-00001.
16. Stoy P.J., Roitman-Johnson B., Walsh G., Gle-ich G.J., Mendell N., Yunis E., Blumenthal M.N. Aging and serum immunoglobulin E levels, immediate skin tests, RAST // J. Allergy Clin. Immunol. — 1981. — 68 (6). — 421-6.
17. Warm K. et al. Low incidence and high remission of allergic sensitization among adults // The Journal of allergy and clinical immunology. — 2012. — 129 (1). — 136-142. [PubMed]
18. Simola M., Holopainene E., Malmberg H. Changes in skin and nasal sensitivity to allergens and the course of rhinitis; a long-term follow-up study // Ann. Allergy Asthma Immunol. — 1999. — 82 (2). — 152-6. [PubMed]
19. Busse P.J. et al. Perennial Allergen-Specific Immunoglobulin E Levels Among Inner-City Elderly Asthmatics // Journal of Asthma. — 2010. — 47 (7). — 781-785.
20. Rogkakou A., Guerra L., Massacane P., Baiardini I., Baena-Cagnani R., Zanella C., Canonica G., Passalacqua G. Effects On symptoms and quality of life of hypertonic saline nasal spray added to antihistamine in persistent allergic rhinitis — a randomized controlled study // Eur. Ann. Allergy Clin. Immunol. — 2005. — 37 (9). — 353-6.PubMedGoogle Scholar
21. Rabago D., Pasic T., Zgierska A., Mundt M., Barrett B., Maberry R. The efficacy of hypertonic saline nasal irrigation for chronic sinonasal symptoms // Otolaryngol. Head Neck Surg. — 2005. — 133 (1). — 3-8. 10.1016/j.otohns.2005.03.002.
22. Hansen J., Klimek L., Hörmann K. Pharmacological management of allergic rhinitis in the elderly: Safety issues with oral antihistamines // Drugs Aging. — 2005. — 22 (4). — 289-96. 10.2165/00002512-200522040-00002.
23. Sologuren A. et al. Open-label safety assessment of bilastine in elderly patients with allergic rhinoconjunctivitis and/or urticarial // Allergy Asthma Proc. — 2018. — 39 (4). — 299-304. doi: 10.2500/aap.2018.39.4136. Epub 2018 Mar 20.
24. Little D. Geriatric rhinitis: Under-diagnosed and undertreated // Geriatrics and Aging. — 2005. — 8 (5). — 52-3.
25. Busse W. The role of leukotrienes in asthma and allergic rhinitis // Clin. Exp. Allergy. — 1996. — 26 (8). — 868-79. 10.1111/j.1365-2222.1996.tb00621.x.
26. Wilson A., O'Byrne P., Parameswaran K. Leukotriene receptor antagonists for allergic rhinitis: A systematic review and meta-analysis // Am. J. Med. — 2004. — 116 (5). — 338-44. 10.1016/j.amjmed.2003.10.030
27. Jutel M., Agache I., Bonini S., Burks A.W., Calderon M., Canonica W. International consensus on Allergen Immunotherapy II: mechanisms, standardization, and pharmacoeconomics // J. Allergy Clin. Immunol. — 2016. — 137 (2). — 358-368. doi: 10.1016/j.jaci.2015.12.1300.
28. Asero R. Efficacy of injection immunotherapy with ragweed and birch pollen in elderly patients // Int. Arch. Allergy Immunol. — 2004. — 135 (4). — 332-5. 10.1159/000082328.
29. Bozek A., Ignasiak B., Filipowska B., Jarzab J. House dust mite sublingual immunotherapy: a double-blind, placebo-controlled study in elderly patients with allergic rhinitis // Clin. Exp. Allergy. — 2013. — 43 (2). — 242-248.