Журнал «Травма» Том 19, №6, 2018
Вернуться к номеру
Аналіз госпітальної летальності постраждалих із переломами проксимального відділу стегна
Авторы: Бабалян В.О.
Харківська медична академія післядипломної освіти, м. Харків, Україна
Рубрики: Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
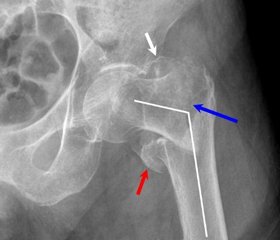
Актуальність. Переломи проксимального відділу стегна є причиною значної кількості соціальних наслідків. В першу чергу це обумовлено високим ризиком летальності при цих ушкодженнях. Найбільший ризик смерті після перелому стегна виникає в перші 3–6 місяців і становить від 12 до 24 %. Мета. Аналіз летальності пацієнтів із переломами проксимального відділу стегна у період перебування в стаціонарі. Матеріали та методи. Проведено ретроспективний аналіз історій хвороби померлих із переломами проксимального відділу стегна, які були госпіталізовані у відділення травматології для дорослих Харківської міської клінічної багатопрофільної лікарні № 17 з 2011 року по 9-й місяць 2018 року. Оцінювали вік хворого, термін госпіталізації з моменту травми, термін від випадку травми до початку оперативного втручання, термін від травми до констатації смерті, вид лікування, супутній діагноз, когнітивний стан за оцінкою невропатологів або психіатрів, оцінювали ступінь операційного ризику за фізичним статусом пацієнта, патологоанатомічний діагноз за результатами судово-медичної експертизи, розбіжність у клінічному та патологоанатомічному діагнозах. Результати. Проаналізовано 18 історій хвороби пацієнтів, які померли в умовах лікарні, серед них 8 пацієнтів мали рентген-верифіковані ознаки переломів вертлюгової ділянки стегна та 10 (55 %) — медіальні переломи шийки стегна. Середній вік становив 77 років. Оперативний вид лікування було проведено у 9 (50 %) постраждалих. В першу добу померло 2 (11 %) постраждалих, у перший тиждень — 3 (16 %), з першого по третій тиждень загинуло 8 (44 %) постраждалих та у більш довгий термін з 21-ї по 103-тю добу — 5 (27 %) хворих. Оцінку когнітивного статусу виконано у 13 (72 %) пацієнтів. У хворих визначали коморбідний статус: у 100 % випадків зафіксовано ішемічну хворобу серця, гіпертонічну хворобу, серцеву недостатність, коронаросклероз, у 7 (38 %) виявлено цукровий діабет 2-го типу, у 2 пацієнтів — злоякісні новоутворення. Основною причиною летальності була гостра серцева недостатність. У трьох померлих патологоанатомічно діагностовано запалення легень, що не було встановлено клінічно. За період спостереження у клініку травматології було госпіталізовано 12 227 осіб, серед них із переломами проксимального відділу стегна — 561 людина. Рівень госпітальної летальності для вказаної групи становить 0,15 %. Звертає на себе увагу факт несвоєчасної діагностики запалення легеневої тканини, що пояснюємо невдалою якістю рентгенографії грудної клітки у лежачому положенні чи пересувними рентген-апаратами. В усіх померлих визначався суттєвий коморбідний стан, що є предиктором ускладненого перебігу післяопераційного або післятравматичного періоду. Висновки. Найбільш частою причиною госпітальної летальності постраждалих із переломами проксимального відділу стегна є гостра недостатність кровообігу. Поєднання порушень когнітивного статусу з коморбідністю у соматичному статусі постраждалого є значним предиктором високого ступеня операційного ризику.
Актуальность. Переломы проксимального отдела бедра являются причиной значительного количества социальных последствий. В первую очередь это обусловлено высоким риском летальности при таких повреждениях. Наибольший риск смерти после перелома бедра возникает в первые 3–6 месяцев и составляет от 12 до 24 %. Цель. Анализ летальности пациентов с переломами проксимального отдела бедра в период пребывания в стационаре. Материалы и методы. Проведен ретроспективный анализ историй болезни умерших с переломами проксимального отдела бедра, которые были госпитализированы в отделение травматологии для взрослых Харьковской городской клинической многопрофильной больницы № 17 с 2011 года по 9-й месяц 2018 года. Оценивали возраст больного, сроки госпитализации с момента травмы, срок от случая травмы до начала оперативного вмешательства, срок от травмы до констатации смерти, вид лечения, сопутствующий диагноз, когнитивное состояние по оценке невропатологов или психиатров, оценивали степень операционного риска по физическому статусу пациента, патологоанатомический диагноз по результатам судебно-медицинской экспертизы, расхождения в клиническом и патологоанатомическом диагнозах. Результаты. Проанализировано 18 историй болезни пациентов, умерших в условиях больницы, среди них 8 пациентов имели рентген-верифицированные признаки переломов вертельной области бедра и 10 (55 %) — медиальные переломы шейки бедра. Средний возраст составлял 77 лет. Оперативный вид лечения был проведен у 9 (50 %) пострадавших. В первые сутки умерло 2 (11 %) пострадавших, в первую неделю — 3 (16 %), с первой по третью неделю погибло 8 (44 %) пострадавших и в более долгий срок с 21-х по 103-и сутки — 5 (27 %) больных. Оценка когнитивного статуса выполнена у 13 (72 %) пациентов. У больных определяли коморбидный статус: в 100 % случаев зафиксирована ишемическая болезнь сердца, гипертоническая болезнь, сердечная недостаточность, коронаросклероз, у 7 (38 %) выявлен сахарный диабет 2-го типа, у 2 пациентов — злокачественные новообразования. Основной причиной летальности была острая сердечная недостаточность. У трех умерших патологоанатомически диагностировано воспаление легких, которое не было установлено клинически. За период наблюдения в клинику травматологии было госпитализировано 12 227 человек, среди них с переломами проксимального отдела бедра — 561 человек. Уровень госпитальной летальности для указанной группы составляет 0,15 %. Обращает на себя внимание факт несвоевременной диагностики воспаления легочной ткани, что объясняем неудачным качеством рентгенографии грудной клетки в лежачем положении или передвижными рентген-аппаратами. У всех умерших определялось существенное коморбидное состояние, являющееся предиктором осложненного течения послеоперационного или послетравматического периода. Выводы. Наиболее частой причиной госпитальной летальности пострадавших с переломами проксимального отдела бедра является острая недостаточность кровообращения. Сочетание нарушений когнитивного статуса с коморбидностью в соматическом статусе пострадавшего является значительным предиктором высокой степени операционного риска.
Background. Proximal femoral fracture is the cause of a significant number of social consequences. First of all, this is due to the high risk of mortality in these injuries. The greatest risk of death after a hip fracture occurs in the first 3–6 months and ranges from 12 to 24 %. The purpose was to analyze the mortality of patients with proximal femoral fractures during the period of stay in a hospital. Materials and methods. A retrospective analysis of the history of the disease of the females with proximal femoral fractures, who were hospitalized in the department of traumatology for adults of the Kharkiv Municipal Clinical Multidisciplinary Hospital No. 17 from 2011 to 9 months of 2018, was conducted. We evaluated the age of the patient, duration of hospitalization from the moment of injury, period from the trauma to the beginning of surgical intervention, period from injury to death, type of treatment, concomitant diagnosis, cognitive status according to neuropathologists or psychiatrists, the degree of surgical risk by assessing the physical status of the patient, pathoanatomical diagnosis based on the results of forensic medical examination, divergence of clinical diagnosis and pathologoanatomical diagnosis. Results. Eighteen records of patients who died in a hospital were analyzed, of which 8 patients had X-ray signs of acetabular fracture and 10 (55 %) — medial femoral neck fracture. The average age was 77 years. Surgeries were performed in 9 (50 %) patients. On the first day, 2 (11 %) persons died, during the first week — 3 (16 %), from the first to the third week — 8 (44 %), and in the longer period, from 21 to 103 days, — 5 (27 %) patients. The assessment of cognitive status was performed in 13 (72 %) individuals. Patients’ comorbid status was determined: in 100 % of cases, ischemic heart disease, hypertension, heart failure, coronary sclerosis were detected, in 7 cases (38 %) — diabetes mellitus type 2, and in 2 cases — malignant neoplasms. The main cause of lethality was acute heart failure. In three died patients, pneumonia was diagnosed postmortem, it was not detected clinically. During the period of observation, 12,227 patients were hospitalized in the traumatology clinic, of them the proximal femoral fractures were detected in 561 cases. The hospital mortality rate for the defined group was 0.15 %. Attention is drawn to the late diagnosis of inflammation of the pulmonary tissue, which is explained by the poor quality of chest X-ray in prone position or mobile X-ray apparatus. In all died persons, a significant comorbid state was determined, which is a predictor of the complicated course of postoperative or post-traumatic period. Conclusions. The most common cause of hospital mortality in patients with proximal femoral fractures is acute circulatory failure. The combination of cognitive impairment with comorbidity in the somatic status of the patients is a significant predictor of a high degree of surgical risk.
госпітальна летальність; переломи проксимального відділу стегна
оспитальная летальность; переломы проксимального отдела бедра
hospital mortality; proximal femoral proximal femoral fractures

/88-1.jpg)