Вступ
Внутрішньосуглобові переломи дистального відділу плечової кістки становлять 0,5–5 % всіх переломів у дорослих і приблизно 30 % переломів у ділянці ліктьового суглоба [5]. Незважаючи на значну кількість різноманітних сучасних методів лікування даної патології, все ще залишається високою питома вага незадовільних результатів (15–40 %), і хворі визнаються інвалідами у 18–20 % випадків [3, 7]. У віддаленому післяопераційному періоді основними причинами незадовільних результатів є контрактури, котрі спостерігаються в до 82 % випадків, та розвиток гетеротопічної осифікації у 28,2–49 % пацієнтів [1, 2, 4–6, 8]. Усе вищевикладене свідчить про актуальність даної проблеми і підтверджує необхідність проведення подальших досліджень для поліпшення результатів лікування хворих із цією патологією, що може бути досягнуте шляхом удосконалення існуючих методик остеосинтезу та розробки нових способів відновного лікування.
Мета: провести ретроспективний аналіз результатів оперативного лікування хворих із переломами дистального відділу плечової кістки.
Матеріали та методи
У відділенні травматології лікарні ім. І.І. Мечникова з 2011 по 2016 р. проліковані 53 пацієнти з внутрішньосуглобовими переломами дистального відділу плечової кістки. Вік хворих коливався від 20 до 75 років (медіана — 43,5 року), чоловіків було 29 (54,7 %), жінок — 24 (45,3 %). Побутова травма була в 46 (86,8 %) випадках, виробнича — у 7 (13,2 %). Переломи були розподілені згідно з класифікацією АО/ASIF. Тип А відмічався в 7 (13,2 %), тип В — у 11 (20,8 %), тип С — у 35 (66,0 %) пацієнтів.
Аналіз механізму травми дозволяє зробити висновок, що для виникнення внутрішньосуглобового перелому дистального відділу плечової кістки достатньо помірної дії травмуючого фактора. Більшість хворих (73,6 %) отримали травму в результаті падіння з висоти власного росту. У 44 (83,0 %) постраждалих переломи були закриті, у 9 (17,0 %) — відкриті, I та II тип за Gustilo.
До вибору тактики лікування підходили індивідуально в кожному випадку: враховувались тяжкість супутніх захворювань, життєва активність хворого, давність травми, характер травмуючого агента, тяжкість пошкодження м’яких тканин у ділянці ліктьового суглоба. Проводились загальноклінічне обстеження пацієнтів і рентгенографія у двох проекціях. Для більш детальної оцінки ступеня деструкції кісткової тканини та подальшого вибору тактики оперативного лікування виконували комп’ютерну томографію, що дає можливість вивчити стан елементів ліктьового суглоба в повному обсязі і в різних багатоплощинних проекціях.
При виборі операційного доступу для лікування дотримувалися таких вимог: повна візуалізація ліктьового суглоба, можливість проведення маніпуляцій на обох відділах виростка з його суглобовими поверхнями, а також на обох колонах плечової кістки незалежно від типу ушкодження, безпека щодо нервів і судин. Цим вимогам відповідає задній сере–динний доступ з остеотомією ліктьового відростка.
/24-1.jpg)
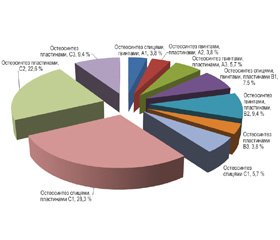
Для фіксації переломів використовувались спиці Кіршнера, гвинти діаметром 3,5 мм, 1/3 трубчасті і реконструктивні пластини, премодельовані LCP-пластини з кутовою стабільністю. Залежно від типу перелому за класифікацією АО/ASIF використовувались різні способи остеосинтезу, що наведені на рис. 1. При переломах типу А, що характеризуються позасуглобовим характером, для фіксації використовували спиці або гвинти, якщо характер перелому був відривний. У разі косих позасуглобових переломів із доброю якістю кістки проводили остеосинтез гвинтами або накісткову фіксацію пластиною. При багатоуламкових переломах застосовували фіксацію двома пластинами. При внутрішньосуглобових переломах типу В однієї з колон виконували остеосинтез гвинтами або пластинами. При складних внутрішньосуглобових переломах типу С застосовували відкриту репозицію і фіксацію перпендикулярними пластинами (у фронтальній і сагітальній площині).
При аналізі рис. 1 можна зробити висновок, що в більшості хворих використовували накістковий металоостеосинтез із фіксацією двох колон плечової кістки. При багатоуламкових переломах дистального відділу плечової кістки першим етапом відновлювалась суглобова поверхня, відламки провізорно фіксувались кістковою цапкою або спицями, після чого вводились міжфрагментарні гвинти паралельно суглобовій поверхні блока плечової кістки. Другим етапом виконувалась фіксація метафіза до діафіза за допомогою спиць. Остаточний етап полягав у фіксації перелому двома пластинами, як це подано в клінічному прикладі (рис. 2).
/25-1.jpg)
Важливу роль у відновленні функції ліктьового суглоба відіграє правильно підібрана комплексна реабілітаційна терапія в післяопераційному періоді. У 39,6 % хворих проводилась гіпсова іммобілізація, –особливо при фіксації перелому спицями і гвинтами. У 60,4 % пацієнтів після виконання стабільного остеосинтезу з фіксацією двох колон не проводили іммобілізацію в післяопераційному періоді. Реабілітаційні заходи починали з 2–3-го дня після операції, збільшуючи інтенсивність із зменшенням больового синдрому.
Хворим рекомендували починати активні і пасивні рухи в ліктьовому, плечовому і променевозап’ястковому суглобах, при цьому наполягали, що рухи мають бути безболісними. З другого тижня у 9 (17,0 %) хворих призначали механотерапію, що значно покращувало реабілітацію. Фізіотерапевтичні процедури не призначали з огляду на загрозу розвитку гетеротопічної осифікації.
Результати та обговорення
Результати лікування були оцінені в 50 (94,3 %) пацієнтів за шкалою ASES. Цей тест дозволяє оцінити вираженість больового синдрому, амплітуду рухів у ліктьовому суглобі, стан суглоба, силу кінцівки і повсякденну життєву активність. Максимальна кількість балів (100) за цією шкалою відповідає нормальному стану ліктьового суглоба. Сума балів 80 і більше — відмінний результат; 70–79 — добрий; 50–69 — задовільний; менше 50 — незадовільний результат (табл. 1).
Добрі і відмінні результати при оцінці (більше 70 балів) отримані в 31 хворого (62,0 %); задовільні — у 8 (16,0 %) і незадовільні — у 11 (22,0 %) пацієнтів.
Незадовільні результати були пов’язані з помилками під час лікування. Всі помилки були розподілені на три групи: діагностичні, тактичні й технічні. Під діагностичними помилками розуміли неправильне уявлення про характер перелому — 3 хворі з вертикальними переломами головки і блока плечової кістки, тактика лікування котрих була змінена після виконання хворим КТ ліктьового суглоба. До тактичних помилок відносили неправильний вибір методу остеосинтезу без урахування характеру перелому відповідно до робочої класифікації (5 хворих). До технічних помилок віднесені помилки, допущені при виконанні остеосинтезу внутрішньосуглобових переломів дистального відділу плечової кістки. Такі помилки сталися в 7 хворих, що призвело до вираженого обмеження рухів у ліктьовому суглобі.
Ускладнення при лікуванні внутрішньосуглобових переломів дистального відділу нами розподілені на 4 групи. Нагноєння післяопераційної рани — одне з найбільш грізних ускладнень, здатних звести нанівець усі попередні зусилля. Ретельна підготовка шкірних покривів, застосування антибактеріальних препаратів, контрольований гемостаз, активне дренування післяопераційної рани й уважне ставлення до деталей оперативного втручання при розведенні шкіри і виділенні м’яких тканин повинні зробити ризик інфекційних ускладнень при даному виді ушкодження верхньої кінцівки не вищим, ніж при будь-якій іншій відкритій репозиції. Після обробки шкіри в операційній в обов’язковому порядку використовувалася антисептична операційна плівка. Ускладнення відзначено в 1 хворого (2 %). Утомний перелом, міграція металофіксаторів — ускладнення, що виникають за наявності мікрорухомості уламків у зоні перелому в результаті нестабільного остеосинтезу, при невиконанні хворим рекомендацій лікуючого лікаря. Уникнути цього ускладнення дозволяють проведення передопераційного планування, ретельний підбір металофіксаторів, виготовлених за сучасними технологіями, неухильне виконання техніки остеосинтезу, дотримання хворим рекомендацій лікаря. Дане ускладнення відмічалось у 2 хворих (4 %). Нейропатія ліктьового нерва може розвинутися як у результаті безпосередньо самої травми, так і в результаті оперативного втручання, при якому необхідна мобілізація ліктьового нерва під час оперативного доступу до ліктьового суглоба. Ускладнення розвинулося у 2 хворих (4 %). Однією з причин утворення гетеротопічних осифікатів вважаємо нестабільну фіксацію відламків, при котрій виникає мікрорухомість у зоні перелому, що є наслідком неправильного передопераційного планування. У групі ризику перебувають хворі, які страждають від деформуючого остеоартрозу. Дане ускладнення відзначено у 6 хворих (12 %) і призвело до розвитку вираженої контрактури ліктьового суглоба.
Таким чином, анатомічна репозиція, стабільна фіксація уламків в комбінації з атравматичною технікою і раннім початком реабілітації в післяопераційному періоді сприяють успішному лікуванню переломів дистального відділу плечової кістки.
Висновки
1. Переломи дистального відділу плечової кістки, особливо внутрішньосуглобові, становлять особливі труднощі для діагностики і вибору тактики лікування. Незважаючи на значну кількість різноманітних сучасних методів лікування даної патології, все ще залишається високою питома вага незадовільних результатів (15–40 %), і хворі визнаються інвалідами у 18–20 % випадків.
2. Консервативні методи лікування не дають можливості точного зіставлення суглобової поверхні та розпочати ранню функціональну активність у зв’язку з виникаючою нестабільністю уламків та сприяють розвитку контрактур у ліктьовому суглобі.
3. Ретроспективний аналіз результатів лікування хворих із переломами дистального відділу плечової кістки з використанням різних методик фіксації показав незадовільні результати, пов’язані з діагностичним, тактичними і технічними помилками, у 22 % хворих, що збігається з даними інших авторів.
4. Стабільно-функціональний остеосинтез переломів дистального відділу плечової кістки з можливістю активного раннього відновлення функції ліктьового суглоба сприяє зниженню термінів непрацездатності та дає позитивні результати в 78 % хворих.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
Список литературы
1. Артемьев А.А. Малоинвазивные методики в лечении сложных внутрисуставных переломов дистального отдела плечевой кости / А.А. Артемьев, Н.И. Нелин, В.В. Нахаев, М.С. Бесараб // Материалы науч.-практ. конф. с международным участием «Актуальные вопросы хирургии верхней конечности». — Курган, 2009. — С.16-17.
2. Голка Г.Г. Опыт применения пластин с угловой стабильностью в лечении внутрисуставных переломов / Г.Г. Голка, В.В. Паламарчук, К.А. Булавин, А.И. Белостоцкий, В.В. Суховицкий // Травма. — 2010. — Т. 11, № 4. — С. 421-425.
3. Морозов Д.С. Лечение внутрисуставных переломов дистального отдела плечевой кости: Автореф. дис… канд. мед. наук / Д.С. Морозов. М., 2009. 22 с.
4. Носивец Д.С. Анализ ошибок и осложнений при лечении переломов дистального метаэпифиза плечевой кости / Д.С. Носивец, Л.Ю. Науменко // Матеріали Всеукраїнської наук.-практ. конф. «Сучасні теоретичні та практичні аспекти травматології та ортопедії». — Донецьк, 2013. — С. 41-45.
5. Сравнительный анализ напряжений при различных вариантах системы «кость-шарнирный одноплоскостной аппарат внешней фиксации» в области локтевого сустава / Л.Ю. Науменко [и др.] // Ортопедия, травматология и протезирование. — 2007. — № 1. — С. 39-43.
6. Zlotolow D.A., Catalano L.W.I., Barron O.A., Glickel S.Z. Surgical exposures of the humerus // J. Am. Acad. Orthop. Surg. — 2006. — № 2. — Р. 754-765.
7. Gregory J. Galano, Christopher S. Ahmad, William N. Levine. Current Treatment Strategies for Bicolumnar Distal Humerus Fractures // J. Am. Acad. Orthop. Surg. — 2010. — № 18. — Р. 20-30.
8. Theuse of hinged external fixation to provide additional stabilization for fractures of the dista lhumerus / C.R. Deuel [et al.] // J. Orthop. Trauma. — 2007. — Vol. 21, № 5. — P. 323-329.
/24-1.jpg) Для фіксації переломів використовувались спиці Кіршнера, гвинти діаметром 3,5 мм, 1/3 трубчасті і реконструктивні пластини, премодельовані LCP-пластини з кутовою стабільністю. Залежно від типу перелому за класифікацією АО/ASIF використовувались різні способи остеосинтезу, що наведені на рис. 1. При переломах типу А, що характеризуються позасуглобовим характером, для фіксації використовували спиці або гвинти, якщо характер перелому був відривний. У разі косих позасуглобових переломів із доброю якістю кістки проводили остеосинтез гвинтами або накісткову фіксацію пластиною. При багатоуламкових переломах застосовували фіксацію двома пластинами. При внутрішньосуглобових переломах типу В однієї з колон виконували остеосинтез гвинтами або пластинами. При складних внутрішньосуглобових переломах типу С застосовували відкриту репозицію і фіксацію перпендикулярними пластинами (у фронтальній і сагітальній площині).
Для фіксації переломів використовувались спиці Кіршнера, гвинти діаметром 3,5 мм, 1/3 трубчасті і реконструктивні пластини, премодельовані LCP-пластини з кутовою стабільністю. Залежно від типу перелому за класифікацією АО/ASIF використовувались різні способи остеосинтезу, що наведені на рис. 1. При переломах типу А, що характеризуються позасуглобовим характером, для фіксації використовували спиці або гвинти, якщо характер перелому був відривний. У разі косих позасуглобових переломів із доброю якістю кістки проводили остеосинтез гвинтами або накісткову фіксацію пластиною. При багатоуламкових переломах застосовували фіксацію двома пластинами. При внутрішньосуглобових переломах типу В однієї з колон виконували остеосинтез гвинтами або пластинами. При складних внутрішньосуглобових переломах типу С застосовували відкриту репозицію і фіксацію перпендикулярними пластинами (у фронтальній і сагітальній площині).
/25-1.jpg)
/24-2.jpg)