Резюме
Актуальність. Однією з основних умов успішного лікування туберкульозного спондиліту є своєчасна діагностика цього захворювання до початку розвитку таких грізних ускладнень, як неврологічний дефіцит, напливні абсцеси, нориці, деформація хребта тощо. Мета: підвищення ефективності діагностики хворих на туберкульозний спондиліт. Матеріали та методи. Клінічним матеріалом даної публікації стали протоколи клініко-рентгенологічного обстеження, аналіз результатів дослідження й лікування 30 пацієнтів з активним туберкульозним спондилітом. Середній вік пацієнтів становив 38,2 ± 9,6 року. У переважній кількості спостережень відмічено ураження тіл двох хребців: 25 (83,25 %). Найбільш часто уражається грудопоперековий відділ хребта. Слід зазначити, що при локалізації деструктивного специфічного процесу в грудному відділі хребта залучення в запальний процес трьох тіл хребців відмічалося частіше. Результати. Бактеріологічне підтвердження діагнозу нами отримано у 12 (39,96 %) хворих, з них у 6 (19,98 %) хворих мікобактерії туберкульозу (МБТ) виділені тільки методом посіву, в інших — тільки методом бактеріоскопії, у 2 (6,72 %) випадках позитивні результати були отримані двома методами. Аналіз інформативності різних патологічних матеріалів показав, що найбільша кількість позитивних результатів, як методом посіву, так і бактеріоскопічним, отримана з вмісту абсцесів — у 9 (30 %) хворих, гній на тампонах і виділення з нориць дали суттєво менш знахідок — 2 (6,66 %) хворих. Також була низькою частота виділення МБТ з операційного матеріалу, включно з грануляціями й казеозними масами, — 5 хворих (16,65 %). Біопсійним дослідженням із застосуванням хірургічних методик діагноз туберкульозного спондиліту в досліджуваній групі був підтверджений у 30 хворих. Діагноз пухлини хребта був встановлений у 9 хворих, ще 7 пацієнтам був встановлений діагноз неспецифічного спондиліту. Пункційна біопсія напливних абсцесів дала позитивний результат в 11 хворих (52 %). Пункційна біопсія дозволила в одному випадку діагностувати метастаз раку тіла хребця, у трьох випадках — первинні пухлини хребта, у 9 хворих — туберкульоз і в 4 — неспецифічний остеомієліт хребта. За відсутності ефекту при пункційній біопсії виконували черезшкірну трепанобіопсію тіл хребців. Цим методом у 5 хворих діагностовано туберкульозний спондиліт, в одного — первинну пухлину хребта, ще в одного — метастаз раку. У жодному випадку використання пункційної й трепанаційної біопсії не було будь-яких ускладнень. Трепанобіопсія виконувалася за допомогою електронно-оптичного перетворювача заднім доступом через корінь дуги ураженого сегмента. Висновки. Проведений аналіз результатів бактеріологічного дослідження пацієнтів засвідчив порівняно низьку ефективність бактеріологічних методів діагностики при туберкульозному спондиліті й високу ефективність полімеразної ланцюгової реакції. Результати проведених біопсійних досліджень свідчать про високу ефективність і доцільність проведення етіологічної діагностики з обов’язковим дослідженням чутливості МБТ до антибактеріальних препаратів. Удосконалення етіологічної діагностики туберкульозного спондиліту є важливим фактором покращення результатів лікування даного захворювання.
Актуальность. Одним из основных условий успешного лечения туберкулезного спондилита является своевременная диагностика этого заболевания до начала развития таких грозных осложнений, как неврологический дефицит, натечные абсцессы, свищи, деформация позвоночника и т.д. Цель: повышение эффективности диагностики больных с туберкулезным спондилитом. Материалы и методы. Клиническим материалом данной публикации стали протоколы клинико-рентгенологического обследования, анализ результатов исследования и лечения 30 пациентов с активным туберкулезным спондилитом. Средний возраст пациентов составил 38,2 ± 9,6 года. В подавляющем числе наблюдений отмечены поражения тел двух позвонков: 25 (83,25 %). Наиболее часто поражается грудопоясничный отдел позвоночника. Следует отметить, что при локализации деструктивного специфического процесса в грудном отделе позвоночника вовлечение в воспалительный процесс трех тел позвонков отмечалось чаще. Результаты. Бактериологическое подтверждение диагноза получено нами у 12 (39,96 %) больных, из них у 6 (19,98 %) больных микобактерии туберкулеза (МБТ) выделены только методом посева, в других — только методом бактериоскопии, в 2 (6,72 %) случаях позитивные результаты были получены двумя методами. Анализ информативности различных патологических материалов показал, что набольшее число положительных результатов, как методом посева, так и бактерио-скопическим, получено из содержимого абсцессов — у 9 (30 %) больных, гной на тампонах и отделяемое из свищей дали значительно менше находок — у 2 (6,66 %) больных. Также была низкой низкая частота выделення МБТ из операционного материала, включая грануляции и казеозные массы — у 5 больных (16,65 %). Биопсийным исследованием с применением хирургических методик диагноз туберкулезного спондилита в исследуемой группе был подтвержден у 30 больных. Диагноз опухоли позвоночника был установлен у 9 больных, а 7 пациентам был установлен диагноз неспецифического спондилита. Пункционная биопсия натечных абсцессов дала положительный результат у 11 больных (52 %). Пункционная биопсия позволила в одном случае диагностировать метастаз рака тела позвонка, в трех случаях — первичные опухоли позвоночника, у 9 больных — туберкулез и у 4 — неспецифический остеомиелит позвоночника. При отсутствии эффекта пункционной биопсии выполняли чрескожную трепанобиопсию тел позвонков. Этим методом у 5 больных диагностирован туберкулезный спондилит, у одного — первичная опухоль позвоночника, еще у одного — метастаз рака. Ни в одном случае применения пункционной и трепанационной биопсии мы не имели каких-либо осложнений. Трепанобиопсия применялась с помощью электронно-оптического преобразователя задним доступом через корень дуги пораженного сегмента. Выводы. Проведенный анализ результатов бактериологического исследования пациентов засвидетельствовал сравнительно низкую эффективность бактериологических методов диагностики при туберкулезном спондилите и высокую эффективность полимеразной цепной реакции. Результаты проведенных биопсийных исследований свидетельствуют о высокой их эффективности и целесообразность проведения этиологической диагностики с обязательным исследованием чувствительности МБТ к антибактериальным препаратам. Усовершенствование этиологической диагностики туберкулезного спондилита является важным фактором улучшения результатов лечения данного заболевания.
Background. One of the main conditions for successful treatment of tuberculous spondylitis is the timely diagnosis of this disease before the development of such severe complications as neurological deficiency, congestive abscesses, fistulas, spinal deformation, etc. The purpose of the study was to improve diagnostic efficiency in patients with tuberculous spondylitis. Materials and methods. The protocols of clinical and radiological examination, assessment of the findings and treatment of 30 patients with active tuberculous spondylitis served as clinical materials for this article. The average age of patients was 38.2 ± 9.6 years. The vast majority of patients had lesions of two vertebral bodies: 25 (83.25 %). Thoracolumbar spine was the most often affected area. It should be noted that when destructive specific process was located in thoracic part of the spine, three bodies of vertebrae were involved in the inflammation more often. Results. Bacteriological confirmation of the diagnosis was obtained in 12 (39.96 %) patients, of whom Mycobacterium tuberculosis were identified only by culture in 6 (19.98 %), in others — only by bacterioscopy and in 2 (6.72 %) cases, positive results were obtained by both methods. Assessment of information content of different pathological material showed that the highest number of positive results, both by culture and bacterioscopy, was obtained from the abscess contents — 9 (30 %) cases, pus in tampons and secretion from the fistulas were detected significantly less frequently — only in 2 (6.66 %) patients. Moreover, the frequency of Mycobacterium tuberculosis detection in the operating material, including granulations and caseous masses, was low — 5 cases (16.65 %).
Biopsy using surgical techniques was applied to confirm tuberculous spondylitis in 30 patients in the study group. The diagnosis of spine tumors was established in 9 persons, and other 7 patients were diagnosed with nonspecific spondylitis. Fine-needle aspiration of congestive abscesses was positive in 11 patients (52 %). Fine-needle aspiration allowed diagnosing metastasis of the vertebral cancer in one case, the primary tumor of the spine in three cases, tuberculosis in 9 patients and non-specific vertebral osteomyelitis in 4 cases. If puncture biopsy was ineffective, percutaneous core-needle biopsy of the vertebral bodies was performed. This method allowed diagnosing tuberculous spondylitis in 5 patients, primary tumor of the spine in one and cancer metastasis in another patient. The use of fine-needle and core-needle biopsy did not result in any complications. Core-needle biopsy was performed under electronic image converter guidance in posterior approach through the root of the arc of the affected segment. Conclusions. The conducted analysis of bacteriological findings in patients showed a relatively low effectiveness of bacteriological methods of diagnosis in tuberculous spondylitis and high efficiency of polymerase chain reaction. The results of biopsy studies indicate the high efficiency and expediency of etiological diagnosis with obligatory research of Mycobacterium tuberculosis sensitivity to anti-bacterial agents. Improvement of etiological diagnosis of tuberculous spondylitis is an important factor in improving the treatment outcomes in this disease.
Вступ
Однією з основних умов успішного лікування туберкульозного спондиліту (ТС) є своєчасна діагностика цього захворювання до початку розвитку таких грізних ускладнень, як неврологічний дефіцит, напливні абсцеси, нориці, деформація хребта тощо [2–7].
Діагностика туберкульозу хребта будується на зіставленні клінічних, лабораторних, бактеріологічних, рентгенологічних даних, результатів застосування нових методів променевої діагностики [4–8].
Можна виділити два основні типи діагностичних методів: виявлення характерних змін у тканинах опорно-рухового апарату й виявлення збудника туберкульозу. Відповідно виділяються прямі й непрямі методи діагностики. Щодо виявлення характерних змін у тканинах опорно-рухового апарату прямими методами будуть морфологічні й променеві, непрямими — класичні методи обстеження хворого, лабораторні дослідження, методи функціональної діагностики. Щодо виявлення збудника та його ідентифікації прямими методами діагностики будуть мікроскопія, виділення культури, молекулярна діагностика, непрямими — туберкулінодіагностика, визначення антигенів, протитуберкульозних антитіл — імуноферментний аналіз [5, 6, 8, 9].
Мета дослідження: підвищення ефективності діагностики хворих на туберкульозний спондиліт.
Матеріали та методи
Клінічним матеріалом даної публікації стали протоколи клініко-рентгенологічного обстеження, аналіз результатів дослідження й лікування 30 пацієнтів з активним туберкульозним спондилітом, оперованих на базі відділення кістково-суглобового туберкульозу Обласного протитуберкульозного диспансеру (ОПТД) № 1 м. Харкова згідно з договором № 1031/04-16 від 8 квітня 2016 р. і на клінічній базі кафедри травматології й ортопедії ХНМУ у відділеннях травматології й ортопедії Комунального некомерційного підприємства «Міська клінічна лікарня швидкої та невідкладної медичної допомоги ім. проф. О.І. Мещанінова» Харківської міської ради в період з 2012 по 2017 роки, де лікувались пацієнти з ТС, які не становили ніякої загрози для оточення в епідеміологічному плані, з так званими закритими формами захворювання (без наявності нориць, сполучних туберкульозних уражень легень).
Критерії включення пацієнтів у дослідження: ТС в активній фазі (верифікований патоморфологічно і/або бактеріологічно).
Критерії виключення пацієнтів із дослідження:
— вік понад 75 років;
— попередні операції на хребті;
— наявність декомпенсованих супутніх (НЕ туберкульозних) уражень.
Середній вік пацієнтів становив 38,2 ± 9,6 року.
Розподіл хворих за локалізацією ураження й кількістю уражених хребців подано в табл. 1. У переважній більшості спостережень мало місце ураження тіл двох хребців — 25 (83,25 %). Найбільш часто уражався грудопоперековий відділ хребта. Слід зазначити, що при локалізації деструктивного специфічного процесу в грудному відділі хребта залучення в запальний процес трьох тіл хребців відмічалося частіше.
Дослідження методом полімеразної ланцюгової реакції
Для виконання полімеразної ланцюгової реакції (ПЛР) використовували сертифіковану ПЛР-тест-систему «АмпліСенс-100 МТБ-ком». Саме дослідження й інтерпретацію результатів виконували відповідно до інструкції (протоколу) у сертифікованій лабораторії ОПТД № 1 м. Харкова згідно з договором № 1031/04-16 від 8 квітня 2016 р.
Вибір клінічного матеріалу для дослідження визначається найбільш імовірним місцем локалізації збудника. Принципово важливою є наявність контакту патологічного матеріалу, що досліджується, з вогнищем деструкції. У нашому випадку це синовіальна рідина, гній із напливних абсцесів, матеріал нориці.
Забір біологічного матеріалу проводився в стерильних умовах шляхом пункції напливного абсцесу. Кількість матеріалу для дослідження не повинна була бути надмірною, оскільки разом зі збудником у пробу потрапляють речовини, які можуть викликати інгібування ПЛР або сприяти деградації ДНК при зберіганні й транспортуванні.
Для постановки ПЛР необхідно відібрати 0,2–1,0 мл пунктату напливного абсцесу в суху стерильну пробірку, матеріал для дослідження має бути свіжим, не охолодженим і не замороженим. Пробірки зі зразками патанатомічного матеріалу центрифугували протягом 10–15 хвилин при 12000 об/хв, ретельно видаляли піпеткою верхній шар рідини, залишали на дні близько 50 мкл. До рідкої суспензії, що залишилася в пробірці, додавали реактив із пробірки з набору для виділення ДНК із біопроб, ретельно перемішували за допомогою піпетки, отриману суспензію вміщували назад у пробірку з кришкою, що защіпається.
Подальше обстеження виконували згідно з протоколом дослідження.
Методи бактеріологічного дослідження
Відомо, що найбільш доступним і швидким методом визначення мікобактерій туберкульозу (МБТ) є мікроскопія. Бактеріологічними методами, що найбільш часто використовуються для визначення МБТ, є пряма мікроскопія мазків і мікроскопія мазків, підготовлених після збагачення (центрифугування, флотації, мікрофлотації) з наступним забарвленням за Цилем — Нільсеном або люмінесцентними фарбниками.
Бактеріологічні дослідження й ПЛР проводили в бактеріологічній лабораторії ОПТД № 1 м. Харкова сумісно з лікарем-бактеріологом.
Забір і підготовку патологічного матеріалу для дослідження проводили в стерильних умовах. Отриманий шприцом пунктат напливного абсцесу й патологічний матеріал, узятий при біопсії вогнища деструкції, поміщали в стерильний посуд й одразу доставляли в лабораторію. Піпеткою, попередньо змоченою стерильним ізотонічним розчином хлориду натрію, забирали 2–3 мл патологічного матеріалу, переносили у флакон із бусинами й додавали ще 2–3 мл ізотонічного розчину хлориду натрію. Флакон закривали пробкою й струшували у шутель-апараті протягом 8–10 хв. Гомогенізовану завись використовували для подальших досліджень.
При норицевих формах ТС на бактеріологічний аналіз брали виділення з нориці. При рясному виділенні гній збирали безпосередньо в пробірку. При скудному виділенні гною проводили промивання норицевого ходу стерильним ізотонічним розчином хлориду натрію, а зібрані в пробірку промивні води відправляли на дослідження.
Патоморфологічний матеріал, отриманий при оперативних втручаннях на хребцях, складався з гнійно-некротичних мас, грануляцій, рубцевої тканини й інших субстратів. Вивчення матеріалу починали з отримання гомогенної зависі. Для цього матеріал поміщали в стерильну ступку й ретельно здрібнювали стерильними ножицями. До здрібненої зависі додавали стерильний річний пісок у кількості, рівній масі препарату, потім доливали 0,5–1 мл ізотонічного розчину хлориду натрію, після чого матеріал енергійно розтирали до створення кашоподібної зависі з подальшим додаванням 4–5 мл ізотонічного розчину хлориду натрію. Отриманій масі давали відстоятися протягом 1–1,5 хв, поверхневу частину використовували для дослідження.
Для забарвлення мазків частіше використовували карболовий розчин аураміну з дозабарвлюванням кислим фуксином.
Унаслідок частої олігобацилярності, а також зниженої життєздатності й ферментної активності МБТ, виділених з осередків, для культуральної діагностики застосовували широкий комплекс живильних середовищ.
Передпосівну обробку патологічного матеріалу з метою кращої гомогенізації виконували кислотами, лугом і різними детергентами (тризамісний фосфат натрію, натрієва сіль ацетилцистеїну тощо). У нашій країні історично склалося так, що живильні середовища на яєчній основі (Левенштейна — Єнсена, Фінна-2, Огави, Анікіна, «Нова», Попеску) одержали найбільше поширення серед щільних живильних середовищ, які застосовуються для виділення МБТ. Посів матеріалу на середовище Левенштейна — Єнсена проводили в бактеріологічній лабораторії. Зростання перших колоній на класичних середовищах відзначали через 4–8 тижнів.
Оперативні й пункційні методики отримання біопсійного матеріалу
Методики хірургічного отримання біопсійного матеріалу застосовували після проведення комплексу клініко-рентгенологічних і лабораторних досліджень.
Усього із застосуванням хірургічної біопсії нами обстежено 47 хворих, які надійшли в стаціонар із підо-зрою на спондиліт. У групі обстежених хворих було 27 чоловіків і 20 жінок. Середній вік хворих становив 48,0 ± 3,5 року.
Усього від 30 хворих, яким був установлений діагноз ТС, отримано 45 зразків патологічного матеріалу. Більше число зразків обумовлено тим, що від одного пацієнта могли надходити кілька видів операційного матеріалу з різних тканин. Біологічний матеріал, отриманий з вогнищ деструкції, що вивчали під час дослідження, включав гній, грануляції, секвестри, фрагменти міжхребцевих дисків і кісток.
Методики хірургічної біопсійної діагностики полягали в пункції абсцесів, пункційній і трепанаційній біопсії тіл хребців, операційній (відкритій) біопсії. Пункції паравертебральних абсцесів виконані у 21 хворого. Пункційна біопсія тіл хребців застосована в 17 хворих. Проводилась вона під контролем електронно-оптичного перетворювача й рентгенографії. Пункція заочеревинних абсцесів проводилась також під конт-ролем ультразвукового дослідження. Черезшкірна трепанаційна біопсія тіл хребців застосована в 17 хворих. Операційна біопсія виконана нами в 13 хворих. У всіх випадках операції виконувалися з щадних задніх доступів. Тривалість обстеження з використанням хірургічних методик отримання матеріалу біопсії до встановлення діагнозу — від двох-трьох днів до двох тижнів.
Патоморфологічні дослідження
Патоморфологічні обстеження операційного матеріалу, отриманого в пацієнтів обох груп хворих, проводилися на базі патологоанатомічного відділу ОПТД № 1 м. Харкова. У складних випадках консультативну допомогу надавала лабораторія морфології сполучної тканини й експериментального моделювання ДУ «Інститут патології хребта та суглобів ім. проф. М.І. Ситенка НАМН України».
Для гістологічного дослідження операційного матеріалу хворих (кісткові секвестри, некротизовані ділянки кістки, грануляції, піогенні оболонки напливних абсцесів тощо) патологічний матеріал фіксували в 10% розчині формаліну. Потім м’які тканини заливали в парафін, а кісткову тканину декальціювали в 5% розчині азотної кислоти й заливали в целоїдин. Зрізи забарвлювали гематоксиліном-еозином і пікрофуксином за Ван Гізоном і виконували світлооптичне дослідження.
Результати та обговорення
Бактеріологічне підтвердження діагнозу нами отримано у 12 (39,96 %) хворих, з них у 6 (19,98 %) хворих МБТ виділені тільки методом посіву, в інших — тільки методом бактеріоскопії, у 2 (6,72 %) випадках позитивні результати були отримані двома методами.
Аналіз інформативності різних патологічних матеріалів показав, що найбільша кількість позитивних результатів, як методом посіву, так і бактеріоскопічним, отримана з умісту абсцесів — у 9 (30 %) хворих, гній на тампонах і виділення з нориць дали значно менше знахідок — 2 (6,66 %) хворих. Також є низькою частота виділення МБТ з операційного матеріалу, включно з грануляціями й казеозними масами, — 5 хворих (16,65 %).
Отже, проведені бактеріологічні дослідження підтверджують дані інших авторів: особливістю всього патологічного матеріалу при кістково-суглобовому туберкульозі є його олігобацилярність. Це обумовлює особливе ставлення до мікробіологічного дослідження, ретельність при його проведенні й необхідність удосконалення бактеріологічних методів діагностики кістково-суглобового туберкульозу.
Результати біопсійних досліджень
Діагностичні труднощі при специфічному ураженні хребта є загальновизнаним фактом. Частка діагностичних помилок при цій патології становить від 40 до 75 %. Причиною цього є поліморфізм специфічного остеомієліту з різноманітними формами перебігу, схожими за клініко-рентгенологічною картиною на цілу низку захворювань опорно-рухового апарату, тривалий неконтрольований прийом різних антибактеріальних засобів до встановлення діагнозу.
Найбільш високоінформативними й часто єдино вірогідними методами діагностики запального процесу в хребті є ті, що засновані на вивченні тканинного діагностичного матеріалу. Різні методики хірургічного отримання біопсійного матеріалу в наших стаціонарах застосовували після проведення комплексу клініко-променевих і лабораторних досліджень.
Як зазначалось вище, усього із застосуванням хірургічної біопсії нами обстежено 47 хворих, які надійшли в стаціонар із підозрою на ТС. Біопсійним дослідженням із застосуванням хірургічних методик діагноз туберкульозного спондиліту в досліджуваній групі був підтверджений у 30 хворих. Діагноз пухлини хребта був встановлений у 9 хворих, ще 7 пацієнтам був встановлений діагноз неспецифічного спондиліту.
Пункції паравертебральних абсцесів виконані у 21 хворого. Позитивним результатом вважалося виявлення в пунктаті бактеріальної флори або МБТ, однак їх відсутність не могла свідчити проти діагнозу ТС.
Позитивний результат пункційна біопсія напливних абсцесів дала в 11 хворих (52 %).
Пункційна біопсія дозволила в одному випадку діагностувати метастаз раку тіла хребця, у 3 випадках — первинні пухлини хребта, у 9 хворих — туберкульоз і в 4 — неспецифічний остеомієліт хребта.
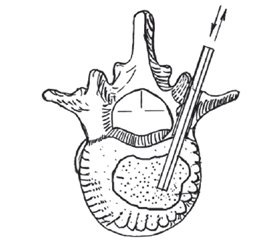
За відсутності ефекту при пункційній біопсії виконували наступний етап хірургічної методики діагностики — черезшкірну трепанобіопсію тіл хребців. Цим методом у 5 хворих діагностовано туберкульозний спондиліт, в одного — первинна пухлина хребта, ще в одного — метастаз раку. У жодному випадку використання пункційної й трепанаційной біопсії ми не мали будь-яких ускладнень. Трепанобіопсія виконувалася за допомогою електронно-оптичного перетворювача із заднього доступу через корінь дуги ураженого сегмента. Схема виконання даної маніпуляції подана на рис. 1.
Лабораторні обстеження з використанням хірургічних методик отримання матеріалу біопсії до встановлення діагнозу тривали від двох днів до двох тижнів.
Отже, використання хірургічних методик отримання біопсійного матеріалу при спондиліті й інших захворюваннях хребта в усіх випадках, що викликають будь-які труднощі при визначенні етіології патологічного процесу в хребті, дозволяє уникнути діагностичних помилок і суттєво скоротити терміни діагностичного обстеження до 2 тижнів замість 2–4 місяців, що витрачаються зазвичай для діагностичного динамічного спостереження за хворими.
Результати молекулярно-генетичних методів етіологічної діагностики
Дослідження для виявлення ДНК М.tuberculosis-complex проведені в 45 зразках. Виділення тотальної ДНК із клінічних зразків проводили з використанням набору для виділення нуклеїнових кислот «Амплітуб-РВ М-сорб-туб-2» відповідно до інструкції виробника.
ДНК М.tuberculosis-complex була виявлена методом ПЛР у реальному часі (ПЛР-РЧ) у 40 (88,8 %) із 45 зразків операційного матеріалу пацієнтів з гістологічно підтвердженим діагнозом ТС.
У цілому підтвердження діагнозу ТС результатами ПЛР-РЧ і культуральними методами було отримано в 93,7 % випадках.
Слід підкреслити значну перевагу методу ПЛР-РЧ як щодо чутливості, так і щодо швидкості отримання результату аналізу.
Отже, з огляду на унікальність діагностичного матеріалу й необхідність отримання культури М.tuberculosis не тільки для верифікації діагнозу туберкульозного спондиліту, а й для визначення лікарської чутливості штамів необхідний комплексний підхід до вибору способів виділення збудника.
Сукупно позитивний результат — виявлення збудника культуральним і/або молекулярно-генетичним методами — було отримано при дослідженні зразків операційного матеріалу у 28 пацієнтів (93,7 %) із гістологічно верифікованим діагнозом ТС.
При порівнянні діагностичної ефективності молекулярно-генетичний метод показав безперечну перевагу щодо чутливості (88,8 %) над бактеріологічними методами (39,96 % сумарно при посіві на щільні й рідке живильні середовища).
При цьому позитивний результат, отриманий методом посіву, при негативному результаті методу ПЛР-РЧ отримано лише в одному випадку.
Аналіз різних видів операційного матеріалу виявив однакову діагностичну інформативність як матеріалу, що містить гній і грануляції, так і матеріалу, що включає кісткові фрагменти.
Висновки
Проведений аналіз результатів бактеріологічного дослідження пацієнтів засвідчив порівняно низьку ефективність бактеріологічних методів діагностики при ТС і високу ефективність ПЛР.
Результати проведених біопсійних досліджень свідчать про високу ефективність і доцільність їх використання при проведенні етіологічної діагностики з обов’язковим дослідженням чутливості МБТ до антибактеріальних препаратів.
Вдосконалення етіологічної діагностики ТС є важливим фактором покращення результатів лікування даного захворювання.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
/104.jpg)

/102.jpg)