Газета «Новости медицины и фармации» №8 (695), 2019
Вернуться к номеру
Політравма при падінні з драбини
Авторы: Ломей Я.І., Демкович Т.М., Ломей Ю.Я., Лещак В.В.
КЗ СРР «Сколівська ЦРЛ», м. Сколе, Україна
Разделы: Клинические исследования
Версия для печати
Вступ
Останніми роками неймовірно збільшився потік інформації, яку ми щоденно отримуємо. Ми живемо в так званому електронному, або цифровому, світі, який буквально увійшов в нашу плоть і кров. Нас оточують комп’ютери, планшети, смартфони, айпади, інші гаджети — носії електронної інформації. Велика їх кількість проходить через наш мозок, але вирахувати головне, розібратись, що до чого, профільтрувати зміст іноді буває дуже складно, особливо людям молодого і старшого віку. Це проблема нашого сучасного електронного світу. Зараз медики спостерігають велику кількість пацієнтів, уражених синдромом хронічного інформаційного виснаження (СХІВ), або синдромом вичавленого лимона. Він являє собою сукупність психоемоційних, соматичних і поведінкових розладів, викликаних тривалим перенапруженням (високий рівень розумової діяльності і концентрації уваги) на тлі гіподинамії, низького рівня фізичної активності. Шляхом виходу із СХІВ може послужити регулярне фізичне навантаження, дотримання правил роботи з комп’ютерною технікою [1]. Багато хто з нас, особливо молодь, не уявляють собі наслідки негативного впливу останньої на організм. Люди забувають, що дотримання міри, дози — це великий дар природи. Крім отримання надмірної різноманітної інформації, сучасний світ характеризується шаленими швидкостями, складними високотехнологічними процесами, неврівноваженими стосунками людей та їх виснажливим ставленням до природних ресурсів. Не витримують природа (різні природні стихії, катаклізми), людина, рухомі механізми, що дають збої, аварії з негативними наслідками — отриманням травм різного ступеня тяжкості, іноді — значної кількості потерпілих [2].
Наводимо клінічний випадок з нашої практичної роботи отримання політравми, множинних –переломів кісток тіла при падінні у людини старшого віку.
Клінічний випадок
У КЗ СРР «Сколівська ЦРЛ», хірургічне відділення, 03.05.2018 о 18-й годині надійшла потерпіла С., 73 р., жителька одного із сіл району, зі скаргами на болі в ділянці правої ключиці та лопатки, правій половині грудної клітки з посиленням їх на вдиху при рухах, утруднене дихання, болі в правому колінному суглобі і верхній третині правої гомілки з обмеженою амплітудою рухів, загальну слабкість. Вона доставлена в лікарню бригадою екстреної медичної допомоги та медицини катастроф (ЕМД МК), яка надавала необхідний обсяг медичної допомоги згідно з Уніфікованим клінічним протоколом екстреної медичної допомоги відповідно до розділу «Політравма» [3].
З анамнезу стало відомо, що в цей же день десь о 15.30 потерпіла при спробі піднятися на горище по драбині, приставленій до зовнішньої стіни хати, впала разом з нею (раптово запаморочилась голова при повороті праворуч, не втримала рівновагу) з висоти 1,5 м на заасфальтовану доріжку, ударившись правим боком. Сусіди, почувши крики про допомогу, викликали бригаду ЕМД МК.
Хворіє тривалий час на хронічний гіпоацидний гастрит, хронічний холецистит, лівобічний гонартроз, ішемічну хворобу серця (ІХС) з миготливою тахіаритмією, цереброваскулярну хворобу з артеріальною гіпертензією, хронічну вертебробазилярну недостатність на тлі остеохондрозу шийного відділу хребта. Відмічає погіршення пам’яті, зору і слуху, дискоординацію рухів з періодичним спотиканням і падінням. Медикаментозний та алегроанамнези не обтяжені.
Status praesens objectivus
Загальний стан потерпілої середньої тяжкості. Астенічної будови тіла, пониженого харчування. Словесному контакту доступна, орієнтована у просторі і часі. Шкірні покриви бліді, акроціаноз. Артеріальний тиск 130/90 мм рт.ст. Пульс 97 уд/хв, аритмічний, задовільних якостей. Тони серця приглушені, систолічний шум над верхівкою та аортою, де й акцент ІІ тону. Над легенями дихання везикулярне, ослаблене праворуч, поодинокі вологі хрипи з обох боків. Язик вологий, обкладений нальотом. Живіт м’який, безболісний при пальпації, бере участь в акті дихання. Симптомів по–дразнення –очеревини не виявлено. Печінка і селезінка не збільшені. Симптом Пастернацького не викликається з обох сторін. Фізіологічні відправлення не порушені.
Status praesens localis
Пальпаторна болючість в ділянці середньої третини правої ключиці та лопатки, крепітація кісткових відламків. Екскурсія правої половини грудної клітки знижена, пальпаторна болючість ІІ–V ребер праворуч, підшкірна емфізема. Осьове навантаження правої нижньої кінцівки болюче. Амплітуда рухів правого плечового пояса, правого колінного суглоба обмежені.
Діагноз: політравма. Закритий правобічний перелом с/3 ключиці зі зміщенням кісткових відламків. Закритий перелом правої лопатки. Правобічні переломи ІІ–III–ІV–V ребер, підшкірна емфізема. Закритий перелом кісток правої гомілки у в/3. ІХС: дифузний коронарокардіосклероз. Миготлива аритмія, тахісистолічна форма. СНІІА.
Потерпілій проведено такі лабораторно-інструментальні обстеження.
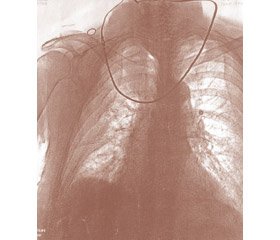
Rtg-графія ушкоджених ділянок тіла: перелом ІІ–ІІІ–IV–V ребер праворуч по середньоаксилярній лінії, підшкірна емфізема. Перелом правої ключиці в с/3 з боковим зміщенням та заходженням кісткових відламків один за одний на 3 см. Перелом правої лопатки. Багатовідламковий перелом обох кісток правої гомілки у в/3.
Загальний аналіз крові: еритроцити — 3,7 Т/л, гемоглобін — 113 г/л, лейкоцити — 8,9 Г/л, еозинофіли — 2 %, нейтрофіли паличкоядерні — 5 %, сегментоядерні — 60 %, лімфоцити — 30 %, моноцити — 3 %, швидкість осідання еритроцитів — 2 мм/год. Глюкоза крові — 5,8 ммоль/л. Біохімічний аналіз крові: загальний білок — 50 г/л, загальний білірубін — 18,4 мкмоль/л, прямий білірубін — 4,3 мкмоль/л, непрямий білірубін — 14,1 мкмоль/л, аланінамінотрансфераза — 0,80 мкмоль/л, аспартатамінотрансфераза — 0,36 мкмоль/л, сечовина — 6,2, креатинін — 0,124 ммоль/л. Коагулограма крові: протромбіновий час — 17", протромбіновий індекс — 88 %, час рекальцифікації плазми крові — 1'15". Кров на RW — негативна. Загальний аналіз сечі: колір жовтий, питома вага — 1010, білка і цукру не виявлено, плоский епітелій — 2–4, лейкоцити — 6–7, еритроцити — 0–1 в полі зору, оксалати — ++. У калі не виявлено яєць глистів. Електрокардіографія: миготлива аритмія (фібриляція передсердь), тахісистолічна форма. Частота серцевих скорочень — 95–120 уд/хв. Неповна блокада правої ніжки пучка Гіса. Помірна гіпертрофія лівого шлуночка.
Ультразвукове дослідження (УЗД) органів черевної порожнини
Печінка не збільшена, структура гомогенна, ехогенність підвищена, край гострий, контур рівний. Жовчний міхур розмірами 5,0 × 2,0 см, стінки потовщені, вміст анехогенний. Підшлункова залоза простежується на всьому протязі, підвищеної ехогенності, структура гомогенна, контур рівний. Селезінка не збільшена, гомогенна. Нирки звичайних розмірів, паренхіма виражена рівномірно, нирковий синус ущільнений. Сечовий міхур без об’ємних утворень, стінки виражені рівномірно, вміст анехо–генний. Вільна рідина в плевральних та черевній порожнинах не візуалізується.
Висновок. УЗД-ознаки дифузних змін в печінці та підшлунковій залозі.
Від оперативного втручання пацієнтка категорично відмовилась. Після проведеного відповідного консервативного лікування і зняття скелетного витягу за праву п’яткову кістку, накладеного при надходженні, та іммобілізації гіпсовою пов’язкою правої гомілки до нижньої третини правого стегна 24.05 2018 пацієнтка за вимогою виписана додому на амбулаторне лікування. При Rtg-контролі стояння кісткових відламків задовільне.
Катамнез: через 5 місяців стан пацієнтки задовільний, іноді відчуває дискомфорт у місцях переломів при зміні погодних умов.
Перебіг та обговорення даного випадку
У людини упродовж життя/діяльності, крім набуття безцінного досвіду, яким вона не завжди може скористатися правильно через незалежні від неї причини, з’являється багато хвороб — цілий букет взаємообумовлених і взаємообтяжених патологічних станів. Поліморбідність в старості підсилюється віковими змінами в органах і системах організму. В даний час 30–50 % людей похилого віку отримують недостатню кількість вітаміну D, що призводить до зменшення маси і сили м’язів і кісток, відповідно, до саркопенії і остеопорозу («розрідження» кісток). При саркопенії людина відчуває загальну слабкість, зменшується бажання що-небудь робити, виконувати прості повсякденні справи, відчуття млявості м’язів, неможливість стояти з виправленою спиною і розправленими плечима упродовж кількох хвилин тощо. Головними причинами розвитку її вважаються гіподинамія та недостатнє надходження/засвоєння білка, обумовлене різними захворюваннями. Як правило, клінічна картина саркопенії проявляється після 60 років, хоча може бути значно раніше, навіть у 30–40 років. Процес втрати маси м’язів починається після 30–40 років і на цьому етапі легко контролюється, є оборотним. Після 70 років швидкість її збільшується у рази, може досягати 10–15 % за рік [4].
Остеопороз — прогресуюче захворювання, при якому знижується мінеральна щільність кісткової тканини, відповідно кістки стають пористими і крихкими, легше піддаються переломам при травмах. Цей процес починається після 30 років і в більшості випадків перебігає непомітно, вчасно не діагностується. За даними Всесвітньої організації охорони здоров’я, серед неінфекційних захворювань він займає четверте місце після захворювань серцево-судинної системи, онкологічної патології і цукрового діабету і є основною причиною переломів у віці понад 50 років. В цей час бажано вимірювати ріст щорічно. Зменшення його на 2 см за рік — серйозний привід для обстеження. Кістки людей похилого віку ламаються набагато легше, ніж у молодих. Переломи є низькоенергетичними, виникають навіть при падінні з висоти свого росту. Кальцій — важливий компонент кісткового здоров’я, у кістках знаходиться до 99 % його вмісту в організмі. Він життєво необхідний кожній клітині, включаючи клітини серця, нервів і м’язів. В організмі існує чітка система підтримки постійної концентрації його для того, щоб при необхідності забезпечувати його надходження в тканини. У 15–20 років ріст кісток у довжину призупиняється. Оптимальне споживання кальцію і достатня фізична активність забезпечують формування пікової кісткової маси до 20–30 років. Чим вона вища, тим менша ймовірність того, що з часом кістки стануть більш тонкими і крихкими. Дітям віком 4–8 років необхідно 800 мг кальцію на добу, 9–18 років — 1300 мг, дорослим — 1000 мг, вагітним — 1000–1500 мг. При недостатньому надходженні кальцію в організм, а сприяють цьому хронічні запальні процеси шлунково-кишкового тракту, гіперпаратиреоз, колагенози, прийом гормональних препаратів, куріння, вживання алкоголю, незбалансоване харчування тощо, він вимивається з кісток для забезпечення здорового функціонування організму. Збалансований раціон має включати молоко, кисломолочні продукти, свіжі фрукти, овочі (різні сорти капусти, морква, ріпа), бобові, волоські горіхи, насіння гарбуза і соняшника, рослинні олії, морепродукти, рибу тощо. Погіршують засвоєння кальцію, сприяють його вимиванню з організму цукор, мед, макарони, білий пшеничний хліб, кава, чай, газовані напої та м’ясні продукти промислової переробки, овочі зі щавелевою кислотою (петрушка, щавель, ревень), кухонна сіль тощо. Велику роль в обміні кальцію в організмі відіграє вітамін D (морепродукти, риба, жовтки яєць), що сприяє його засвоєнню. Навіть при нормальних значеннях кальцію в крові слід приймати вітамін D з профілактичною метою в дозі 2 краплі на день, тобто 14–15 крапель на тиждень, чи до 60 крапель на місяць. А в старшому віці доза його збільшується в 2–2,5 раза. Слід більше перебувати на свіжому повітрі, де під впливом сонячних променів останній синтезується в шкірі [5].
☼ А як у більшості з нас проходить життя?
Зранку встав, випив чашку кави, а то й дві, затягнувся сигаретою, сів у машину/автобус, приїхав на роботу, сів перед комп’ютером, потім знову в транспорт, ситна вечеря, диван, телевізор, неспокійний сон. Обсяг рухів мінімальний. І так день у день. Наслідки будуть плачевні і не забаряться в часі.
Падіння — один з імовірно важливих синдромів людей похилого віку. Падає ні з сього ні з того, як кажуть, на рівному місці, приблизно 40 % людей, старших за 70 років. Чим старіша людина, тим вищий у неї ризик розвитку синдрому падіння. У віці понад 80 років він зустрічається у більше ніж половини пацієнтів. Сприяє падінню ціла низка факторів: погане освітлення, відсутність поручнів, волога підлога у ванній кімнаті, погіршення зору, слуху, пам’яті (когнітивні розлади), прийом седативних ліків, м’язова слабкість, патологія суглобів нижніх кінцівок (кокс-, гонартрози), синдром вікової стопи з дефіцитом догляду за ними, неправильний прийом гіпотензивних препаратів і периферичних вазодилататорів (нітрогліцерин) тощо. Пам’ятайте, що 75 % падінь у людей похилого віку стаються, коли вони спускаються сходами [6].
Отже, у нашої потерпілої були такі передумови для падіння: похилий вік, цереброваскулярна хвороба з артеріальною гіпертензією, хронічна вертебробазилярна недостатність, обумовлена –остеохондрозом шийного відділу хребта, ліво–бічний гонартроз, хронічний гіпоацидний гастрит (погано засвоюється кальцій), ІХС, миготлива тахіаритмія, СНІІА. Усім цим букетом патологічних станів потерпіла, на жаль, скористалася сповна, отри–мавши політравму з численними переломами кісток тіла.
Висновки і рекомендації
1. Завжди і скрізь слід тверезо оцінювати можливості і сили свого організму перед виконанням будь-якої роботи, завдання, тим більше у похилому віці.
2. Вести здоровий спосіб життя, дотримуватись принципів раціонального і збалансованого харчування.
3. Приймати з профілактичною та лікувальною метою вітамін D та препарати кальцію при потребі.
4. Не допускати поліпрагмазії при лікуванні хворих. Ураховувати, без чого можна обійтися в конкретному випадку.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.

/u/24-1.jpg)