Вступ
Постраждалі з переломами кісток передпліччя становлять один із найбільш численних контингентів хворих. За даними низки авторів, переломи кісток передпліччя досить поширені — від 9,1 до 36,5 % серед усіх кісткових пошкоджень, причому до 86 % випадків зустрічаються в молодому працездатному віці.
Передпліччя є складною двокістковою структурою з певною кількістю м’язів, через що зсуви кісткових уламків мають різну спрямованість, що значно ускладнює репозицію. Нерідко зустрічається інтерпозиція м’язових волокон між зміщеними фрагментами. Добрий функціональний результат лікування можна досягти при точному зіставленні й надійній фіксації кісткових структур передпліччя, що сприяє відновленню біомеханіки. У свою чергу, недотримання цих умов веде не тільки до порушення функції супінації, пронації та обмеження рухової активності, а й до незрощення [1, 2], частота якого при консервативному лікуванні досягає 30 %.
Основним методом лікування таких хворих є оперативний, при якому найбільшу поширеність одержав накістковий остеосинтез [11].
На даний час запропонована безліч конструкцій для накісткового остеосинтезу кісток передпліччя, із яких найбільш часто застосовуються пластини з обмеженим контактом (LC-DCP) і кутовою стабільністю гвинтів, що забезпечують добру репозицію й стабільну фіксацію. Однак накісткова фіксація, особливо при переломах обох кісток передпліччя, супроводжується додатковим масивним ушкодженням оточуючих м’яких тканин сегмента внаслідок необхідності широкого розкриття зони перелому й скелетування уламків, що в 5,7 % випадків призводить до вповільненої консолідації, у 3–10 % — до незрощень, у 3–5,3 % випадків супроводжується інфекційними ускладненнями. Частота рефрактур після видалення пластин — від 1,9 до 30,4 % [6, 7, 10].
Позавогнищевий остеосинтез апаратами зовнішньої фіксації в спицевому, стрижневому та спицестрижневому варіантах, незважаючи на переваги, має низку недоліків, пов’язаних із високою чутливістю ковзних структур передпліччя до тривалого знаходження в м’яких тканинах стрижнів і спиць, що тією чи іншою мірою блокують рухи м’язів і сухожиль, та значною кількістю інфекційних ускладнень, тому він застосовується рідше [8, 9].
Інтрамедулярний остеосинтез порівняно з іншими методами має такі переваги: малоінвазивність та відсутність відкритого доступу до місця перелому, що знижує ризик порушення консолідації й інфекційних ускладнень, так само інтрамедулярний фіксатор перебуває в анатомічній осі кістки [3–5], що забезпечує стабільну фіксацію й сприяє правильному розподіленню функціональних навантажень у ранньому післяопераційному періоді.
Це робить актуальною проблему вибору строків й методу оперативного лікування переломів кісток передпліччя залежно від рівня, характеру й ступеня пошкодження однієї або обох кісток.
Мета дослiдження — оцiнити ефективнiсть використання методу блокуючого iнтрамедулярного остеосинтезу для лiкування постраждалих із діафізарними переломами кісток передпліччя.
Матеріали та методи
Із 2012 по 2018 р. у травматологічному відділенні КЗ ОЛІЛ (МЛ № 2) м. Маріуполя проводилося лікування 25 постраждалих із переломами діафіза кісток передпліччя. Із них були прооперовані методом блокуючого iнтрамедулярного остеосинтезу 23 пацієнти із закритими переломами та їх наслідками. У всіх 23 випадках як варіант оперативного лікування був застосований інтрамедулярний остеосинтез блокуючими канюльованими стрижнями Charfix Chm (Польща). 21 пацієнт був прооперований у строки від третьої доби до 21-ї доби після травми, в 4 оперативне втручання проведене після формування несправжнього суглоба, у віддалений термін після раніше проведеного остеосинтезу або консервативного лікування. Також у 2 пацієнтів був здійснений комбінований остеосинтез у вигляді інтрамедулярної фіксації стрижнями Богданова та позавогнищевий остеосинтез апаратом зовнішньої фіксації спицестрижневого та стрижневого типів в одному випадку при переломі променевої та ліктьової кістки, в іншому випадку — при ізольованому переломі променевої кістки.
Усі переломи кісток передпліччя були закритими.
Середній вік пацієнтів становив 38 років (20–62 роки). Чоловіків було 15 (60,0 %), жінок — 10 (40,0 %).
Згідно із класифікацією переломів АО та за локалізацією досліджувана група розподілялася так: 3 (А1 — 1, В1 — 2) випадки — ізольований перелом ліктьової кістки, 3 (А2 — 2, В2 — 1) випадки — ізольований перелом променевої кістки, 1 випадок — несправжній суглоб ліктьової кістки, 2 випадки — несправжній суглоб променевої кістки, 2 — неконсолідований перелом обох кісток передпліччя, 14 (А3 — 10, В3 — 4) випадків — перелом обох кісток передпліччя.
Причиною травми вказаних постраждалих були: дорожньо-транспортні пригоди — 3 випадки (усі всередині транспортного засобу), падіння в побуті — 17 хворих, кримінальна травма — прямий удар — 2 постраждалі, травма на виробництві з елементами ротаційно-тракціоного механізму пошкодження — 3 хворі.
Оцінювалися результати лікування постраждалих на основі таких критеріїв: обмеження обсягу рухів у суглобах, вкорочення сегмента, деформація сегмента, рентгенологічні дані, нейротрофічні розлади кінцівки, наявність інфекційних ускладнень. Позитивним вважали результат при наявності повної консолідації переломів, відновленні обсягу рухів у суміжних суглобах, відсутності вкорочення сегмента та деформації, відсутності нейротрофічних розладів.
Задовільним вважали результат, при якому наставало зрощення перелому, але можливою була наявність контрактури в суміжних суглобах, що вимагала подальшої реабілітації. Нейродистрофічні розлади проявлялися у вигляді післятравматичного набряку та атрофії м’язів до 2 сантиметрів.
Незадовільним вважали результат, при якому не було зрощення перелому, було можливим виникнення несправжнього суглоба, були можливими розвиток гнійно-інфекційних ускладнень із дефектами кістки, наявність стійких контрактур у суглобах, що потребували оперативного лікування, нейротрофічних розладів, ускладнених парезами та паралічами м’язів.
Результати
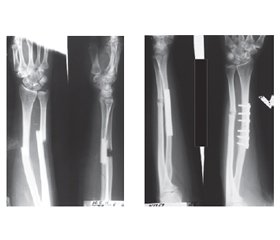
Оперативне втручання хворим за методиками БІОС здійснювалося в терміни від 3 до 17 діб із моменту травми при переломах і від 5 до 8 місяців — при наявності розладів репаративного остеогенезу.
Дана методика є мініінвазивною, тобто виконуються всього 2 розрізи розміром 1,5–2 см і 3–4 додаткових проколи розмірами до 1 см; для порівняння: при остеосинтезі пластинами виконуються два розрізи по 7–9 см кожний. Таким чином, методика дозволяє досягти відмінного косметичного результату.
Незважаючи на переваги, метод має й недоліки, головним із яких є те, що інтрамедулярна фіксація показана при простих переломах, тобто коли є два або три більші уламки, а при багатоосколкових переломах або у випадках, коли закрита репозиція уламків неможлива, необхідне застосування будь-якого іншого методу фіксації.
З усіх оперованих хворих відкриту репозицію застосовували в 10 (40,0 %) пацієнтів, закриту — у 15 (60,0 %). Показаннями до відкритої репозиції були інтерпозиція м’яких тканин, що робила неможливою закриту корекцію, відсутність консолідації перелому, формування несправжнього суглоба.
При проведенні оперативного лікування використовували стандартні рекомендації щодо інтрамедулярного блокуючого остеосинтезу з урахуванням деяких технічних моментів та рекомендацій конкретного виробника імпланту. Для дистального блокування використовували метод «вільної руки» без навігаційної системи, у нашому випадку — без ЕОП за допомогою розрахунку довжини стрижня, розташування отвору для блокуючого гвинта та кута напрямку його введення з урахуванням попередньо завданої кривизни.
Ускладнення в процесі технічного виконання методики БІОС: складнощі при введенні стрижня при вузькому каналі променевої та ліктьової кісток, що вимагало розшарувати канал у дистальному напряму або застосовувати більш тонкий стрижень, при цьому зберігалася ймовірність вторинного пошкодження кістки у вигляду розколу під час введення стрижня; наявність фізіологічного вигину кісток передпліччя, який потребує попереднього згинання стрижнів; складнощі закритої репозиції (частіше — повна її неспроможність при інтерпозиції); фіксація перелому з ротаційним зсувом дистального фрагмента кістки.
При дистальному блокуванні гвинтами виникала ситуація, коли після введення стрижня в кістковомозковий канал при введенні гвинта з деякими труднощами вдавалося потрапити в отвір у стрижні через певний вигин кісткомозкового каналу.
Після оперативного втручання зовнішню жорстку іммобілізацію кінцівки не використовували. Проводили фіксацію на косинковій пов’язці. З 2–3-ї доби після оперативного втручання починали активні та пасивні рухи в суглобах прооперованої кінцівки. У середньому на 12–13-ту добу пацієнти були виписані зі стаціонару для амбулаторного спостереження. Повне навантаження дозволяли з 10–12-го тижня після операції. Випадків незрощення кісткових уламків не було.
Видалення металевих фіксуючих конструкцій після БІОС рекомендували робити пацієнтам не раніше 12–15 місяців із моменту оперативного втручання при наявності рентгенологічних ознак повної консолідації. Результати лікування спостерігали в терміни від 4 до 24 місяців після проведеного оперативного втручання.
У більшості оперованих пацієнтів відзначені добрі ранні та віддалені результати: відсутність контрактур, посттравматичних судинних розладів, відновлення функції кінцівки констатовано раніше від рентгенологічних ознак консолідації, добрі косметичні результати.
У 22 (88,0 %) з усіх пролікованих пацієнтів результати лікування вважали добрими, у 3 (12,0 %) пацієнтів, 2 із яких були повторно оперовані на тлі несправжнього суглоба, — задовільними за рахунок наявності просупінаційних контрактур та місцевих нейротрофічних розладів у вигляді довготривалих набряків.
Висновки
1. Застосування блокуючого інтрамедулярного остеосинтезу кісток передпліччя дозволило поліпшити результати лікування й запобігти розвитку просупінаційних контрактур.
2. Висока стабільність кісткових фрагментів і застосування малоінвазивних способів фіксації дозволяє проводити раннє функціональне лікування, створює оптимальні умови для зрощення при збереженні біомеханіки кістково-м’язових структур передпліччя.
3. Використання БІОС довело свою високу ефективність при хірургічному лікуванні хворих із діафізарними переломами кісток передпліччя і дозволило отримати у 88 % хворих позитивні результати лікування.
Список литературы
1. Анкин А.Н., Анкин Н.А. Травматология (европейские стандарты). М.: МЕДпресс-информ. 2005. 495 с.
2. Васюк В.Л. Нові технології в лікуванні переломів довгих кісток та їх наслідків. Автореф. дис… д-ра мед. наук: спец. 14.01.21 «Травматологія і ортопедія». К.: АМН України. Ін-т травматології та ортопедії. 2007. 35 с.
3. Дажин А.Ю. и др. Биологический остеосинтез костей предплечья. Клиническая и экспериментальная хирургия. 2012. № 6. С. 30-34. www.jesc.ru
4. Валеев М.М., Дажин А.Ю., Чистиченко С.А., Бикташева Э.М. Тактика лечения больных с переломами костей предплечья в области диафиза на основе современных хирургических технологий. Клиническая и экспериментальная хирургия. 2013. № 3(9). С. 29-33. www.jesc.ru
5. Валеев М.М. и др. Малоинвазивный биологический остеосинтез при диафизарных переломах костей предплечья. Вестник современной клинической медицины. 2014. Т. 7, прил. 1. C. 65-69.
6. Дергачев В.В., Александров А.Н., Ванхальский С.Б. и др. Интрамедуллярный блокирующий остеосинтез — современная методика, новые сложности, осложнения. Травма. 2011. Т. 12, № 4. С. 178-181.
7. Козопас В.С. Лiкування дiафiзарних переломiв довгих трубчастих кiсток за допомогою блокуючого iнтрамедулярного металоостеосинтезу. Травма. 2015. Т. 16, № 2. С. 58-61.
8. Кривенко С.Н., Пастернак В.В., Васильев Е.В. Лечение переломов и переломовывихов предплечья аппаратом с раздельной репозицией и фиксацией костей. Травма. 2002. Т. 3, № 3. С. 287-292.
9. Кривенко С.Н., Бодня А.И. Аппараты внешней фиксации в лечении повреждений верхних конечностей. Травма. 2011. Т. 12, № 4. С. 65-67.
10. Десятерик В.И., Дунай О.Г., Шишко В.А. и др. Комбинированный метод лечения переломов костей предплечья. Травма. 2008. Т. 9, № 1. С. 45-47.
11. Müller M.E., Allgöwer M., Schneider R., Willenegger H., Perren S.M. Manual der osteosynthese: AO-technik (german edition). German: Springer. 1992. 754 p.

/69.jpg)
/70.jpg)
/70_2.jpg)