Газета «Новости медицины и фармации» №13 (734), 2020
Вернуться к номеру
Порушення харчової поведінки при різних фенотипах ожиріння у дітей
Авторы: Абатуров О.Є., д.м.н., проф., Нікуліна А.O., к.м.н.
ДЗ «Дніпропетровська медична академія Міністерства охорони здоров’я України», м. Дніпро, Україна
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
Вступ
Нераціональне харчування та відсутність адекватної фізичної активності зумовлюють епідемію дитячого ожиріння в усьому світі. Основними типами порушення харчової поведінки (ХП) при ожирінні у дітей є емоціогенний, екстернальний та обмежувальний. Емоціогенний тип ХП характеризується переїданням або гіперфагічною реакцією на стрес. Екстернальний тип ХП проявляється гіперсенситивністю на зовнішні харчові тригери незалежно від стану гомеостатичних стимулів, які обумовлюють почуття голоду (глікемії, рівня неетерифікованих жирних кислот, наповнення шлунка). Обмежувальний ХП виражається рецидивом збільшення маси тіла, спровокованим переїданням після «дієтичної депресії» на фоні гіпокалорійної дієтотерапії [12, 15].
На сьогодні ожиріння поділяється на два фенотипи: метаболічно здорове ожиріння (metabolically healthy obese, MHO), що характеризується відсутністю метаболічних порушень, та метаболічно нездорове ожиріння (metabolically unhealthy obese, MUO) з наявністю метаболічних ускладнень [1, 2, 7, 8].
Фенотип MUO проявляється ожирінням в поєднанні з інсулінорезистентністю, порушенням толерантності до вуглеводів, атерогенною дисліпідемією (гіпертриацилгліцеридемією у дітей віком 0–9 років ≥ 100 мг/дл, у дітей 10–18 років ≥ 130 мг/дл; гіперхолестеринемією ≥ 200 мг/дл; підвищеним рівнем ліпопротеїнів низької щільності ≥ 130 мг/дл і зниженим рівнем ліпопротеїнів високої щільності < 40 мг/дл, згідно з рекомендацією експертної групи Національного інституту здоров’я серця, легень та крові США (National Heart, Lung, and Blood Institute, NHLBI, 2011)), тромбогенним ризиком, підвищеним рівнем трансаміназ, відносно високим рівнем прозапальних цитокінів у сироватці крові, розвитком стеатогепатозу та підвищенням артеріального тиску понад 90-й процентиль [3, 5, 10, 17].
Мета дослідження: вивчити асоціації типу порушення харчової поведінки з фенотипами ожиріння у дітей віком 6–16 років.
Матеріали та методи
Праця є фрагментом науково-дослідної роботи кафедри педіатрії 1 та медичної генетики ДЗ «Дніпропетровська медична академія МОЗ України» «Генотип-асоційована персоналізація діагностичного та лікувального процесу у дітей з хворобами респіраторної, ендокринної та травної систем» (№ держреєстрації 0118U006629) та «Прогнозування розвитку дитячих захворювань, асоційованих з цивілізацією» (№ держреєстрації 0120U101324). Дослідження виконане за бюджетною програмою КПКВК 2301020 «Наукова і науково-технічна діяльність у сфері охорони здоров’я», фінансувалося Міністерством охорони здоров’я України за кошти державного бюджету. Дослідження проведене згідно із сучасними науковими стандартами, передбачені заходи щодо забезпечення здоров’я пацієнтa, дотримання його прав, людської гідності та морально-етичних норм у відповідності з Гельсінською декларацію, Конвенцією Ради Європи про права людини і біомедицину, Загальною декларацією про біоетику і права людини ЮНЕСКО, законами України (Конституція України (ст. 3, 21, 24, 28, 32), Основами законодавства України про охорону здоров’я (ст. 43.1, 44.1), Законом України «Про лікарські засоби» (ст. 7, 8).
Відповідно до завдань дослідження під спостереженням у дитячому ендокринологічному відділенні КНП «Дніпровська МКЛ № 9» ДМР» перебувало 109 дітей (65 хлопчиків та 44 дівчинки) віком від 6 до 16 років (середній вік — 12,14 ± 0,08 року) з діагнозом «ожиріння». До першої групи (n = 40) було включено пацієнтів з фенотипом метаболічно нездорового ожиріння, другу групу (n = 69) сформували хворі з фенотипом метаболічно здорового ожиріння. Як критерії метаболічно нездорового ожиріння у дітей та підлітків були використані рекомендації експертної групи Національного інституту здоров’я серця, легень та крові США [4, 9, 11, 13].
Для верифікації діагнозу застосовувалась класифікація ожиріння, що рекомендована для використання в клінічній практиці (наказ МОЗ України № 254 від 27.04.2006 р. «Протокол надання медичної допомоги дітям, хворим на ожиріння»).
Критерії включення: всі діти, які були задіяні в дослідженні, мали індекс маси тіла (ІМТ), що перевищував 95-й процентиль або 2SD, та проходили стаціонарне лікування в умовах ендокринологічного відділення.
Критерії виключення: пацієнти з наявністю спадкових синдромів, що супроводжуються ожирінням і захворюваннями, лікування яких потребує використання медикаментів, що впливають на обмін вуглеводів та ліпідів; вагітні.
Лабораторне обстеження включало загальноклінічне обстеження, визначення глікованого гемоглобіну, маркерів інсулінорезистентності та гіперлептинемії за допомогою імуноферментного аналізу ELISA у венозній крові в сертифікованій лабораторії Sinevo. Всім дітям проводилось ультразвукове дослідження органів черевної порожнини, нирок, наднирників, органів малого таза у дівчаток за допомогою апарата Simens Sonoline G40 (Японія) з використанням конвекційного датчика з частотою 2,5–5 МГц [4] та біоімпедансометрія з визначенням жирової маси тіла (ЖМТ) на електронних підлогових вагах Tefal Bodysignal (Франція), з дослідженням біоелектричного імпедансу (Ом) — опіру тканин при проходженні безпечного електричного струму (50 кГц, 800 мкА) між контактними електродами, що розташовувались у місцях контакту зі стопами дитини на вимірювальній платформі вагів.
Голландський опитувальник харчової поведінки DEBQ містив 33 питання, кожне з яких мало 5 варіантів відповіді: «ніколи», «рідко», «іноді», «часто» і «дуже часто», які оцінювалися за шкалою від 1 до 5 балів, за винятком 31-го питання, що має зворотне значення і оцінювалось від 5 до 1 бала. Для підрахунку балів по одній із трьох шкал, що характеризують різні типи порушення ХП, складалися значення відповідей по кожному пункту й отриману суму ділили на кількість питань по цій шкалі. Блок від 1-го по 10-те питання являв шкалу обмежувальної ХП. Блок питань від –11-го по 23-те — шкалу емоціогенної ХП. Блок питань від 24-го по 33-тє — шкалу екстернальної ХП. Порушення ХП діагностувалося, якщо середнє значення набраних балів перевищувало середні показники при обмежувальній, емоціогенній і екстернальній ХП у пацієнтів з нормальною вагою, що становлять 2,4; 1,8 і 2,7 відповідно. Ступінь порушення ХП виражався в такий спосіб: «дуже низький» (0–19 %); «низький» (20–39 %); «середній» (40–59 %); «підвищений» (60–79 %); «високий» (80–100 %) [6, 14–16].
Наявність і щільність взаємозв’язків між досліджуваними параметрами встановлювали за результатами кореляційного аналізу з розрахунком коефіцієнтів рангової кореляції Спірмена (ρ). Критичне значення рівня статистичної значущості (p) для всіх видів аналізу приймалося на рівні p < 0,05 (5 %). Коефіцієнт кореляції Спірмена у діапазоні 0,7 ≤ ρ < 1 вказував на сильний кореляційний зв’язок; 0,3 ≤ ρ < 0,7 — на зв’язок середньої сили; 0 < ρ < 0,3 — на слабкий кореляційний зв’язок [3].
Результати та обговорення
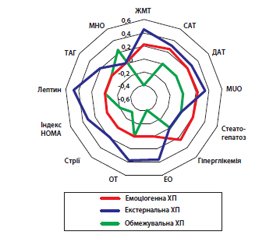
Емоціогенна харчова поведінка асоціювалaсь: із надлишком ЖМТ (ρ = +0,22); підвищеним систолічним артеріальним тиском (САТ) (ρ = +0,25) та діастолічним артеріальним тиском (ДАТ) (ρ = +0,21); MUO (ρ = +0,23); ультразвуковими ознаками стеатогепатозу (ρ = +0,2); гіперглікемією на 120-й хвилині під час проведення орального глюкозотолерантного тесту (ρ = +0,24), p < 0,05 (рис. 1).
Екстернальне порушення ХП було асоційоване з фенотипом MUO (ρ = +0,34) та екстремальним ожирінням (EO) (ρ = +0,36) і ЖМТ (ρ = +0,45); зі збільшеною окружністю талії (ОТ) (ρ = +0,37); наявністю стрій (ρ = +0,19); підвищеним САТ (ρ = +0,31), ДАТ (ρ = +0,28); наявністю інсулінорезистентності (ρ = +0,31); гіперлептинемією (ρ = +0,48) та підвищеним вмістом триацилгліцеридів (ТAГ) у крові (ρ = +0,21), р < 0,05.
Обмежувальна ХП була асоційована: з MHO (ρ = 0,24); мінімальним збільшенням індексу маси тіла, ІМТ < 97-го перцентиля (ρ = –0,42); незначним збільшенням ОТ (ρ = –0,37); невираженою прибавкою ЖМТ (ρ = –0,4); відсутністю стрій (ρ = –0,32); більш рідкісним діагностуванням інсулінорезистентності (ρ = –0,21), р < 0,05.
Найбільша частота виникнення порушень ХП спостерігалась при фенотипі MUO і становила 93,4 % (рис. 2).
Основними порушеннями при фенотипі MUO були екстернальна (3,48 ± 0,16 бала; 52,5 ± 5,09 %) та емоціогенна ХП (2,92 ± 0,24 бала; 34,2 ± 5,92 %), ступінь прояву яких оцінювався як «середній». Водночас обмежувальна ХП діагностувалась лише у 1/6 частини дітей із фенотипом MUO з «дуже низьким» ступенем прояву (2,33 ± 0,11 бала; 6,7 ± 2,46 %).
У дітей із фенотипом MHO відзначався найнижчий рівень частоти виникнення порушень ХП (22,8 %). Це пояснюється тим, що третина пацієнтів даної групи мала мінімальний надлишок маси тіла (ІМТ < 97-го процентиля) і саме у цієї частини обстежених переважала обмежувальна ХП.
Висновки
Ожиріння, що має перебіг з метаболічними ускладненнями, супроводжується порушеннями харчової поведінки у переважної більшості хворих дітей. Ризик розвитку порушень харчової поведінки і характер порушень залежать від фенотипу ожиріння. Максимальна частота зустрічальності (93,4 %) порушень харчової поведінки спостерігається у хворих дітей із фенотипом MUO, а мінімальна частота характерна для фенотипу MHO (22,8 %). Фенотип MUO асоційований з екстернальною та емоціогенною харчовою поведінкою; фенотип MHO — з обмежувальною.
Отже, вірогідність і тип порушення харчової поведінки у дітей віком 6–16 років асоційовані з фенотипами ожиріння та потребують модифікації способу життя цієї групи дітей за рахунок персоніфікованої дієтотерапії.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
Список литературы
Список літератури знаходиться в редакції

/11_m.jpg)