Журнал «Травма» Том 21, №5, 2020
Вернуться к номеру
Ефективність застосування спіральної комп’ютерної томографії при діагностиці пухлин кісток таза
Авторы: Солоніцин Є.О.(1), Проценко В.В.(1), Мазевич В.Б.(1), Коноваленко В.Ф.(2)
(1) — ДУ «Інститут травматології та ортопедії НАМН України», м. Київ, Україна
(2) — Інститут експериментальної патології, онкології і радіобіології ім. Р.Є. Кавецького НАН України,
м. Київ, Україна
Рубрики: Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
Актуальність. Пухлини кісток таза посідають шосте місце серед усіх первинних пухлин кісток (близько 16 %) та є однією зі складних і маловивчених проблем кісткової онкології, що не в останню чергу пов’язано зі складною анатомічною будовою таза людини. Мета: обґрунтувати ефективність застосування комп’ютерної томографії при виявленні пухлинного вогнища в кістках таза; визначити особливості методики контрольованої транскутанної пункційної біопсії для верифікації нозологічної форми пухлини. Матеріали та методи. Проведено аналіз обстеження 84 пацієнтів із пухлинним ураженням кісток таза шляхом візуалізації та виконання малоінвазивної біопсії під контролем спіральної комп’ютерної томографії. Результати. Внаслідок складності діагностики цієї патології 54 (64,3 %) з усіх пацієнтів при надходженні в клініку мали інший діагноз (остеомієліт, остеохондроз поперекового відділу хребта, люмбаго або невралгія, міозит, різні травматичні ушкодження). У 29 (34,5 %) пацієнтів комп’ютерна томографія дозволила визначити деструкцію кісткової тканини переднього напівкільця таза, у 53 (63,1 %) пацієнтів діагностовано пухлину в ділянці крижово-клубового зчленування або крижа, в 2 (2,4 %) випадках встановлено травматичне ушкодження кісток таза, що помилково вважалося пухлинним процесом. Гістологічну верифікацію діагнозу проводили шляхом контрольованої транскутанної пункційної біопсії, методику якої ретельно описано та проілюстровано. Висновки. Комп’ютерна томографія дозволяє об’єктивно оцінити характер пухлини, її розміри, ступінь руйнування кісткової тканини, а також проростання пухлини в інші анатомічні структури, забезпечує детальну оцінку ефективності лікування в динамиці. Проведення малоінвазивної транскутанної біопсії під контролем комп’ютерної томографії в амбулаторних умовах дає можливість швидко встановити морфологічний діагноз та відразу призначити етіологічне лікування, не втрачаючи цінного часу.
Актуальность. Опухоли костей таза занимают шестое место среди всех первичных опухолей костей (около 16 %) и являются одной из сложных и малоизученных проблем костной онкологии, что не в последнюю очередь связано со сложным анатомическим строением таза человека. Цель: обосновать эффективность применения компьютерной томографии при выявлении опухолевого очага в костях таза; определить особенности методики контролируемой транскутанной пункционной биопсии для верификации нозологической формы опухоли. Материалы и методы. Проведен анализ обследования 84 пациентов с опухолевым поражением костей таза путем визуализации и выполнения малоинвазивной биопсии под контролем спиральной компьютерной томографии. Результаты. Вследствие сложности диагностики данной патологии 54 (64,3 %) из всех пациентов при поступлении в клинику имели другой диагноз (остеомиелит, остеохондроз поясничного отдела позвоночника, люмбаго, невралгия, миозит, различные травматические повреждения). У 29 (34,5 %) пациентов компьютерная томография позволила определить деструкцию костной ткани переднего полукольца таза, у 53 (63,1 %) пациентов диагностирована опухоль в области крестцово-подвздошных сочленений или крестца, в 2 (2,4 %) случаях установлено травматическое повреждение костей таза, которое ошибочно принималось за опухолевый процесс. Гистологическую верификацию диагноза проводили путем контролируемой транскутанной пункционной биопсии, методика которой приведена и проиллюстрирована. Выводы. Компьютерная томография позволяет объективно оценить характер опухоли, ее размеры, степень разрушения костной ткани, а также прорастание опухоли в другие анатомические структуры, обеспечивает детальную оценку эффективности лечения в динамике. Выполнение малоинвазивной транскутанной биопсии под контролем компьютерной томографии в амбулаторных условиях дает возможность быстро поставить морфологический диагноз и сразу назначить этиологическое лечение, не теряя ценного времени.
Background. Pelvic bone tumors rank sixth among all primary bone tumors (about 16 %) and are one of the complex and little-studied problems of bone oncology, not least due to the complex anatomical structure of the human pelvis. The purpose was to substantiate the effectiveness of computed tomography in the detection of tumor foci in the pelvic bones and to determine the features of the technique of controlled transcutaneous puncture biopsy to verify the nosological form of the tumor. Materials and methods. The analysis of examination of 84 patients with tumor lesions of the pelvic bones was carried out by imaging and performing minimally invasive biopsy under the control of spiral computed tomography. Results. Due to the complexity of the diagnosis of this pathology, 54 (64.3 %) of all patients upon admission to the clinic had a different diagnosis (osteomyelitis, osteochondrosis of the lumbar spine, lumbago or neuralgia, myositis, various traumatic injuries). In 29 (34.5 %) individuals, computed tomography revealed the destruction of the bone tissue of the anterior half of the pelvis, 53 (63.1 %) patients were diagnosed with a tumor in the sacroiliac joint or sacrum, in 2 (2.4 %) cases, traumatic damage to the pelvic bones was found, which was mistaken for a tumor process. Histological verification of the diagnosis was performed by controlled transcutaneous puncture biopsy, the technique of which is carefully described and illustrated. Conclusions. Computed tomography allows you to assess objectively the nature of the tumor, its sizes, the degree of destruction of bone tissue, as well as the germination of the tumor in other anatomical structures, provides a detailed assessment of the effectiveness of treatment in the dynamics. Performing a minimally invasive transcutaneous biopsy under the control of computed tomography in an outpatient setting makes it possible to make quickly a morphological diagnosis and immediately prescribe etiological treatment without losing valuable time.
комп’ютерна томографія; пухлини кісток таза; рання діагностика; малоінвазивні втручання; біопсія
компьютерная томография; опухоли костей таза; ранняя диагностика; малоинвазивные вмешательства; биопсия
computed tomography; pelvic bone tumors; early diagnosis; minimally invasive interventions; biopsy
Вступ
Матеріали та методи
/34.jpg)
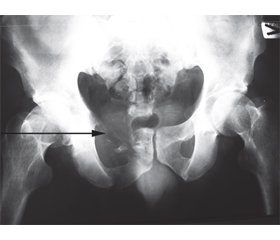
Результати та обговорення
/35.jpg)
Висновки
1. Wei Guo, Francis J. Hornicek, Franklin H. Sim. Surgery of the Pelvic and Sacral Tumor. 2020. 280. doi: 10.1007/978-94-024-1945-0.
2. P. Diana Afonso, Marc-André Weber, Amanda Isaac, Johan L. Bloem. Hip and Pelvis Bone Tumors: Can You Make It Simple? Semin Musculoskelet Radiol. 2019. 23(03). e37-e57. doi: 10.1055/s-0039-1684023.
3. Бабоша В.А., Лобанов Г.В., Шимченко В.А., Солоницин Е.А. и др. Опухоли костей таза. Диагностика и лечение. Ортопедия, травматология и протезирование. 2005. 3. 35-37.
4. Oñate Miranda M., Moser T.P. A practical guide for planning pelvic bone percutaneous interventions (biopsy, tumour ablation and cementoplasty). Insights Imaging. 2018. 9. 275-285. doi: 10.1007/s13244-018-0600-y.
5. Hu H.J., Huang Y.W., Zhu Y.C. Tumor feeding artery reconstruction with multislice spiral CT in the diagnosis of pelvic tumors of unknown origin. Diagn Interv Radiol. 2014 Jan-Feb. 20(1). 9-16. doi: 10.5152/dir.2013.12176. PMID: 24100058. PMCID: PMC4463243.
6. Anderson M.W., Temple H.T., Dussault R.G., Kaplan P.A. Compartmental anatomy: relevance to sta-ging and biopsy of musculoskeletal tumors. AJR Am. J. Roentgenol. 1999. 173. 1663-1671. doi: 10.2214/ajr.173.6.10584817.
7. Traina F., Errani C., Toscano A. et al. Current concepts in the biopsy of musculoskeletal tumors. J. Bone Joint Surg. Am. 2015. 97. e7. doi: 10.2106/JBJS.N.00661.

/36.jpg)