Международный эндокринологический журнал Том 16, №7, 2020
Вернуться к номеру
Соматичне та психічне здоров’я дітей з ожирінням
Авторы: Сорокман Т.В., Макарова О.В.
Вищий державний навчальний заклад України «Буковинський державний медичний університет», м. Чернівці, Україна
Рубрики: Эндокринология
Разделы: Клинические исследования
Версия для печати
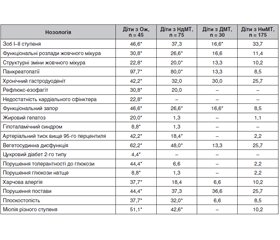
Актуальність. Ожиріння належить до групи психосоматичних захворювань. Уже в дитячому віці при надлишковій масі тіла визначаються функціональні відхилення з боку центральної і вегетативної нервових систем, ендокринних залоз, внутрішніх органів. Мета: дослідити стан соматичного та психічного здоров’я в дітей із надлишковою масою тіла та ожирінням. Матеріали та методи. Обстежено 325 дітей віком 13–18 років: надлишок маси тіла (НдМТ) відзначався в 75 осіб, ожиріння (Ож) — у 45, дефіцит маси тіла — у 30, нормальна маса тіла — у 175 осіб. Індекс маси тіла оцінювали за стандартизованими перцентильними таблицями (ВООЗ, 2007). Усіх дітей оцінювали за особистісним запитальником Айзенка (H. Eysenk), колірним тестом М. Люшера (М. Luscher), тестом малюнкової асоціації С. Розенцвейга в модифікації С. Лукіна, А. Суворова. Для статистичної обробки результатів (кількісний та якісний аналіз із розрахунком середніх і відносних величин, визначення статистичної значущості за критерієм χ2 для абсолютних величин та за методом кутового перетворення Фішера рφ для відносних величин) використано статистичні модулі програми Statistica v.6.0 із використанням кореляційного аналізу. Результати. Більше ніж у половини дітей із НдМТ та Ож установлено порушення в стані соматичного здоров’я: зоб I–II ступеня (46,6 %), функціональні (30,8 %) та структурні (22,8 %) порушення жовчного міхура, дифузні зміни підшлункової залози (100 %), гастродуоденіт (38,4 %), гастрит (34,1 %), рефлюкс-езофагіт (18,8 %), у кожного третього підлітка (33,3 %) відзначалася недостатність нижнього кардіального сфінктера. Половина дітей з Ож мали інтрапсихологічну спрямованість, тривожний та егоцентричний тип реакцій, астенодепресивну акцентуацію характеру. Вираженість особистісної дезадаптації дітей із НдМТ та Ож збільшувалась із прогресуванням захворювання (відношення шансів 5,63, 95% довірчий інтервал 2,11–15,08). Третина дітей з Ож відчувала різноманітні страхи і фобії. Серед психологічних типів особистості інтроверсія (71,1, %) значно переважала над екстраверсією (8,8 %) й амбіверсією (19,1 %). Висновки. Отримані результати визначають необхідність проведення моніторингу чинників ризику розвитку ожиріння, стану здоров’я дітей із надлишковою масою тіла та ожирінням і забезпечення медико-психологічного супроводу з метою збереження здоров’я і підвищення якості життя.
Актуальность. Ожирение относится к группе психосоматических заболеваний. Уже в детском возрасте при избыточной массе тела определяются функциональные отклонения со стороны центральной и вегетативной нервных систем, эндокринных желез, внутренних органов. Цель: исследовать состояние соматического и психического здоровья у детей с избыточной массой тела и ожирением. Материалы и методы. Обследованы 325 детей в возрасте 13–18 лет: избыток массы тела (ИМТ) отмечался у 75 лиц, ожирение (Ож) — у 45, дефицит массы тела — у 30, нормальная масса тела — у 175 лиц. Индекс массы тела оценивали по стандартизированным перцентильным таблицам (ВОЗ, 2007). Всех детей оценивали по личностному опроснику Айзенка (H. Eysenk), цветовому тесту М. Люшера (М. Luscher), тесту рисуночной ассоциации С. Розенцвейга в модификации С. Лукина, А. Суворова. Для статистической обработки результатов (количественный и качественный анализ с расчетом средних и относительных величин, определение статистической значимости по критерию χ2 для абсолютных величин и по методу углового преобразования Фишера рφ для относительных величин) использованы статистические модули программы Statistica v.6.0 с использованием корреляционного анализа. Результаты. Более чем у половины детей с ИМТ и Ож установлены нарушения в состоянии соматического здоровья: зоб I–II степени (46,6 %), функциональные (30,8 %) и структурные (22,8 %) нарушения желчного пузыря, диффузные изменения поджелудочной железы (100 %), гастродуоденит (38,4 %), гастрит (34,1 %), рефлюкс-эзофагит (18,8 %), у каждого третьего подростка (33,3 %) отмечалась недостаточность нижнего кардиального сфинктера. Половина детей с Ож имели интрапсихологическую направленность, тревожный и эгоцентричный тип реакций, астенодепрессивную акцентуацию характера. Выраженность личностной дезадаптации детей с ИМТ и Ож увеличивалась по мере прогрессирования заболевания (отношение шансов 5,63, 95% доверительный интервал 2,11–15,08). Треть детей с Ож чувствовала различные страхи и фобии. Среди психологических типов личности интроверсия (71,1 %) значительно преобладала над экстраверсией (8,8 %) и амбиверсией (19,1 %). Выводы. Полученные результаты определяют необходимость проведения мониторинга факторов риска развития ожирения, состояния здоровья детей с избыточной массой тела и ожирением и обеспечения медико-психологического сопровождения с целью сохранения здоровья и повышения качества жизни.
Background. Obesity belongs to the group of psychosomatic diseases. Already in childhood with excess body weight, the functional abnormalities of the central and autonomic nervous systems, endocrine glands, internal organs are determined. The purpose was to investigate somatic and mental health status in overweight and obese children. Materials and methods. Three hundred and twenty-five children aged 13–18 years old were studied (overweight (OW) — 75; obesity (Ob) — 45, underweight — 30, normal body weight — 175). Body mass index was estimated using standardized percentile tables (WHO, 2007). All children were evaluated by H. Eysenck Personal Questionnaire, M. Luscher color test, S. Rosenzweig drawing association test modified by S. Lukin, A. Suvorov. The statistical modules of Statistica v.6.0 using correlation analysis were used for statistical processing of the results (quantitative and qualitative analysis with calculation of average and relative values, determination of statistical significance by the criterion χ2 for absolute values and by Fisher angular transformation method pφ for relative values). Results. More than half of children with OW and Ob have somatic health disorders: goiter I–II (46.6 %), functional (30.8 %), and structural (22.8 %) gallbladder disorders, diffuse pancreatic changes (100 %), gastroduodenitis (38.4 %), gastritis (34.1 %), reflux esophagitis (18.8 %), in every third teenager (33.3 %) experienced insufficiency of the lower cardiac sphincter. Half of the children with Ob had an intrapsychological orientation, anxious and egocentric type of reactions, asthenodepressive accentuation of character. The expressiveness of personal maladaptation of children with OW and Ob increased with the disease progression (OR 5.63, 95% CI 2.11–15.08). One child in three with Ob had multiple fears and phobias. Among the psychological types of personality, introversion (71.1 %) significantly dominated over extraversion (8.8 %) and ambiversion (19.1 %). Conclusions. The results obtained determine the need to monitor the risk factors for the development of obesity, the health status of overweight and obese children, and provide medical and psychological support to maintain health and improve quality of life.
ожиріння; надлишок маси тіла; соматичне та психічне здоров’я
ожирение; избыток массы тела; соматическое и психическое здоровье
obesity; overweight; somatic and mental health
Вступ
/52.jpg)
Матеріали та методи
Результати
/54.jpg)
Обговорення
Висновки
- Wijnhoven T.M., van Raaij J.M., Spinelli A. et al. WHO European Childhood Obesity Surveillance Initiative 2008: weight, height and body mass index in 6–9-year-old children. Pediatr. Obes. 2013. 8(2). 79-97. doi: 10.1111/j.2047-6310.2012.00090.x.
- Mehranfar S., Jalilpiran Y., Surkan P.J., Azadbakht L. Association between protein-rich dietary patterns and anthropometric measurements among children aged 6 years. Nutrition Dietetics. 2020. 1. 9. https://doi.org/10.1111/1747-0080.12609.
- American Diabetes Association. American Diabetes Association standards of medical care in diabetes-2016. Diabetes Care. 2016. 39(1). 1-112.
- Ogden C.L., Carroll M.D., Kit B.K., Flegal K.M.l. Prevalence of childhood and adult obesity in the United States, 2011–2012. J. Am. Med. Assoc. 2014. 311(8). 806-814. doi: 10.1001/jama.2014.732.
- Wang Y., Beydoun M.A., Liang L., Caballero B., Kumanyika S.K. Will all Americans become overweight or obese? estima–ting the progression and cost of the US obesity epidemic. Obes. Silver Spring Md. 2008. 16(10). 2323-2330.
- Hales C.M., Carroll M.D., Fryar C.D., Ogden C.L. Prevalence of Obesity Among Adults and Youth: United States, 2015–2016. NCHS Data Brief. 2017. 1. 1-8.
- da Fonseca A.C.P., Mastronardi C., Johar A., Arcos-Burgos M., Paz-Filho G. Genetics of non-syndromic childhood obesity and the use of high-throughput DNA sequencing technologies. J. Diabetes Complicat. 2017. 31. 1549-1561. doi: 10.1016/j.jdiacomp.2017.04.026.
- Locke A.E., Kahali B., Berndt S.I. et al. Genetic studies of body mass index yield new insights for obesity biology. Nature. 2015. 518. 197-206. doi: 10.1038/nature14177.
- Yengo L., Sidorenko J., Kemper K.E. et al. Meta-analysis of genome-wide association studies for height and body mass index in approximately 700 000 individuals of European ancestry. Hum. Mol. Genet. 2018. 27. 3641-3649. doi: 10.1093/hmg/ddy271.
- Pettersson M., Viljakainen H., Loid P. et al. Copy number variants are enriched in individuals with early-onset obesity and highlight novel pathogenic pathways. J. Clin. Endocrinol. Metab. 2017. 102. 3029-3039. doi: 10.1210/jc.2017-00565.
- Serra-Juhe C., Martos-Moreno G.A., Bou de Pieri F. et al. Novel genes involved in severe early-onset obesity revealed by rare copy number and sequence variants. PLoS Genet. 2017. 13. e1006657. doi: 10.1371/journal.pgen.1006657.
- Wheeler E., Huang N., Bochukova E.G. et al. Genome-wide SNP and CNV analysis identifies common and low-frequency variants associated with severe early-onset obesity. Nat. Genet. 2013. 45. 513-517. doi: 10.1038/ng.2607.
- Serra-Juhe C., Martos-Moreno G.A., Bou de Pieri F. et al. Heterozygous rare genetic variants in non-syndromic early-onset obesity. Int. J. Obes. 2019. online version. doi: 10.1038/s41366-019-0357-5.
- Sorokman T.V., Moldovan P.M., Popeliuk N.O., Makarova O.V. Genetic basis of endocrine pathology. Mìžnarodnij endokrinologìčnij žurnal. 2017. 13. 249-256. doi: 10.22141/2224-0721.13.4.2017.106650 (in Ukrainian).
- WHO Child Growth Standards based on length/height, weight and age. WHO Multicentre Growth Reference Study Group. Acta Paediatr. Suppl. 2006. 45. 76-85.
- de Onis M., Onyango A.W., Borghi E. et al. Development of a WHO growth reference for school-aged children and adolescents. J. Bull. World Health Organ. 2007. 85(9). 660-667. doi: 10.2471/blt.07.043497.
- Pankiv V., Pankiv I. Association of vitamin D status with body mass index in adolescents in Ukraine. Romanian Journal of Diabetes Nutrition and Metabolic Diseases [Internet]. 22 Dec 2018 [cited 4 Nov 2020]. 25(4). 377-381. Available from: http://www.rjdnmd.org/index.php/RJDNMD/article/view/530
- Kuczmarski R.J., Ogden C.L., Grummer-Strawn L.M. et al. CDC growth charts: United States. Adv. Data. 2000. 314. 1-27.
- Skinner A.C., Ravanbakht S.N., Skelton J.A., Perrin E.M., Armstrong S.C. Prevalence of Obesity and Severe Obesity in US Children, 1999–2016. Pediatrics. 2018. 141(3). doi: 10.1542/peds.2018-1916.
- Twig G., Yaniv G., Levine H. et al. Body-Mass Index in 2.3 Million Adolescents and Cardiovascular Death in Adulthood. N. Engl. J. Med. 2016. 374. 2430-2440. doi: 10.1056/NEJMoa1503840.
- Freedman D.S., Mei Z., Srinivasan S.R., Berenson G.S., Dietz W.H. Cardiovascular risk factors and excess adiposity among overweight children and adolescents: the Bogalusa Heart Study. J. Pediatr. 2007. 150. 12-17. e12. doi: 10.1016/j.jpeds.2006.08.042.
- May A.L., Kuklina E.V., Yoon P.W. Prevalence of cardiovascular disease risk factors among US adolescents, 1999–2008. Pediatrics. 2012. 129. 1035-1041. doi: 10.1542/peds.2011-1082.
- Institute of Medicine. Accelerating progress in obesity prevention: solving the weight of the nation. Washington, DC: National Academies Press, 2012. doi: 10.17226/13275.
- Twig G., Tirosh A., Leiba A. et al. BMI at Age 17 Years and Diabetes Mortality in Midlife: A Nationwide Cohort of 2.3 Million Adolescents. Diabetes Care. 2016. 39. 1996–2003. doi: 10.2337/dc16-1203.
- Schwimmer J.B., Burwinkle T.M., Varni J.W. Health-related quality of life of severely obese children and adolescents. JAMA. 2003. 289. 1813-1819.
- Latzer Y., Stein D. A review of the psychological and familial perspectives of childhood obesity. J. Eat. Disord. 2013. 1. 7. doi: 10.1186/2050-2974-1-7.
- Goldschmidt A.B., Sinton M.M., Aspen V.P. et al. Psychosocial and Familial Impairment Among Overweight Youth with Social Problems. Int. J. Pediatr. Obes. 2011. 5(5). 428-435. doi: 10.3109/17477160903540727.
- Lanza H.I., Grella C.E., Chung P.J. Adolescent Obesity and Future Substance Use: Incorporating the Psychosocial Context. J. Adolesc. 2015. 45. 20-30. doi: 10.1016/j.adolescence.2015.08.014.
- Hruby A., Hu F.B. The Epidemiology of Obesity: A Big Picture Pharmacoeconomics. 2015. 33(7). 673-689. doi: 10.1007/s40273-014-0243-x.
- Abarca-Gómez L., Abdeen Z.A., Hamid Z.A. et al. Worldwide trends in body-mass index, underweight, overweight, and obesity from 1975 to 2016: a pooled analysis of 2416 population based measurement studies in 128.9 million children, adolescents, and adults. Lancet. 2017. 390. 2627-2642. doi: 10.1016/S0140-6736(17)32129-3.
- 31. Popkin B.M., Adair L.S., Ng S.W. Global nutrition transition and the pandemic of obesity in developing countries. Nutr. Rev. 2012. 70. 3-21. doi: 10.1111/j.1753-4887.2011.00456.x.
- Kaminskyi O.V., Pankiv V.I., Pankiv I.V., Afanasyev D.E. Vitamin D content in population of radiologically contaminated areas in Chernivtsi oblast (pilot project). Problems of radiation medicine and radiobiology. 2018. 23. 442-451. doi: 10.33145/2304_8336_2018_23_442_451.
- Guiducci L., Denoth F., Liistro T., Iozzo P. Obesity: The Epidemic of the New Millennium Between Genetics and Environment. Recenti Prog. Med. 104(9). 467-475. doi: 10.1701/1331.14733.
- Reddon H., Guéant J.L., Meyre D. The Importance of Gene-Environment Interactions in Human. Obesity Clin. Sci. 2016. 130(18). 1571-1597. doi: 10.1042/CS20160221.
- van Geel M., Vedder P., Tanilon J. Are overweight and obese youths more often bullied by their peers? A meta-analysis on the correlation between weight status and bullying. Int. J. Obes. 2014. 38. 1263-1267. doi: 10.1038/ijo.2014.117.

/52_2.jpg)
/53.jpg)
/54_2.jpg)
/55.jpg)