Международный эндокринологический журнал Том 17, №1, 2021
Вернуться к номеру
Коморбидность при сахарном диабете 1-го и 2-го типа, витамин D в системе мониторинга
Авторы: Гончарова О.А.
Харьковская медицинская академия последипломного образования, г. Харьков, Украина
Рубрики: Эндокринология
Разделы: Клинические исследования
Версия для печати
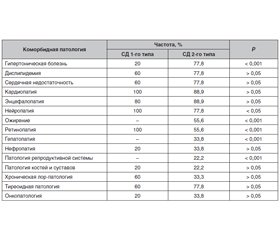
Актуальність. Актуальність проблеми коморбідності за цукрового діабету (ЦД) обумовлена постарінням населення та значним ростом розповсюдженості ЦД, особливо серед осіб старшого віку, а також тим фактом, що ЦД сам по собі є коморбідною патологією. Мета дослідження: встановити частоту та структуру коморбідних станів у хворих на ЦД 1-го і 2-го типу при використанні командної стратегії моніторингу; дослідити забезпеченість хворих на ЦД вітаміном D, а також проаналізувати за даними надрукованих метааналізів потенційну здатність вітаміну D позитивно впливати на найчастішу коморбідну патологію у хворих на ЦД. Матеріали та методи. У 42 жінок, хворих на ЦД (15 на ЦД 1-го типу та 27 на ЦД 2-го типу), проаналізована частота і структура коморбідних станів, виявлених в умовах командної стратегії моніторингу хворих. Досліджено рівні 25(ОН)D у крові імуноферментним методом за допомогою імунотеста на аналізаторі Modular Analytics E170. Результати. У розглянутих групах середній вік жінок був вірогідно вищим при ЦД 2-го типу порівняно з ЦД 1-го типу (56,67 ± 3,03 року проти 33,80 ± 2,59 року; р < 0,01). При цьому коморбідна патологія в групі жінок із ЦД 1-го типу виявлена за 12 із 15 розглянутих позицій, а при ЦД 2-го типу — за всіма 15 позиціями. При ЦД 1-го типу вірогідно частіше виявлено нейропатію (100 проти 77,8 %; р < 0,05), ретинопатію (100 проти 55,6 %; р < 0,01), а при ЦД 2-го типу — гіпертонічну хворобу (77,8 проти 20,0 %; р < 0,001); ожиріння (55,62 проти 0 %). В обох групах спостерігалася висока частота кардіопатії (100 % при ЦД 1-го типу проти 88,9 % при ЦД 2-го типу), енцефалопатії (80 проти 88,9 %), тиреоїдної патології (60 проти 77,8 %). Середня кількість коморбідних станів була вірогідно більшою при ЦД 2-го типу (8,56 ± 2,19 проти 7,0 ± 0,9; р < 0,05). Рівень вітаміну D у крові був знижений при обох типах ЦД, при цьому в жінок із ЦД 2-го типу він відповідав стану недостатності, а при ЦД 1-го типу — дефіциту (19,55 ± 1,80 нг/мл проти 28,98 ± 1,20 нг/мл; р < 0,001). Висновки. Використання командної стратегії моніторингу хворих на ЦД дозволило встановити особливості формування коморбідності в жінок із ЦД: при обох типах ЦД відзначається омолодження вікових цензів та значний ріст кількості коморбідних патологій. На тлі ЦД 2-го типу темпи росту кількості коморбідних станів є вищими, ніж при ЦД 1-го типу (при вірогідно меншій тривалості ЦД 2-го типу в них кількість коморбідних станів є вірогідно вищою). ЦД 1-го типу супроводжується дефіцитом вітаміну D, а ЦД 2-го типу — його недостатністю. При цьому натепер немає остаточного розуміння, чи є недостатність вітаміну D додатковим чинником ризику розвитку ЦД або ЦД супроводжується зниженням рівня вітаміну D. Розуміння цього питання дозволить оптимізувати термін профілактичного призначення вітаміну D.
Актуальность. Актуальность проблемы коморбидности при сахарном диабете (СД) обусловлена наблюдаемым постарением населения и значительным ростом распространенности СД, особенно среди лиц старшей возрастной группы, а также тем фактом, что СД сам по себе является коморбидной патологией. Цель исследования: установить частоту и структуру коморбидных состояний у больных СД 1-го и 2-го типа при использовании командной системы мониторинга, исследовать обеспеченность больных витамином D, а также проанализировать по данным опубликованных метаанализов потенциальную способность витамина D положительно влиять на наиболее частую коморбидную патологию у больных СД. Материалы и методы. У 42 женщин с СД (15 с СД 1-го типа и 27 с СД 2-го типа) проанализированы частота и структура коморбидности, установленные в условиях командной стратегии ведения больных. Исследован уровень 25(ОН)D в крови иммуноферментным методом с помощью иммунотеста на анализаторе Modular Analytics E170. Результаты. В рассмотренных группах средний возраст женщин был достоверно выше при СД 2-го типа по сравнению с СД 1-го типа (56,67 ± 3,03 года против 33,80 ± 2,59 года; р < 0,01). При этом коморбидная патология при СД 1-го типа выявлена по 12 из 15 рассмотренных патологических состояний, а при СД-2 — по всем 15. При СД 1-го типа достоверно чаще выявляли нейропатию (100 против 77,8 %; р < 0,05), ретинопатию (100 против 55,6 %; р < 0,01), а при СД 2-го типа — гипертоническую болезнь (77,8 против 20 %; р < 0,001); ожирение (55,62 против 0 %), патологию печени (33,8 против 0 %). В обеих группах имела место высокая частота кардиопатии (100 % при СД-1 против 88,9 % при СД-2), энцефалопатии (80 против 88,9 %), тиреоидной патологии (60 против 77,8 %). Среднее число коморбидных состояний достоверно преобладало при СД 2-го типа (8,56 ± 2,19 против 7,0 ± 0,9; р < 0,05). Уровень витамина D в крови был снижен при обоих типах СД, при этом у женщин с СД 2-го типа он соответствовал недостаточности, а при СД 1-го типа — дефициту (19,55 ± 1,80 против 28,98 ± 1,20; р < 0,001). Выводы. Использование командной стратегии обследования позволило установить, что у женщин с СД 1-го и 2-го типа имеет место омоложение возрастных цензов значительного роста числа коморбидной патологии. При СД 2-го типа темпы роста числа коморбидных состояний выше, чем при СД 1-го типа. У них даже при достоверно меньшей длительности СД число коморбидных состояний достоверно выше. СД 1-го типа у женщин сопровождается дефицитом витамина D, а СД 2-го типа — недостаточностью. При этом на сегодня нет окончательного понимания, является ли недостаток витамина D фактором риска СД или СД сопровождается снижением уровня витамина D. Понимание этого вопроса позволит определить оптимальные сроки профилактического назначения витамина D.
Background. The urgency of the problem of comorbidity in diabetes mellitus (DM) is due to the observed aging of the population and a significant increase in the prevalence of DM, especially in the older age group, as well as the fact that DM itself is a comorbid pathology. The purpose of the study was to establish the frequency and structure of comorbid states in patients with type 1 DM and type 2 DM when using the team monitoring system, to investigate the provision of patients with vitamin D, and also to analyze, according to published meta-analyzes, the potential ability of vitamin D to positively influence the frequent comorbid pathology in patients with DM. Materials and methods. In 42 women with DM (15 with type 1 DM and 27 with type 2 DM), the frequency and structure of comorbidity, established in the context of the team strategy of patient management, were analyzed. The blood level of 25(OH)D was determined by the enzyme immunoassay using an immunoassay on Modular Analytics E170 analyzer. Results. In the considered groups, the average age of women was significantly higher in the group of type 2 DM compared with type 1 DM (56.67 ± 3.03 versus 33.8 ± 2.59 years, p < 0.01). At the same time, 12 comorbid pathologies of the 15 pathological conditions considered were detected in type 1 DM, and in type 2 DM — all 15. With type 1 DM, neuropathy (100 % versus 77.8 %, p < 0.05), retinopathy (100 % versus 55.6 %, p < 0.01) were significantly more frequently detected, and type 2 DM was associated with hypertension (77.8 % versus 20.0 %, p < 0.001), obesity (55.62 % versus 0 %), and liver pathology (33.8 % versus 0 %). In both groups, there was a high incidence of cardiopathy (100 % in type 1 DM versus 88.9 % in type 2 DM), encephalopathy (80 % versus 88.9 %), thyroid pathology (60 % versus 77.8 %). The average number of comorbid states significantly prevailed in type 2 DM (8.56 ± 2.19 versus 7.0 ± 0.9, p < 0.05). The blood level of vitamin D was reduced in both types of DM, while in women with type 2 DM, it corresponded to deficiency, and in type 1 DM — with its lack (19.55 ± 1.8 ng/ml versus 28.98 ± 1.2 ng/ml, p < 0.001). Conclusions. The use of a team examination strategy made it possible to establish that in women with type 1 DM and type 2 DM, there is a rejuvenation of age qualifications, a significant increase in the number of comorbid pathologies. In type 2 DM, the rate of increase in the number of comorbid states is higher than in type 1 DM. Even with a significantly shorter duration of DM, the number of comorbid states is significantly higher in them. Type 1 DM in women is accompanied by vitamin D lack, and type 2 DM is accompanied by vitamin D deficiency. At the same time, today there is no final understanding of whether a lack of vitamin D is a risk factor for DM or DM is accompanied by a decrease in the level of vitamin D. Understanding this issue will determine the optimal timing of the prophylactic administration of vitamin D.
цукровий діабет; коморбідні стани; командна стратегія обстеження; вітамін D
сахарный диабет; коморбидные состояния; командная стратегия обследования; витамин D
diabetes mellitus; comorbid conditions; team examination strategy; vitamin D
Введение
Материалы и методы
Результаты
Обсуждение
Выводы
- Pankiv I.V. Basic and pleiotropic effects of vitamin D in patients with diabetes mellitus type 1 and 2. Mìžnarodnij endokrinologìčnij žurnal. 2020. 16 (1). 71-78. Doi: 10.22141/2224-0721.16.1.2020.199128 (in Russian).
- Bikle D., Christakos S. New aspects of vitamin D metabolism and action — addressing the skin as source and target. Nat. Rev. Endocrinol. 2020. 16 (4). 234-252. doi: 10.1038/s41574-019-0312-5.
- Koivisto O., Hanel A., Carlberg C. Key Vitamin D Target Genes with Functions in the Immune System. Nutrients. 2020. 12 (4). 1140. doi: 10.3390/nu12041140.
- Sempos C.T., Binkley N. 25-Hydroxyvitamin D assay standardisation and vitamin D guidelines paralysis. Public Health Nutr. 2020. 23 (7). 1153-1164. doi: 10.1017/S1368980019005251.
- Zhang Y., Fang F., Tang J., Jia L., Feng Y., Xu P., Faramand A. Association between vitamin D supplementation and mortality: systematic review and meta-analysis. BMJ. 2019. 366. l4673. doi: 10.1136/bmj.l4673.
- Vellekkatt F., Menon V. Efficacy of vitamin D supplementation in major depression: A meta-analysis of randomized controlled trials. J. Postgrad. Med. 2019. 65 (2). 74-80. doi: 10.4103/jpgm.JPGM_571_17.
- Rejnmark L., Bislev L.S., Cashman K.D., Eiríksdottir G., Gaksch M., Grübler M., Grimnes G. et al. Non-skeletal health effects of vitamin D supplementation: A systematic review on findings from meta-analyses summarizing trial data. PLoS One. 2017. 12 (7). e0180512. doi: 10.1371/journal.pone.0180512.
- Szymczak-Pajor I., Śliwińska A. Analysis of Association between Vitamin D Deficiency and Insulin Resistance. Nutrients. 2019. 11 (4). 794. doi: 10.3390/nu11040794.
- Li X., Liu Y., Zheng Y., Wang P., Zhang Y. The Effect of Vitamin D Supplementation on Glycemic Control in Type 2 Diabetes Patients: A Systematic Review and Meta-Analysis. Nutrients. 2018. 10 (3). 375. doi: 10.3390/nu10030375.
- Aludwan M., Kobyliak N., Abenavoli L., Kyriienko D., Fagoonee S., Pellicano R., Komisarenko I. Vitamin D3 deficiency is associated with more severe insulin resistance and metformin use in patients with type 2 diabetes. Minerva Endocrinol. 2020. 45 (3). 172-180. doi: 10.23736/S0391-1977.20.03161-2.
- Dibaba D.T. Effect of vitamin D supplementation on serum lipid profiles: a systematic review and meta-analysis. Nutr. Rev. 2019. 77 (12). 890-902. doi: 10.1093/nutrit/nuz037.
- Glueck C.J., Jetty V., Rothschild M., Duhon G., Shah P., Prince M., Lee K. et al. Associations between Serum 25-hydroxyvitamin D and Lipids, Lipoprotein Cholesterols, and Homocysteine. N. Am. J. Med. Sci. 2016. 8 (7). 284-90. doi: 10.4103/1947-2714.187137.
- McMullan C.J., Borgi L., Curhan G.C., Fisher N., Forman J.P. The effect of vitamin D on renin-angiotensin system activation and blood pressure: a randomized control trial. J. Hypertens. 2017. 35 (4). 822-829. doi: 10.1097/HJH.0000000000001220.
- Latic N., Erben R.G. Vitamin D and Cardiovascular Disease, with Emphasis on Hypertension, Atherosclerosis, and Heart Failure. Int. J. Mol. Sci. 2020. 21 (18). 6483. doi: 10.3390/ijms21186483.
- Martens P.J., Gysemans C., Verstuyf A., Mathieu A.C. Vitamin D’s Effect on Immune Function. Nutrients. 2020. 12 (5). 1248. doi: 10.3390/nu12051248.
- Gad A.I., Elmedames M.R., Abdelhai A.R. et al. The association between vitamin D status and non-alcoholic fatty liver disease in adults: a hospital-based study. Egypt Liver Journal. 2020. 10. 25. https://doi.org/10.1186/s43066-020-00033-z.
- Brown R.B. Vitamin D, cancer, and dysregulated phosphate metabolism. Endocrine. 2019. 65. 238-243. Doi: 10.1007/s12020-019-01985-y.
- Cereda E., Bogliolo L., Lobascio F., Barichella M., Zecchinelli A.L., Pezzoli G., Caccialanza R. Vitamin D supplementation and outcomes in coronavirus disease 2019 (COVID-19) patients from the outbreak area of Lombardy, Italy. Nutrition. 2020. 111055. doi: 10.1016/j.nut.2020.111055.
- Oganov R.G., Simanenkov V.I., Bakulin I.G., Bakulina N.V., Barbarash O.L., Boytsov S.A., Boldueva S.A. et al. Comorbid pathology in clinical practice. Diagnostic and treatment algorithms. Cardiovascular therapy and prevention. 2019. 18 (1). 5-66. Doi: 10.15829/1728-8800-2019-1-5-66 (in Russian).
- Singh P. Treatment of Vitamin D Deficiency and Comorbidities: A Review. J. Assoc Physicians India. 2018. 66 (1). 75-82. PMID: 30341848.

/30.jpg)
/31.jpg)
/32.jpg)