Вступ
Хронічні дифузні захворювання печінки у дітей являють собою складну проблему для системи охорони здоров’я у зв’язку з тим, що зазвичай безсимптомний прогредієнтний їх перебіг асоціюється з розвитком незворотних змін — розвинутого фіброзу, цирозу печінки та печінкової недостатності. Оскільки стратегії лікування, прогноз та моніторинг різних захворювань цієї групи мають значні відмінності, питання диференційної діагностики вважаються надзвичайно важливими.
Захворювання печінки у дітей можуть маніфестувати різними способами — від достатньо поширеної в дитячій популяції пролонгованої жовтяниці новонароджених до порівняно рідкісної гострої печінкової недостатності [1]. Стійка елевація сироваткових трансаміназ, яка виявляється випадково при рутинному біохімічному дослідженні, зазвичай є першою ознакою та найчастішою формою маніфестації хронічних захворювань печінки в асимптомних пацієнтів [2, 3].
Норми трансаміназ у педіатричній практиці
Амінотрансферази або трансамінази, включаючи аланінамінотрансферазу (АЛТ) і аспартатамінотрансферазу (АСТ), є внутрішньоклітинними, локалізованими в цитозолі та мітохондріях ферментами, що беруть участь у глюконеогенезі шляхом перенесення аміногруп аспартату та аланіну на α-кетоглутарову кислоту, продукуються, головним чином, гепатоцитами, тому збільшення їх концентрації в сироватці крові є маркером гепатоцелюлярного ушкодження. На відміну від АСТ, яка, окрім печінки, представлена в інших органах, включаючи серцевий м’яз, скелетні м’язи, нирки, мозок, підшлункову залозу, легені, та клітинах крові (еритроцитах, лейкоцитах), AЛT присутня переважно в печінці і, отже, є більш специфічним маркером ушкодження гепатоцитів [4].
У клінічній практиці нормативні значення трансаміназ знаходяться в межах 2 стандартних відхилень від середніх значень, отриманих у здорових людей. Це свідчить про те, що показники 5 % здорових суб’єктів можуть виходити за межі нормального діапазону. У педіатричній популяції на сьогодні не існує загальноприйнятого встановленого референтного діапазону АЛТ та АСТ, на відміну від дорослих індивідуумів [5]. Дослідження SAFETY, проведене серед північноамериканських підлітків, продемонструвало, що порогові значення АЛТ, що використовуються в даний час більшістю лабораторій, мають низьку чутливість для виявлення хронічного ураження печінки (30–40 %). Застосування запропонованого Національною програмою оцінки стану здоров’я та харчування США (NHANES) порогового рівня АЛТ 25,8 МО/л для хлопчиків та 22,1 МО/л для дівчаток дозволяє підвищити чутливість до 70–80 % при одночасному зниженні специфічності до 80 % [6]. Порогові значення АЛТ, розроблені Kirsty England та співавт. [7] з урахуванням віку та статі для дітей європейської популяції, становлять 60 МО/л для хлопчиків і 55 МО/л для дівчаток перших 18 місяців життя, 40 МО/л для хлопчиків та 35 МО/л для дівчаток після 18 місяців життя.
Діагностичний алгоритм при гіпертрансаміназемії
Найчастіші причини стійкої елевації трансаміназ в асимптомних пацієнтів наведені у табл. 1 [8].
Диференційна діагностика гіпертрансаміназемії завжди є достатньо складним завданням. Уважне ставлення щодо збору клініко-анамнестичних даних і фізикального обстеження має першорядне значення для обрання напрямку та оптимізації дослідження з метою уникнення гіпердіагностики.
Приблизний алгоритм додаткового тестування з виділенням тестів першої, другої та третьої ліній наведений у табл. 2 [8].
Неалкогольна жирова хвороба печінки
Неалкогольна жирова хвороба печінки (НАЖХП) є найпоширенішою причиною гіпертрансаміназемії у дітей і підлітків. У клінічній практиці НАЖХП зазвичай підозрюють у дітей з надмірною вагою та ожирінням при виявленні підвищення амінотрансфераз і візуалізації стеатозу печінки [9]. Пацієнти з НАЖХП потребують серйозного ставлення клініцистів з трьох основних причин. По-перше, НАЖХП може маскувати інші захворювання печінки, які вимагають специфічного лікування (наприклад, хворобу Вільсона). По-друге, НАЖХП асоціюється з високим ризиком розвитку діабету 2 типу та серцево-судинних захворювань у дорослому житті. Нарешті, розвінчано міф про доброякісність НАЖХП: доведено, що більше 9 % хворих з незначним підвищенням трансаміназ вже мають фіброз 3–4 стадії при гістологічному дослідженні [1]. Отже, рівень АЛТ в сироватці крові є недостатньо чутливим маркером для діагностики НАЖХП. У пацієнтів з нормальним рівнем АЛТ може спостерігатись весь гістологічний спектр форм НАЖХП [10]. Золотим стандартом діагностики НАЖХП та розмежування її форм (неалкогольний стеатогепатит (НАСГ)) лишається морфологічне дослідження. Відповідно до рекомендацій NASPGHAN, НАЖХП є діагнозом виключення, що вимагає визначення інших причин стеатозу печінки, крім НАЖХП [9].
Подібно НАЖХП, маніфестація хвороби Вільсона зазвичай припадає на пубертатний вік (приблизно 12 років) [11]. Слід зазначити, що як для хвороби Вільсона, так і для НАЖХП морфологічним субстратом є стеатоз печінки. Спектр захворювань, що супроводжуються розвитком стеатозу печінки, наведений у табл. 3 [8].
Клінічний випадок
Пацієнт М., 11 років, надійшов у відділення дитячої гастроентерології зі скаргами на періодичні носові кровотечі, нападоподібний біль у животі з локалізацією навколо пупка, не пов’язаний з прийомом їжі. З анамнезу захворювання з’ясовано, що дитина перебуває під наглядом гастроентеролога з приводу хвороби Вільсона з 2014 року після генетичного обстеження як сиблінга пацієнта з хворобою Вільсона. Перебуває на постійній терапії D-пеніциламіном. В анамнезі життя: маса при народженні — 4 кг, тривалість грудного вигодовування — 3 місяці, фізична активність — 20–30 хв на добу, прибавка у масі — 9 кг за останній рік. При об’єктивному дослідженні: фізичний розвиток середній, маса тіла — 48 кг, зріст — 144 см, індекс маси тіла (ІМТ) — 23,1 кг/м2 (> 95 th). Шкіра смугла, чиста, склери світлі. Підшкірна клітковина розвинена надмірно, розподілена за абдомінальним типом. Розміри печінки та селезінки не збільшені. Сеча світлого кольору, кал забарвлений.
Характеристика основних лабораторних даних наведена у табл. 4.
При ультразвуковому дослідженні печінка — 118 × 45 мм, не збільшена, контури рівні, структура дрібнозерниста, ехогенність підвищена, судини не змінені, ворітна вена — 8 мм, холедох — 4 мм. Жовчний міхур — 80 × 30 мм, збільшений, деформований, стінка — 2 мм, ущільнена, у просвіті рівень густої жовчі, сладж. Підшлункова залоза — 18 × 7 × 18 мм, контури рівні, чіткі, паренхіма однорідна, підвищеної ехогенності. Селезінка — 90 × 44 мм, не збільшена, структура однорідна, селезінкова вена — 4 мм. Висновок: ознаки деформації жовчного міхура з застоєм жовчі, дифузні зміни печінки та підшлункової залози.
Проведено дослідження жорсткості паренхіми печінки шляхом зсувнохвильової еластографії, що становила 4,33 кПа (F0 за шкалою METAVIR). Показник атенуації ультразвуку (САР) в печінці при транзієнтній еластографії печінки — 292 дБ/м2, що відповідає стеатозу 3 ступеня (S3), показник жорсткості печінки — 4,8 кПа (F0–F1 за шкалою METAVIR). При біоофтальмоскопії кільця Кайзера — Флейшера не знайдені.
Таким чином, у даного пацієнта були наявні ознаки задовільного контролю хвороби Вільсона, про що свідчать нормальні показники добової екскреції міді з сечею та рівня церулоплазміну сироватки крові. Прихильність пацієнта та його батьків до призначеного лікування також не викликала сумнівів. Були виключені автоімунні хвороби печінки, вірусні гепатити, гемохроматоз, проте стійке підвищення рівня сироваткових трансаміназ вимагало продовження пошуку ймовірної причини виявлених змін. У пацієнта також спостерігалось ожиріння, зокрема абдомінального типу, лабораторні ознаки інсулінорезистентності (підвищення рівня HOMA-IR), дисліпідемії (гіперхолестеринемія, гіпертригліцеридемія), що не дозволяло виключити НАЖХП. Окрім вказаних вище, дитина мала такі фактори ризику НАЖХП: чоловічу стать, вік понад 9 років, масу тіла при народженні понад 4 кг, тривалість грудного вигодовування менше 6 міс., низьку фізичну активність, надмірну прибавку ваги. За даними транзієнтної еластографії, виявлено 3 ступінь стеатозу печінки. У даному випадку ми припустили можливість співіснування хвороби Вільсона та НАЖХП.
Клінічний діагноз
Основний: хвороба Вільсона — Коновалова, абдомінальна форма.
Поєднаний з основним: неалкогольна жирова хвороба печінки: стеатогепатит, S3, F0–1. Ожиріння (ІМТ — 21,2 кг/м2).
Пацієнту були скориговані дієтичні рекомендації, рекомендації щодо фізичної активності, а також в терапію включені препарати карнітину, бетаїну, урсодезоксихолевої кислоти. Базисна терапія залишалась в повному обсязі та звичайному дозуванні. За 2 тижні лікування показники печінкових трансаміназ знизились удвічі, що дозволило нам констатувати доцільність продовження призначеної терапії на амбулаторному етапі.
Обговорення
Незважаючи на певні досягнення останніх років у сфері лікування та профілактики хронічних дифузних захворювань печінки, на жаль, диференційна діагностика цих захворювань часто представляє певні труднощі у зв’язку з варіабельністю клінічних проявів, подібністю певних клініко-лабораторних ознак [12]. Так, слід зазначити, що морфологічні зміни печінки при хворобі Вільсона та НАСГ є неспецифічними та мають багато спільних рис. Обидва захворювання можуть характеризуватись наявністю макро- та мікровезикулярного стеатозу, балонування гепатоцитів, глікоген-вмісних ядерних вакуолей, ознак запалення та портального фіброзу [13]. Проте молекулярні механізми розвитку стеатозу при цих захворюваннях різняться. Крім того, дані сучасних досліджень дозволяють припустити наявність різноспрямованого впливу різних концентрацій міді на ліпідний обмін: так, перевантаження гепатоцитів міддю супроводжується пригніченням синтезу холестерину, тоді як дефіцит міді має протилежний ефект та асоціюється з прогресуванням стеатозу печінки [14].
Токсичний вплив акумуляції міді в гепатоцитах внаслідок дефекту, викликаного мутаціями гена ATP7B, при хворобі Вільсона призводить до розвитку окислювального мітохондріального стресу, що спричиняє порушення утилізації енергії, наслідком чого є розвиток стеатозу [15]. Окислювальний стрес, викликаний міддю, також призводить до розвитку запальних змін печінки, активації апоптотичного каскаду та загибелі гепатоцитів. Хронічна гепатоцелюлярна травма спричиняє активацію зірчастих клітин печінки, що стає підґрунтям формування фіброзу печінки, який може врешті-решт призвести до ускладнень, таких як портальна гіпертензія, кровотеча з варикозно розширених вен та печінкова енцефалопатія. Окрім того, надлишок міді безпосередньо, блокуючи активність ядерних рецепторів, може завдавати інгібуючого впливу на молекулярні механізми, пов’язані з біосинтезом холестерину (рис. 1).
Серед провідних чинників розвитку стеатозу печінки при НАЖХП можна виділити:
1) надмірне надходження вільних жирних кислот внаслідок підсиленого ліполізу у вісцеральній або підшкірній жировій тканині та/або підвищеного споживання жирів і вуглеводів з їжею;
2) зниження рівнів оксидації вільних жирних кислот у печінці;
3) підвищення печінкового ліпогенезу de novo;
4) пригнічення секреції гепатоцитами ліпопротеїдів дуже низької щільності [17].
Хоча асоційована з ожирінням ліпотоксичність вільних жирних кислот зазвичай вважається рушієм патологічних змін при НАСГ, поєднаний вплив дефіциту міді на тлі споживання фруктози може сприяти ліпогенезу, окислювальному стресу, запаленню та активації зірчастих клітин печінки, що посилює прогресування НАЖХП (рис. 2). Elmar Aigner та співавт. продемонстрували низький вміст міді в печінці у пацієнтів з НАЖХП, повідомляючи про присутність оберненого кореляційного зв’язку печінкового вмісту міді із ступенем стеатозу печінки [18].
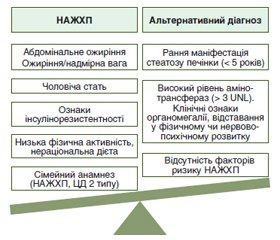
Таким чином, помірна елевація АЛТ та АСТ спостерігається при багатьох хронічних дифузних захворюваннях печінки. Проте ступінь збільшення амінотрансфераз не є прямим відображенням функціонального стану і тяжкості ураження печінки й не дозволяє зробити остаточного висновку щодо ймовірного діагнозу. Стійке підвищення сироваткових трансаміназ є серйозним приводом для застосування додаткових лабораторних та інструментальних досліджень для визначення причини їх елевації навіть у асимптомних пацієнтів. Варіабельність фенотипових проявів, ймовірність співіснування різних захворювань в одного пацієнта зазвичай ускладнює диференційну діагностику й вимагає ретельного аналізу клініко-анамнестичних та лабораторно-інструментальних даних, сімейного анамнезу, факторів ризику та виключення альтернативних діагнозів. При підозрі на НАЖХП слід передбачати ймовірність вторинного стеатозу та проводити виключення уражень печінки, асоційованих з генетичними й метаболічними захворюваннями, включаючи хворобу Вільсона, мітохондріальними хворобами та медикаментозним ушкодженням печінки [20]. Алгоритм диференційної діагностики НАЖХП наведений на рис. 3.
/65_2.jpg)
Висновки
Наведений клінічний випадок свідчить про можливість співіснування НАЖХП та хвороби Вільсона. Подібна морфологічна картина обох захворювань та наявність ожиріння є факторами, що значно ускладнюють диференційну діагностику, проте не виключають її можливість. Позитивна відповідь на лікування НАСГ та збереження нормальних показників обміну міді на фоні базової терапії є підтвердженням правильності обраної тактики. Таким чином, відсутність достатньої позитивної динаміки щодо рівня амінотрансфераз при встановленому захворюванні печінки повинна наштовхувати клініциста на думку не тільки щодо неефективності лікування або альтернативного діагнозу, а й щодо можливості співіснування кількох нозологічних форм захворювань печінки.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
Інформація про фінансування. Дослідження проведено в рамках держбюджетної НДР «Вивчити провідні фактори впливу на перебіг неалкогольного стеатозу печінки у дітей, розробити критерії прогнозування несприятливого перебігу та диференційований алгоритм лікувальних заходів», номер держреєстрації 0114U005583.
Інформація про внесок кожного з авторів: Ю.М. Степанов — концепція та дизайн роботи, затвердження статті; Н.Ю. Завгородня — аналіз та інтерпретація літературних джерел і клінічних даних, написання статті, редагування статті; О.Ю. Завгородня — збір та аналіз літературних джерел і клінічних даних, написання статті.
Отримано/Received 27.01.2021
Рецензовано/Revised 10.02.2021
Прийнято до друку/Accepted 22.02.2021
/64.jpg)
/65.jpg)

/62.jpg)
/63.jpg)
/65_2.jpg)