Вступ
Відновлення сагітального профілю є одним з основних завдань хірургії хребта [1]. Відомо, що історично основну увагу приділяли досягненню сагітального балансу хребта, який визначався сагітальною вертикальною віссю і співвідношенням між поперековим лордозом та кутом нахилу таза. Ці концепції досі є основними при виконанні хірургічної корекції деформацій грудного і поперекового відділів хребта у дорослих. З іншого боку, показання до корекції кривизни шийного відділу хребта (ШВХ) є предметом дискусій. Це зумовлено значною варіабельністю вихідної кривизни ШВХ у здорових осіб, а також суперечливими даними щодо клінічних результатів хірургічної корекції деформацій [2, 3]. На відміну від поперекового відділу хребта, який майже завжди є лордозним, кривизна ШВХ значно варіює та визначається двома основними чинниками: необхідністю збереження і підтримання горизонтального погляду, а також адаптацією та компенсацією особливостей сагітального профілю каудальніших відділів [4, 5]. Тому загальноприйнята думка про «нормальний» лордоз ШВХ, імовірно, не охоплює все різноманіття випадків та обговорюється в сучасній літературі [6].
Кіфотична деформація ШВХ, яка не є адаптацією до сагітального профілю грудопоперекового відділу, що змінився, наприклад, у результаті операції, завжди є патологією [7]. Відзначено, що за відсутності клінічно значущих змін хребта, тобто у практично здорових осіб, з віком спостерігається поглиблення шийного лордозу [8]. Так, середні показники С2–С7 кривизни становлять (16 ± 16)° для чоловіків і (15 ± 10)° для жінок віком 20–25 років, у вікової групи 60–65 років — (22 ± 13)° та (25 ± 16)° відповідно [9].
Кіфоз ШВХ може виникнути вторинно на тлі дегенеративних змін, які прогресують, травми, новоутворень або внаслідок хірургічного втручання [10]. Крім того, прогресування кіфотичної деформації реєструють у пацієнтів із хронічними системними захворюваннями. Характерно, що найпоширенішою причиною розвитку кіфотичної деформації ШВХ є ятрогенна (тобто післяопераційна) [11].
Післяопераційний розвиток кіфозу ШВХ може бути результатом як вентральної, так і дорсальної хірургії. Після операції вентральним доступом кіфоз може розвиватися вторинно внаслідок псевдоартрозу або не-адекватного хірургічного відновлення шийного лордозу [12]. При дорсальній хірургії причиною може бути порушення анатомічних опорних структур хребта.
Незалежно від причини кіфотична деформація, що прогресує, призводить до значних негативних наслідків. Чим більше виражений кіфоз, тим більша ймовірність розвитку асоційованого неврологічного дефіциту або хронічного больового відчуття. Кіфоз ШВХ біомеханічно несприятливий для мускулатури, а осьові навантаження мають тенденцію до деформації, яка прогресує, внаслідок додавання осьового навантаження через зсув центру ваги голови вперед [13]. Як зазначають деякі автори, «кіфоз породжує кіфоз» [14]. Крім того, виявлено взаємозв’язок між ступенем кіфотичної деформації та дегенерацією міжхребцевих дисків [15].
Супра- і субаксіальні відділи ШВХ певною мірою виконують взаємокомпенсувальну функцію при забезпеченні адекватного сагітального контуру. Так, формування гіперлордозу при окципітоцервікальній стабілізації призводить до втрати лордозу в субаксіальному відділі, при цьому зміна ангуляції спостерігається рівномірно в усіх хребетно-рухових сегментах (ХРС) [16, 17]. І навіть у межах субаксіального відділу хірургічно зумовлений гіперлордоз в одному ХРС спричиняє втрату лордозу в інших ХРС. Однак зворотної закономірності зазвичай не спостерігається. Так, при локальній кіфотичній деформації в одному ХРС не відбувається компенсаторного посилення лордозу в інших ХРС, а має місце загальна втрата лордозної ангуляції всього ШВХ. На зазначену закономірність співвідношення сегментарної кривизни і сагітального профілю слід зважати при плануванні хірургічних втручань.
Сучасна хірургія травматичних ушкоджень ШВХ ґрунтується на трьох основних взаємозв’язаних принципах: декомпресії, реконструкції та стабілізації. З огляду на відносну простоту як передніх, так і задніх хірургічних доступів у багатьох випадках діє правило «декомпресія з боку компресії», що визначає більшість вентральних декомпресивно-стабілізувальних втручань. Залежно від ступеня компресії структур хребтового каналу кістковими фрагментами вентральна хірургія представлена або ACDF (Anterior Cervical Discectomy and Fusion), метою якої є реконструкція та стабілізація, або ACCF (Anterior Cervical Corpectomy and Fusion), що передбачає як декомпресію, так і реконструкцію зі стабілізацією.
Як свідчить наш досвід, більшість хірургів за відсутності абсолютних показань до декомпресії обмежуються ACDF згідно з принципом мінімізації хірургічного впливу. При цьому початковий стан сагітального балансу травмованого ШВХ практично ніколи не враховують при плануванні обсягу втручання, що в деяких випадках призводить до незадовільних результатів.
Аналіз сучасної літератури не виявив жодних рекомендацій щодо хірургічної тактики травматичних ушкоджень ШВХ залежно від ступеня деформації. Стан сагітального балансу травмованого ШВХ в доопераційний період практично не вивчено.
Мета роботи: вивчити стан сагітального профілю та ступінь сегментарної деформації при травматичному ушкодженні шийного відділу хребта на субаксіальному рівні, визначити взаємозв’язок між ними і характером ушкодження хребетно-рухового сегмента.
Матеріали та методи
Проведено ретроспективний аналіз даних спондилограм 140 пацієнтів із травматичним ушкодженням шийного відділу хребта на субаксіальному рівні, які перебували на стаціонарному лікуванні у відділенні патології спинного мозку Інституту нейрохірургії імені акад. А.П. Ромоданова НАМН України в період з 2008 до 2018 р. (табл. 1).
Критерії залучення в дослідження:
— наявність травматичного ушкодження одного хребця або ХРС ШВХ на субаксіальному рівні, що потребує хірургічного лікування;
— вік пацієнтів від 18 до 70 років;
— термін з моменту травми до госпіталізації не більше 2 тижнів;
— наявність письмової інформованої згоди пацієнта.
Критерії вилучення:
— наявність в анамнезі травм і/або хірургічних втручань на ШВХ або органах шиї;
— наявність до травми анамнестично і/або інструментально підтверджених запальних та неопластичних змін ШВХ, а також клінічно значущих виявів дегенеративно-дистрофічних процесів;
— системні захворювання сполучної тканини (хвороба Бехтерєва, хвороба Форестьє, осифікація задньої поздовжньої зв’язки тощо);
— наявність до травми неврологічного дефіциту будь-якої етіології і ступеня вираженості (як наслідок черепно-мозкової травми, хребетно-спинномозкової травми, демієлінізуючих процесів у центральній нервовій системі, ушкоджень периферичних нервів тощо);
— наявність стійких порушень психіки та поведінки;
— будь-яка соматична патологія в стадії декомпенсації;
— оцінка за Injury Severity Score на момент надходження 30 балів і більше.
Усім пацієнтам виконували рентгенографію ШВХ у передньо-задній та бічній проєкціях, спіральну комп’ютерну томографію ШВХ. Неврологічний статус оцінювали за шкалою ASIA [18]. Характер ушкодження визначали за AOSpine Subaxial Cervical Spine Injury Classification System, яку найчастіше застосовують у клінічній практиці [19].
Техніка вимірювань
При виконанні рентгенографічного обстеження зведення верхнього плечового пояса досягали тракцією за руки лямками, які фіксували на рівні зап’ясть. Для запобігання неправильній установці голови намагалися отримати зображення, на яких площина піднебінної кістки паралельна горизонтальній площині (± 10°) [6, 7].
На профільних рентгенограмах проводили вимірювання загального шийного лордозу (С1–С7) і кіфотичної деформації травмованого ХРС (сегментарний кіфоз). На спондилограмах визначали такі лінії (рис. 1):
— горизонтальну лінію (Horizontal plane, HP), яка паралельна верхньому краю спондилограми, відповідає лінії горизонту при правильній технічній установці рентгенологічного апарата;
— лінію піднебінної кістки (Palatine bone plane, PP), яка формується візуально чітко визначеним контуром піднебінної кістки;
— лінію С1 (С1Р), яка з’єднує точки передньої і задньої дуг хребця С1, що найбільш виступають;
— лінію С7 (С7Р), яка відповідає нижній замикальній пластині хребця С7;
— верхню лінію травмованого сегмента (Upper segmental plane, USP), яка паралельна верхній замикальній пластині хребця, розташованого вище за травмований;
— нижню лінію травмованого сегмента (Lower segmental plane, LSP), яка паралельна нижній замикальній пластині хребця, розташованого нижче за травмований.
Розраховували такі кути:
— між HP і PP — характеризує правильність установки голови під час виконання обстеження, використовували при первинному аналізі матеріалу;
— між С1P і C7P — характеризує загальний шийний лордоз (Total Cervical Lordosis (TCL));
— між USP та LSP — дає змогу оцінити кут сегментарного кіфозу (Segmental Kyphosis (SK)).
Статистичну обробку даних проводили із застосуванням середовища для статистичних розрахунків R (версія 4.0.5., R Foundation for Statistical Computing), поширеного відповідно до Стандартної громадської ліцензії GNU (GPL), версія 2. При аналізі ймовірність статистичної похибки першого роду приймали як α = 0,05, похибки другого роду — як β = 0,2. Оцінку відповідності аналізованих параметрів нормальному закону розподілу проводили шляхом побудови QQ-графіка (рис. 2) та із застосуванням критерію Шапіро — Уїлка.
Значення показників наведено як медіану (1-й квартиль; 3-й квартиль). Оцінку статистичної значущості відмінностей показників між групами виконували із застосуванням критерію Краскела — Уолліса та post hoc-тесту Вілкоксона — Манна — Уїтні. Поправку на множинність порівнянь виконано методом Бенджаміні — Хохберга.
Результати
Проведена на початковому етапі перевірка отриманих даних на відповідність нормальному закону розподілу виявила значні відхилення. Так, критерій Шапіро — Уїлка для показників сегментарного кіфозу і загального шийного лордозу становив відповідно W = 0,971 (p = 0,0041) і W = 0,937 (p < 0,0001), що визначило характер подальшої статистичної обробки і трактування отриманих результатів.
Взаємозв’язок між ступенем сегментарної деформації та характером ушкодження
При аналізі отриманих даних виявлено статистично значущі (р < 0,001) відмінності за показником сегментарного кіфозу між пацієнтами з різними за характером ушкодженнями ХРС на субаксіальному рівні ШВХ. Фактичні значення показника наведено на рис. 3.
Зіставлення отриманих даних виявило максимальну кіфотичну деформацію для ушкоджень типу А1, А2 та С. Показник сегментарного кіфозу становив відповідно 13,51° (8,18; 20,07), 21,8° (20,12; 22,96) і 20,01° (17,52; 21,99). Для ушкоджень типу A3 і А4 зареєстровано деформацію 5,87° (1,83; 11,69) і 7,39° (2,15; 13,17) відповідно.
Досить незначною кіфотичною ангуляцією характеризувався В-тип ушкоджень — 5,54° (2,29; 8,18). При аналізі підтипів найменшу деформацію відзначено при В3 — 3,82° (1,39; 6,47). Дещо більші значення зареєстровано для В1 і В2 — 6,82° (4,49; 11,18) та 4,47° (2,5; 8,18) відповідно. Результати оцінки статистичної значущості відмінностей за показником сегментарного кіфозу між різними підтипами ушкоджень наведено в табл. 2.
Отримані результати свідчать про те, що лише значення груп А2 і С статистично значущо відрізняються від інших типів ушкоджень. Підтип А1, незважаючи на велике значення медіани, характеризується широким довірчим інтервалом, що зумовлено малою кількістю спостережень, тому відмінності його від інших підтипів статистично незначущі.
Виявлені закономірності можуть мати певне патоморфологічне обґрунтування. Так, при типі А2 спостерігається ушкодження лише передньої стінки та однієї замикальної пластини тіла хребця, відповідно формується клиноподібна деформація, що спричиняє розвиток кіфозу в травмованому ХРС (рис. 4). З іншого боку, при типах А3 і А4 має місце ушкодження як передньої, так і задньої стінки з відносно рівномірною втратою висоти тіла, відповідно, кіфоз, який формується, зумовлений лише збереженою функцією заднього опор-ного комплексу.
При В-типі, особливо В1 і В2, які характеризуються остеолігаментозним і дискоостеолігаментозним ушкодженнями відповідно, також можлива досить виражена кіфотична деформація в травмованому сегменті. Однак, як показують наші дані, збережена опорна функція тіла хребця та легка екстензія ШВХ, сформована жорстким головотримачем, певною мірою нормалізують сегментарний профіль ушкодженого ХРС.
При В3-підтипі патоморфологія ушкодження практично не призводить до формування кіфозу, оскільки страждають передня поздовжня зв’язка і міжхребцевий диск. У нашій групі пацієнтів при такій травмі відзначено найменшу деформацію, яка, ймовірно, більшою мірою зумовлена рефлекторною відповіддю м’язів на ушкодження лігаментозного апарату.
Тип С ушкоджень відповідно до класифікації AOSpine характеризується зміщенням одного з хребців ушкодженого ХРС в одній або декількох площинах, що виявляється формуванням підвивиху, вивиху або переломовивиху з різним ступенем ушкодження кісткових структур і зв’язкового апарату. З огляду на те, що в більшості випадків реєструють передній вивих/переломовивих, деформація в ХРС буде кіфотичною, що підтверджено отриманими нами даними.
Взаємозв’язок між станом шийного лордозу і характером ушкодження
При аналізі показника, який характеризує стан шийного лордозу, виявлено закономірності, що певною мірою дублюють описаний вище параметр. Так, максимальні значення відхилень від нормального сагітального контура зареєстровано у пацієнтів з ушкодженнями типу А2 і С за класифікацією AOSpine: –26,77° (–32,78; –20,91) і –26,70° (–36,30; –16,77) відповідно. Зведену характеристику особливостей розподілу показника шийного лордозу у пацієнтів із травматичним ушкодженням ШВХ залежно від типу ушкодження наведено на рис. 5.
Аналіз рис. 3 і 5 виявив схожу картину (обернено пропорційну кореляцію). Ушкодження типу А1 на відміну від значень сегментарного кіфозу не характеризуються значними змінами сагітального контура. Це зумовлено тим, що при А1-типі на відміну від типів А2 і С остеолігаментозні ушкодження менш виражені, за рахунок компенсаторних механізмів активного м’язового тонусу не спостерігається значних змін сагітального контура.
Статистичний аналіз показника сагітального лордозу виявив значущу різницю між групами: χ2 = 63,306; df = 7; p < 0,001. Результати оцінки статистичної значущості відмінностей за показником загального шийного лордозу між різними типами ушкоджень наведено в табл. 3. Виявлено значущі відмінності показника сагітального лордозу для груп А2 і С. Решта типів ушкоджень демонструє схожі показники: від –8,95° (–10,41; –3,24) для ушкодження типу А1 до –0,705° (–5,115; 2,263) для ушкодження типу В3.
Взаємозв’язок між ступенем сегментарної деформації та станом шийного лордозу
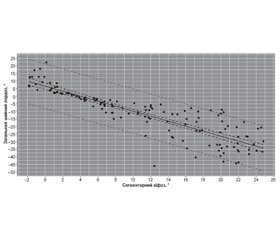
Для виявлення можливого взаємозв’язку між аналізованими параметрами використано коефіцієнт рангової кореляції Спірмена з огляду на відмінності розподілу аналізованих параметрів від нормального. Отримано високі показники кореляції: r = –0,919 (p < 0,0001). Від’ємне значення коефіцієнта свідчить про можливу наявність обернено пропорційного зв’язку (рис. 6). Високий ступінь кореляції частково зумовлений геометричною залежністю аналізованих показників.
Для визначення математичної залежності проведено квантильний регресійний аналіз. Отримано регресійну модель: ЗШЛ = 6,7071 – (1,6529 • СК), де ЗШЛ — загальний шийний лордоз; СК — сегментарний кіфоз.
Коефіцієнт детермінації (псевдо-R2) для моделі — 0,766, розраховані коефіцієнти значущі при p < 0,001.
Детальнішу оцінку можливої залежності аналізованих параметрів проводили у групах пацієнтів з різним типом ушкодження. Виявлено максимальні значення коефіцієнта кореляції Спірмена при ушкодженнях типу А3, А4 і В3 (р < 0,0001) — відповідно –0,93, –0,91 і –0,97. Взаємозв’язок аналізованих параметрів при ушкодженнях типу А1 і А2 статистично незначущий (р > 0,05). У групі з ушкодженнями типу С значення коефіцієнта кореляції статистично значуще, але становило –0,57, що свідчить про слабкий взаємозв’язок аналізованих показників. Для підтипів В1 і В2 характерна помірна статистично значуща кореляція.
Отримані показники складно трактувати з анатомічної точки зору. Ні дані літератури, ні результати наших досліджень не дають змогу об’єктивно пояснити виражений дисонанс щодо близьких за морфологією типів травматичних ушкоджень ХРС.
З огляду на отримані результати нами було висунуто припущення, що ступінь кореляції значень сегментарного лордозу і шийного кіфозу може більшою мірою залежати від рівня відхилення зазначених показників від нормальних, ніж від типу ушкодження ХРС. Для підтвердження зазначеної гіпотези пацієнтів розподілили на групи відповідно до показника сегментарного кіфозу незалежно від типу і ступеня ушкодження ХРС (табл. 4).
Отримані дані переконливо демонструють, що найбільша залежність аналізованих параметрів реєструється при локальній деформації в діапазоні від 0 до 10°. При високих показниках кіфозу значення шийного лордозу значно варіюють, що, ймовірно, зумовлено значним впливом компенсаторних механізмів і додаткових чинників, які не враховані в моделі.
Обговорення
Аналіз даних літератури не виявив будь-яких значущих досліджень, присвячених ступеню локальної кіфотичної деформації ХРС у пацієнтів, які перенесли травму ШВХ на субаксіальному рівні. Деякі автори зазначають, що локальна деформація має провідне значення, поряд зі ступенем компресії структур хребтового каналу і ступенем нестабільності, у формуванні вторинних змін невральних структур. Порушення ліквородинаміки, деформація, зсув і «натяг» спинного мозку найчастіше зумовлені саме кіфотичною деформацією травмованого ХРС. У більшості сучасних публікацій описано стан сегментарного кіфозу лише в післяопераційний період. Цей параметр розглядають як ступінь стабільності досягнутого спондилодезу. У поодиноких повідомленнях про біомеханіку ушкодження ШВХ зазначено, що неповні ушкодження тіла хребця частіше, ніж повні, можуть спричинити кіфотичну деформацію на рівні перелому. Ушкодження міжхребцевого диска і передньої поздовжньої зв’язки рідко зумовлюють значущу зміну осі ШВХ. При ушкодженнях, які супроводжуються вивихами і переломовивихами, може мати місце значна деформація [20]. Проведений нами аналіз певною мірою підтверджує ці твердження.
Нині прийнято виділяти 5 основних типів сагітального профілю ШВХ: лордоз, нейтральний профіль, кіфоз, S-подібну форму та інвертовану S-подібну форму [21, 22]. Toshichika Takeshima і співавт. при аналізі спондилограм 242 безсимптомних пацієнтів виявили, що лише в 23,5 % випадків спостерігався шийний лордоз. Решта зазначених типів траплялася з частотою 26,0; 19,6; 17,6 та 13,2 % відповідно. Метааналіз, опублікований у 2018 р. Guang-Ming Guo і співавт., показав, що із 15 364 безсимптомних пацієнтів лише в 36 % зареєстрували нелордотичний тип сагітального профілю ШВХ [23]. Крім того, існує думка, що втрата лордозу ШВХ завжди є патологічною подією, а відсутність симптомів зумовлена недостатнім часом для їх розвитку. Це частково підтверджується тим, що більшість досліджень безсимптомних пацієнтів проведено за участю молодих добровольців.
Показові дані наведено у працях Eijiro Okada і співавт. Дослідники продемонстрували, що випрямлення шийного лордозу призводить до підвищення ризику розвитку дегенеративно-дистрофічних змін ШВХ, але не завжди статистично значущо корелює з клінічною симптоматикою [24]. D. Harrison і співавт. у дослідженні, присвяченому комп’ютерній оцінці кривизни сагітального профілю ШВХ, виявили, що сплощений лордоз або його повна відсутність корелюють з частотою та інтенсивністю больового відчуття [25]. У низці робіт продемонстровано, що кіфотична ангуляція ШВХ визначає додаткове навантаження на м’язи шиї при підтримці ваги голови, підвищений тиск на міжхребцеві диски і є додатковим чинником ризику розвитку дисциркуляторної мієлопатії [26].
Відповідно до сучасних уявлень найкритичнішим при характеристиці біомеханічного стану нормального, травмованого та прооперованого хребта є не аналіз ізольованих параметрів, які характеризують стан сагітального балансу, а їх взаємозв’язок і співвідношення. Відомо, що при установці голови з будь-якого довільного положення в нейтральне збалансоване та найменш енерговитратне потрібний певний час. У більшості випадків процес відбувається підсвідомо і для правильного сприйняття та передачі ваги голови має зберігатися певний взаємозв’язок між положенням голови в природному положенні стоячи, локальними сагітальними кутами і загальною кривизною ШВХ.
Останніми роками в багатьох дослідженнях рентгенівську візуалізацію використовували для вивчення взаємозв’язку між параметрами, які належать до сагітального балансу ШВХ (центр маси голови, центр хребця C2, нахил Th1-хребця тощо) [26]. Так, Sang Hun Lee і співавт. виявили, що нахил Th1-хребця та кут Кобба C2‒C7 значно корелювали, тоді як зміщення черепа і кут Кобба C2‒C7 мали помірний зв’язок [27]. S. Núñez-Pereira і співавт. виявили, що кут С0–С2 і кут C2‒C7 також демонструють помірну кореляцію [28]. J.A. Tang і співавт. виявили тісний зв’язок між сагітальною вертикальною віссю C2‒C7 та якістю життя у пацієнтів, які перенесли операцію на ШВХ [29]. Зазначені дослідження демонструють, що кут нахилу голови, кривизна ШВХ і нахил першого грудного хребця певною мірою корелюють, а порушення співвідношення цих параметрів можуть спричинити прогресування дегенеративних змін. Однак даних, які характеризують ступінь кореляції показників локальної деформації та загального сагітального профілю у пацієнтів з травматичними ушкодженнями ШВХ, при аналізі літератури нами не виявлено.
Найбільш критичним і найменш вивченим є питання щодо ступеня необхідної хірургічної корекції сагітального профілю при виконанні хірургічних втручань з приводу різної патології ШВХ. Загальною тенденцією є необхідність формування лордозної ангуляції оперованого ХРС. Так, M.A. Hansen і співавт. у системному огляді зазначають, що інтраопераційно сформований сегментарний кіфоз підсилює розвиток дегенеративних змін суміжних сегментів. P.G. Passias і співавт. при аналізі багатоцентрової бази даних пацієнтів виявили високий ризик розвитку дистального перехідного кіфозу у пацієнтів з доопераційними показниками деформації, що характеризуються сагітальною вертикальною віссю (SVA) > 56,3 мм і шийним кіфозом > 12°. Крім того, згідно з нашими дослідженнями, недостатня лордозна ангуляція, досягнута в результаті операції, призводить до підвищення навантаження в системі «імплантат — кістка» і розвитку післяопераційної кіфотичної деформації [30].
Отже, незважаючи на відсутність чітко сформульованих рекомендацій, при плануванні хірургічних втручань з приводу травматичних ушкоджень ШВХ на суб-аксіальному рівні слід ураховувати ступінь кіфотичної деформації та реконструктивні можливості системи стабілізації, яку використовують, з метою досягнення оптимальної лордозної ангуляції.
Висновки
Отримані результати свідчать, що травматичне ушкодження шийного відділу хребта на субаксіальному рівні характеризується широким діапазоном показників кіфотичної сегментарної ангуляції, що значною мірою визначається типом ушкодження. Загальний шийний лордоз має тенденцію до сплощення в більшості випадків, однак ступінь втрати фізіологічної кривизни певною мірою корелює з локальною деформацією. Виявлені особливості стану сагітального профілю у постраждалих можуть бути використані при плануванні обсягу і техніки хірургічного втручання.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці статті.
Фінансування
Робота виконана в рамках НДР відділу спінальної нейрохірургії ДУ «Інститут нейрохірургії ім. акад. А.П. Ромоданова НАМН України» «Дослідити механізми та розробити комплекс лікувальних заходів для зменшення інвалідизації та покращення якості життя хворих з хребетно-спинномозковою травмою», № держреєстрації 0119U000110.
Інформація про внесок кожного автора: Нехлопочин О.С. — концепція і дизайн дослідження, аналіз отриманих даних, написання тексту; Вербов В.В. — збирання й обробка матеріалів, написання тексту.
Отримано/Received 16.04.2021
Рецензовано/Revised 01.05.2021
Прийнято до друку/Accepted 10.05.2021
Список литературы
1. Glassman S.D., Bridwell K., Dimar J.R., Horton W., Berven S., Schwab F. The impact of positive sagittal balance in adult spinal deformity. Spine (Phila Pa 1976). 2005. 30(18). 2024-2029. doi: 10.1097/01.brs.0000179086.30449.96, PMID: 16166889.
2. Tang J.A., Scheer J.K., Smith J.S., Deviren V., Bess S., Hart R.A. et al. The impact of standing regional cervical sagittal alignment on outcomes in posterior cervical fusion surgery. Neurosurgery. 2015. 76 Suppl 1. S14-21; discussion S21. doi: 10.1227/01.neu.0000462074.66077.2b, PMID: 25692364.
3. Villavicencio A.T., Babuska J.M., Ashton A., Busch E., Roeca C., Nelson E.L. et al. Prospective, randomized, double-blind clinical study evaluating the correlation of clinical outcomes and cervical sagittal alignment. Neurosurgery. 2011. 68(5). 1309-1316; discussion 1316. doi: 10.1227/NEU.0b013e31820b51f3, PMID: 21792113.
4. Kuntz Ct., Levin L.S., Ondra S.L., Shaffrey C.I., Morgan C.J. Neutral upright sagittal spinal alignment from the occiput to the pelvis in asymptomatic adults: a review and resynthesis of the literature. J. Neurosurg. Spine. 2007. 6(2). 104-112. doi: 10.3171/spi.2007.6.2.104. PMID: 17330576.
5. Canavese F., Turcot K., De Rosa V., de Coulon G., Kaelin A. Cervical spine sagittal alignment variations following posterior spinal fusion and instrumentation for adolescent idiopathic scoliosis. Eur. Spine J. 2011. 20(7). 1141-1148. doi: 10.1007/s00586-011-1837-z. PMID: 21559768.
6. Harrison D.D., Troyanovich S.J., Harrison D.E., Janik T.J., Murphy D.J. A normal sagittal spinal configuration: a desirable clinical outcome. J. Manipulative Physiol. Ther. 1996. 19(6). 398-405. PMID: 8864971.
7. Lafage V., Ames C., Schwab F., Klineberg E., Akbarnia B., Smith J. et al. Changes in thoracic kyphosis negatively impact sagittal alignment after lumbar pedicle subtraction osteotomy: a comprehensive radiographic analysis. Spine (Phila Pa 1976). 2012. 37(3). E180-187. doi: 10.1097/BRS.0b013e318225b926. PMID: 21673626.
8. Hardacker J.W., Shuford R.F., Capicotto P.N., Pryor P.W. Radiographic standing cervical segmental alignment in adult volunteers without neck symptoms. Spine (Phila Pa 1976). 1997. 22(13). 1472-1480; discussion 1480. doi: 10.1097/00007632-199707010-00009. PMID: 9231966.
9. Gore D.R., Sepic S.B., Gardner G.M. Roentgenographic findings of the cervical spine in asymptomatic people. Spine (Phila Pa 1976). 1986. 11(6). 521-524. doi: 10.1097/00007632-198607000-00003. PMID: 3787320.
10. Johnston F.G., Crockard H.A. One-stage internal fixation and anterior fusion in complex cervical spinal disorders. J. Neurosurg. 1995. 82(2). 234-238. doi: 10.3171/jns.1995.82.2.0234. PMID: 7815151.
11. Albert T.J., Vacarro A. Postlaminectomy kyphosis. Spine (Phila Pa 1976). 1998. 23(24). 2738-2745. doi: 10.1097/00007632-199812150-00014. PMID: 9879099.
12. Caspar W., Pitzen T. Anterior cervical fusion and trapezoidal plate stabilization for re-do surgery. Surg. Neurol. 1999. 52(4). 345-351; discussion 351-342. doi: 10.1016/s0090-3019(99)00100-7. PMID: 10555839.
13. Lee S.H., Hyun S.J., Jain A. Cervical Sagittal Alignment: Literature Review and Future Directions. Neurospine. 2020. 17(3). 478-496. doi: 10.14245/ns.2040392.196. PMID: 33022153.
14. Benzel E.C. Biomechanics of Spine Stabilization: Thieme; 2001.
15. Kitis S., Cevik S., Kaplan A., Yilmaz H., Katar S., Comert S. et al. Relationship Between Degeneration or Sagittal Balance With Modic Changes in the Cervical Spine. Cureus. 2021. 13(1). e12949. doi: 10.7759/cureus.12949. PMID: 33527064.
16. Yoshida G., Kamiya M., Yoshihara H., Kanemura T., Kato F., Yukawa Y. et al. Subaxial sagittal alignment and adjacent-segment degeneration after atlantoaxial fixation performed using C-1 lateral mass and C-2 pedicle screws or transarticular screws. J. Neurosurg. Spine. 2010. 13(4). 443-450. doi: 10.3171/2010.4.SPINE09662. PMID: 20887141.
17. Yoshimoto H., Ito M., Abumi K., Kotani Y., Shono Y., Takada T. et al. A retrospective radiographic analysis of subaxial sagittal alignment after posterior C1-C2 fusion. Spine (Phila Pa 1976). 2004. 29(2). 175-181. doi: 10.1097/01.BRS.0000107225.97653.CA. PMID: 14722411.
18. Maynard F.M., Jr., Bracken M.B., Creasey G., Ditunno J.F. Jr., Donovan W.H., Ducker T.B. et al. International Standards for Neurological and Functional Classification of Spinal Cord Injury. American Spinal Injury Association. Spinal Cord. 1997. 35(5). 266-274. doi: 10.1038/sj.sc.3100432. PMID: 9160449.
19. Vaccaro A.R., Koerner J.D., Radcliff K.E., Oner F.C., Reinhold M., Schnake K.J. et al. AOSpine subaxial cervical spine injury classification system. Eur. Spine J. 2016. 25(7). 2173-2184. doi: 10.1007/s00586-015-3831-3. PMID: 25716661.
20. Galbusera F., Wilke H.-J.. Biomechanics of the Spine: Basic Concepts, Spinal Disorders and Treatments. 1st ed: Academic Press; 2018. 456 p.
21. Yu M., Zhao W.K., Li M., Wang S.B., Sun Y., Jiang L. et al. Analysis of cervical and global spine alignment under Roussouly sagittal classification in Chinese cervical spondylotic patients and asymptomatic subjects. Eur. Spine J. 2015. 24(6). 1265-1273. doi: 10.1007/s00586-015-3832-2. PMID: 25805575.
22. Hey H.W.D., Lau E.T., Wong G.C., Tan K.A., Liu G.K., Wong H.K. Cervical Alignment Variations in Different Postures and Predictors of Normal Cervical Kyphosis: A New Understanding. Spine (Phila Pa 1976). 2017. 42(21). 1614-1621. doi: 10.1097/BRS.0000000000002160. PMID: 28306640.
23. Guo G.M., Li J., Diao Q.X., Zhu T.H., Song Z.X., Guo Y.Y. et al. Cervical lordosis in asymptomatic individuals: a meta-ana-lysis. Journal of Orthopaedic Surgery and Research. 2018. 13(1). 147. doi: 10.1186/s13018-018-0854-6. PMID: 29907118.
24. Okada E., Matsumoto M., Ichihara D., Chiba K., Toyama Y., Fujiwara H. et al. Does the sagittal alignment of the cervical spine have an impact on disk degeneration? Minimum 10-year follow-up of asymptomatic volunteers. Eur. Spine J. 2009. 18(11). 1644-1651. doi: 10.1007/s00586-009-1095-5. PMID: 19609784.
25. Harrison D.D., Harrison D.E., Janik T.J., Cailliet R., Ferrantelli J.R., Haas J.W. et al. Modeling of the sagittal cervical spine as a method to discriminate hypolordosis: results of elliptical and circular modeling in 72 asymptomatic subjects, 52 acute neck pain subjects, and 70 chronic neck pain subjects. Spine (Phila Pa 1976). 2004. 29(22). 2485-2492. doi: 10.1097/01.brs.0000144449.90741.7c. PMID: 15543059.
26. Katsuura A., Hukuda S., Saruhashi Y., Mori K. Kyphotic malalignment after anterior cervical fusion is one of the factors promoting the degenerative process in adjacent intervertebral levels. Eur. Spine J. 2001. 10(4). 320-324. doi: 10.1007/s005860000243. PMID: 11563618.
27. Lee S.H., Kim K.T., Seo E.M., Suk K.S., Kwack Y.H., Son E.S. The influence of thoracic inlet alignment on the craniocervical sagittal balance in asymptomatic adults. J. Spinal Disord. Tech. 2012. 25(2). E41-47. doi: 10.1097/BSD.0b013e3182396301. PMID: 22037167.
28. Nunez-Pereira S., Hitzl W., Bullmann V., Meier O., Koller H. Sagittal balance of the cervical spine: an analysis of occipitocervical and spinopelvic interdependence, with C-7 slope as a marker of cervical and spinopelvic alignment. J. Neurosurg Spine. 2015. 23(1). 16-23. doi: 10.3171/2014.11.SPINE14368. PMID: 25909271.
29. Tang J.A., Scheer J.K., Smith J.S., Deviren V., Bess S., Hart R.A. et al. The impact of standing regional cervical sagittal alignment on outcomes in posterior cervical fusion surgery. Neurosurgery. 2012. 71(3). 662-669; discussion 669. doi: 10.1227/NEU.0b013e31826100c9. PMID: 22653395.
30. Slynko I.I., Nekhlopochin A.S. The clinically and biomechanically based optimization of sagittal contour surgical correction of the injured segment with the anterior subaxial fusion. MOJ Applied Bionics and Biomechanics. 2018. 2(2). 150-155. doi: 10.15406/mojabb.2018.02.00058.
/57.jpg)
/57_2.jpg)

/58.jpg)
/58_2.jpg)
/59.jpg)
/60.jpg)
/60_2.jpg)
/61.jpg)
/61_2.jpg)
/62.jpg)