Журнал «Здоровье ребенка» Том 17, №2, 2022
Вернуться к номеру
Діагностична цінність функціональних проб у визначенні стану кардіореспіраторної системи
Авторы: Бен Отмен М., Нечитайло Ю.М.
Буковинський державний медичний університет, м. Чернівці, Україна
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
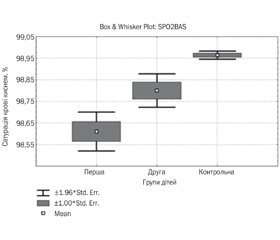
Мета: вивчити характер змін кардіореспіраторної системи при явищах короткотривалої гіпоксемії при проведенні довільних тестів із затримкою дихання. Матеріали та методи. У роботі подані результати обстеження дітей шкільного віку, хворих на гострий бронхіт, з обструктивним синдромом і без нього (60 пацієнтів) і групи здорових дітей (52 особи). У пацієнтів проводилась пульсоксиметрія в поєднанні з довільними гіпоксичними тестами на затримку дихання з реєстрацією даних на комп’ютері й виконувалася проба Руф’є. Результати. У пацієнтів тяжкість перебігу бронхіту в першу добу була середньою — 7,79 ± 0,19 бала за шкалою BSS-ped. Рівень сатурації крові киснем відповідав нормальним показникам (понад 95 %), але між групами була різниця: у пацієнтів з обструктивним синдромом він становив 98,60 ± 0,04 %, а за відсутності цього синдрому — 98,80 ± 0,03 %, що було нижче, ніж у контрольній групі — 99,00 ± 0,01 % (p < 0,05). Тривалість затримки дихання не мала суттєвої різниці між групами, але після її проведення спостерігалося незначне зниження рівня сатурації. Більшою була реакція на затримку дихання на видиху. Підтримка рівня оксигенації у хворих на бронхіт досягалася за рахунок збільшення частоти серцевих скорочень. Через явища відносної гіпоксемії периферичних тканин у період реконвалесценції відмічено зниження толерантності до фізичного навантаження за пробою Руф’є. Висновки. Встановлено, що навіть при нетяжких формах гострого бронхіту в дітей за даними функціональних проб реєструється зниження резервів газообміну, особливо за наявності обструктивного синдрому. Компенсаторні механізми для підтримки сатурації крові базуються на збільшенні системного кровотоку за рахунок зростання частоти серцевих скорочень.
Background. The purpose was to study the nature of changes in the cardiorespiratory system in the case of short-term hypoxemia during functional tests with breath-holding. Materials and methods. The paper presents the results of a survey of school-age children with acute bronchitis with and without obstructive syndrome (60 patients) and a group of healthy children (52 people). Patients underwent pulse oximetry in combination with hypoxic tests for breath-holding with data recording on a computer and performed a Rufier test. Results. The severity of bronchitis in patients in the first days was average on the BSS-ped scale — 7.79 ± 0.19 points. The level of blood oxygen saturation was normal (above 95 %), but there was a difference between the groups: in patients with obstructive syndrome it was 98.60 ± 0.04 %, in the absence of this syndrome — 98.80 ± 0.03 %, which was lower than in the control group — 99.00 ± 0.01 % (p < 0.05). Time of breath-holding did not differ significantly between groups, but there was a slight decrease in saturation after them. There was greater reaction to breath-holding on exhalation. Level of oxygenation in patients with bronchitis achieved by increasing heart rate. Due to the phenomena of relative hypoxemia of peripheral tissues during convalescence, there was a decrease in tolerance to physical loading after the Rufier test. Conclusions. It is established that even in mild forms of acute bronchitis in children, according to functional tests, there is a decrease in gas exchange reserves, especially in the presence of obstructive syndrome. Compensatory mechanisms to maintain blood saturation are based on increasing systemic blood flow due to increased heart rate.
діти; гострий бронхіт; пульсоксиметрія; тести із затримкою дихання
children; acute bronchitis; pulse oximetry; breath-holding tests
Вступ
Матеріали та методи
Результати та обговорення
Висновки
- Антипкін Ю.Н., Волосовець O.П., Майданник В.Х. Динаміка захворюваності та поширеності бронхолегеневої патології в дітей. Современная педиатрия. 2016. 2(74). 73-77.
- Cui Y., Sun X.G., Ci Z. et al. The effectiveness of different respiration models to the amplitude of waveform information in arterial blood gas. Zhongguo Ying Yong Sheng Li Xue Za Zhi. 2021 Jan. 37(1). 40-44. Chinese. doi: 10.12047/j.cjap.0078.2021.103.
- Park H.Y., Kim J.W., Nam S.S. Metabolic, cardiac, and hemorheological responses to submaximal exercise under light and moderate hypobaric hypoxia in healthy men. Biology (Basel). 2022 Jan 15. 11(1). 144. doi: 10.3390/biology11010144.
- Crooks C.J., West J., Morling J.R. et al. Pulse oximeters’ measurements vary across ethnic groups: An observational study in patients with Covid-19 infection. Eur. Respir. J. 2022 Jan 27. 2103246. doi: 10.1183/13993003.03246-2021.
- Messineo L., Perger E., Corda L. et al. Breath-holding as a novel approach to risk stratification in COVID-19. Crit. Care. 2021 Jun 14. 25(1). 208. doi: 10.1186/s13054-021-03630-5.
- Hedhli A., Slim A., Ouahchi Y. et al. Maximal voluntary breath-holding tele-inspiratory test in patients with chronic obstructive pulmonary disease. Am. J. Mens Health. 2021 May-Jun. 15(3). 15579883211015857. doi: 10.1177/15579883211015857.
- Ideguchi H., Ichiyasu H., Fukushima K. et al. Validation of a breath-holding test as a screening test for exercise-induced hypoxemia in chronic respiratory diseases. Chron. Respir. Dis. 2021 Jan-Dec. 18. 14799731211012965. doi: 10.1177/14799731211012965.
- Poorzargar K., Pham C., Ariaratnam J. et al. Accuracy of pulse oximeters in measuring oxygen saturation in patients with poor peripheral perfusion: a systematic review. J. Clin. Monit. Comput. 2022 Feb 4. doi: 10.1007/s10877-021-00797-8.
- Yang X., Diao L., Chen Y. et al. Feasibility of pulse oxygen saturation for the condition evaluation of acute respiratory distress syndrome patients in the Lijiang region. Zhonghua Wei Zhong Bing Ji Jiu Yi Xue. 2021 Dec. 33(12). 1447-1452. Chinese. doi: 10.3760/cma.j.cn121430-20210518-00737.
- Martín-Escudero P., Cabanas A.M., Fuentes-Ferrer M., Galindo-Canales M. Oxygen saturation behavior by pulse oximetry in female athletes: breaking myths. Biosensors (Basel). 2021 Oct 14. 11(10). 391. doi: 10.3390/bios11100391.
- Taboni A., Fagoni N., Fontolliet T. et al. Breath holding as an example of extreme hypoventilation: experimental testing of a new model describing alveolar gas pathways. Exp. Physiol. 2020 Dec. 105(12). 2216-2225. doi: 10.1113/EP088977.
- Urakov A., Urakova N., Gurevich K., Muhutdinov N. Cardiology, respiratory failure, and tolerance of hypoxia in the context of COVID-19: a multidisciplinary perspective. Rev. Cardiovasc. Med. 2022 Jan 17. 23(1). 21. doi:10.31083/j.rcm2301021.
- Oka H., Nakau K., Nakagawa S. et al. Comparison of myocardial T1 mapping during breath-holding and free-breathing. Cardiol. Young. 2021 Aug 9. 1-5. doi: 10.1017/S1047951121003292.
- Романчук О.П., Величко В.І., Бажора Я.І. Реактивність кардіореспіраторної системи в пацієнтів з бронхіальною астмою за даними тестів з керованим диханням. Запорізький медичний журнал. 2019. 4(115). 449-457. DOI: 10.14739/2310-1210.2019.4.173191.
- Абатуров О.І., Токарева Н.М. Можливості використання шкали Bronchitis Severity Score для оцінки ефективності лікування гострого бронхіту в дітей. Здоров’я дитини. 2020. 6(15). 420-428. https://doi.org/10.22141/2224-0551.15.6.2020.215527.

/43.jpg)
/44.jpg)