Международный эндокринологический журнал Том 19, №5, 2023
Вернуться к номеру
Вплив емпагліфлозину на діастолічну функцію лівого шлуночка в пацієнтів із цукровим діабетом 2-го типу і супутньою серцевою недостатністю зі збереженою фракцією викиду
Авторы: Геращенко А.С., Федоров С.В., Бєлінський М.В., Середюк Н.М., Геник Б.Л.
Івано-Франківський національний медичний університет, м. Івано-Франківськ, Україна
Рубрики: Эндокринология
Разделы: Клинические исследования
Версия для печати
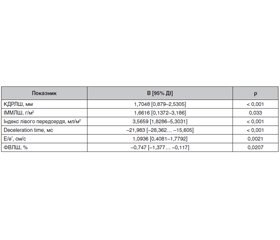
Актуальність. Серцева недостатність зі збереженою фракцією викиду є поширеним синдромом, від якого страждає більше ніж половина людей із серцевою недостатністю (СН). Серед позасерцевих прозапальних станів на особливу увагу заслуговує цукровий діабет 2-го типу, який трапляється приблизно в 30–40 % пацієнтів із СН. Мета: оцінити вплив застосування емпагліфлозину на діастолічну функцію лівого шлуночка в пацієнтів із цукровим діабетом 2-го типу і супутньою серцевою недостатністю зі збереженою фракцією викиду. Матеріали та методи. 120 пацієнтів відповідали критеріям дослідження і були рандомізовані в співвідношенні 1 : 1 до групи емпагліфлозину (n = 60) і контрольної групи (n = 60), яка отримувала інші цукрознижувальні препарати. Період дослідження тривав 12 тижнів. Проводили трансторакальну ехокардіографію та визначали функціональні й структурні зміни серця при вказаних захворюваннях. Результати. Відзначається помітне поліпшення важливих кардіологічних показників. Одним з важливих результатів було зменшення індексу маси лівого шлуночка, що вказує на зменшення розміру та гіпертрофії лівого шлуночка. Це зменшення свідчить про сприятливий перебіг ремоделювання і вказує на потенційний регрес ремоделювання серця під впливом емпагліфлозину. Крім того, дослідження продемонструвало поліпшення діастолічної функції лівого шлуночка. Зокрема, такі параметри, як час сповільнення і співвідношення E/e’, мали сприятливі зміни. Показник deceleration time, який відображає розслаблення і податливість лівого шлуночка, значно зменшився, що свідчить про поліпшення діастолічної функції. Також відзначені позитивні зміни співвідношення E/e’, маркера тиску наповнення лівого шлуночка, що свідчить про зменшення серцевого напруження і поліпшення розслаблення шлуночків. Висновки. Результати дослідження свідчать про те, що лікування емпагліфлозином позитивно впливає на різні серцево-судинні параметри в осіб з досліджуваним захворюванням, зокрема на діастолічну функцію лівого шлуночка. Ці висновки сприяють нашому розумінню терапевтичного потенціалу емпагліфлозину в менеджменті серцево-судинного здоров’я.
Background. Heart failure with preserved ejection fraction is a common disease affecting more than half of people with heart failure. Among the extracardiac proinflammatory conditions, type 2 diabetes mellitus, which occurs in approximately 30–40 % of patients with heart failure, deserves special attention. The purpose of the study is to evaluate the effect of empagliflozin on the left ventricular diastolic function in patients with type 2 diabetes mellitus and concomitant heart failure with preserved ejection fraction. Materials and methods. One hundred and twenty patients met the study criteria and were randomized in a 1 : 1 ratio to the empagliflozin group (n = 60) or the control group (n = 60), which received other antidiabetic drugs. The follow-up period lasted 12 weeks. A transthoracic echocardiogram was performed and functional and structural changes of the heart in these diseases were identified. Results. The data showed a marked improvement in several cardiac parameters. One important result was a decrease in the left ventricular mass index, which indicates a reduction in the left ventricular size and hypertrophy. This reduction shows a favorable course of remodeling and a potential regression of cardiac remodeling under the influence of empagliflozin. In addition, the study demonstrated an improvement in the left ventricular diastolic function. In particular, deceleration time and the E/e’ ratio showed favorable changes. Deceleration time, which reflects the relaxation and compliance of the left ventricle, decreased significantly, indicating an improvement in diastolic function. The E/e’ ratio, a marker of the left ventricular filling pressure, also showed positive changes, indicating a decrease in cardiac tension and improved ventricular relaxation. Conclusions. The results of the study demonstrated that empagliflozin treatment has a positive effect on various cardiovascular parameters in patients with the studied diseases, in particular on the left ventricular diastolic function. These findings contribute to our understanding of the therapeutic potential of empagliflozin in the management of cardiovascular diseases.
цукровий діабет; діастолічна дисфункція; серцева недостатність зі збереженою фракцією викиду; емпагліфлозин
diabetes mellitus; diastolic dysfunction; heart failure with preserved ejection fraction; empagliflozin
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Steinberg B.A., Zhao X., Heidenreich P.A., Peterson E.D., Bhatt D.L., Cannon C.P. et al. Trends in Patients Hospitalized with Heart Failure and Preserved Left Ventricular Ejection Fraction. Circulation. 2012. 126(1). 65-75. DOI: 10.1161/CIRCULATIONAHA.111.080770.
- Borlaug B.A. Evaluation and management of heart failure with preserved ejection fraction. Nat. Rev. Cardiol. 2020. 17(9). 559-73. DOI: 10.1038/s41569-020-0363-2.
- Paulus W.J., Tschöpe C. A Novel Paradigm for Heart Failure with Preserved Ejection Fraction. J. Am. Coll. Cardiol. 2013. 62(4). 263-71. DOI: 10.1016/j.jacc.2013.02.092.
- Dhingra A., Garg A., Kaur S., Chopra S., Batra J.S., Pandey A. et al. Epidemiology of Heart Failure with Preserved Ejection Fraction. Curr. Heart Fail. Rep. 2014. 11(4). 354-65. DOI: 10.1007/s11897-014-0223-7.
- Saunders J., Mathewkutty S., Drazner M.H., McGuire D.K. Cardiomyopathy in Type 2 Diabetes. Herz Kardiovaskuläre Erkrankungen. 2008. 33(3). 184-90. DOI: 10.1007/s00059-008-3115-3.
- Kobrynska O., Didushko O. Current possibilities of influen–cing the main cardiovascular risk factors in patients with type 2 diabetes mellitus. International Journal of Endocrinology (Ukraine). 2022. 18(8). 426-431. https://doi.org/10.22141/2224-0721.18.8.2022.1220.
- van Melle J.P., Bot M., de Jonge P., de Boer R.A., van Veldhui–sen D.J., Whooley M.A. Diabetes, Glycemic Control, and New-Onset Heart Failure in Patients With Stable Coronary Artery Disease. Diabetes Care. 2010. 33(9). 2084-9. DOI: 10.2337/dc10-0286.
- MacDonald M.R., Petrie M.C., Varyani F., Ostergren J., Michelson E.L., Young J.B. et al. Impact of diabetes on outcomes in patients with low and preserved ejection fraction heart failure: An analysis of the Candesartan in Heart failure: Assessment of Reduction in Mortality and morbidity (CHARM) programme. Eur. Heart J. 2008. 29(11). 1377-85. DOI: 10.1093/eurheartj/ehn153.
- Butler J., Hamo C.E., Filippatos G., Pocock S.J., Bernstein R.A., Brueckmann M. et al. The potential role and rationale for treatment of heart failure with sodium-glucose co-transporter 2 inhibitors. Eur. J. Heart Fail. 2017. 19(11). 1390-400. DOI: 10.1002/ejhf.933.
- Hammoudi N., Jeong D., Singh R., Farhat A., Komajda M., Mayoux E. et al. Empagliflozin Improves Left Ventricular Diastolic Dysfunction in a Genetic Model of Type 2 Diabetes. Cardiovasc. Drugs Ther. 2017. 31(3). 233-46. DOI: 10.1007/s10557-017-6734-1.
- Kusaka H., Koibuchi N., Hasegawa Y., Ogawa H., Kim-Mitsuyama S. Empagliflozin lessened cardiac injury and reduced visceral adipocyte hypertrophy in prediabetic rats with metabolic syndrome. Cardiovasc. Diabetol. 2016. 15(1). 157. DOI: 10.1186/s12933-016-0473-7.
- Joubert M., Jagu B., Montaigne D., Marechal X., Tesse A., Ayer A. et al. The Sodium–Glucose Cotransporter 2 Inhibitor Dapagliflozin Prevents Cardiomyopathy in a Diabetic Lipodystrophic Mouse Model. Diabetes. 2017. 66(4). 1030-40. DOI: 10.2337/db16-0733.
- Habibi J., Aroor A.R., Sowers J.R., Jia G., Hayden M.R., Garro M. et al. Sodium glucose transporter 2 (SGLT2) inhibition with empagliflozin improves cardiac diastolic function in a female rodent model of diabetes. Cardiovasc. Diabetol. 2017. 16(1). 9. DOI: 10.1186/s12933-016-0489-z.
- Zimlichman R. Treatment of Hypertension and Metabolic Syndrome: Lowering Blood Pressure Is Not Enough for Organ Protection, New Approach-Arterial Destiffening. Curr. Hypertens. Rep. 2014. 16(10). 479. DOI: 10.1007/s11906-014-0479-z.
- Mudaliar S., Alloju S., Henry R.R. Can a Shift in Fuel Energetics Explain the Beneficial Cardiorenal Outcomes in the EMPA-REG OUTCOME Study? A Unifying Hypothesis. Diabetes Care. 2016. 39(7). 1115-22. DOI: 10.2337/dc16-0542.
- Green J.B., Bethel M.A., Armstrong P.W., Buse J.B., Engel S.S., Garg J. et al. Effect of Sitagliptin on Cardiovascular Outcomes in Type 2 Diabetes. New England Journal of Medicine. 2015. 373(3). 232-42. DOI: 10.1056/NEJMoa1501352.
- Hirakawa Y., Arima H., Zoungas S., Ninomiya T., Cooper M., Hamet P. et al. Impact of Visit-to-Visit Glycemic Variability on the Risks of Macrovascular and Microvascular Events and All-Cause Mortality in Type 2 Diabetes: The ADVANCE Trial. Diabetes Care. 2014. 37(8). 2359-65. DOI: 10.2337/dc14-0199.
- Dormandy J.A., Charbonnel B., Eckland D.J., Erdmann E., Massi-Benedetti M., Moules I.K. et al. Secondary prevention of macrovascular events in patients with type 2 diabetes in the PROactive Study (PROspective pioglitAzone Clinical Trial In macroVascular Events): a randomised controlled trial. The Lancet. 2005. 366(9493). 1279-89. DOI: 10.1016/S0140-6736(05)67528-9.
- Cavender M.A., Scirica B.M., Raz I., Steg G.P., McGui–re D.K., Leiter L.A. et al. Cardiovascular Outcomes of Patients in SAVOR-TIMI 53 by Baseline Hemoglobin A1c. Am. J. Med. 2016. 129(3). 340.e1-340.e8. DOI: 10.1016/j.amjmed.2015.09.022.
- Fitchett D., Zinman B., Wanner C., Lachin J.M., Hantel S., Salsali A. et al. Heart failure outcomes with empagliflozin in patients with type 2 diabetes at high cardiovascular risk: results of the EMPA-REG OUTCOME® trial. Eur. Heart J. 2016. 37(19). 1526-34. DOI: 10.1093/eurheartj/ehv728.
- Ponikowski P., Voors A.A., Anker S.D., Bueno H., Cleland J.G.F., Coats A.J.S. et al. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur. J. Heart Fail. 2016. 18(8). 891-975. DOI: 10.1002/ejhf.592.
- Lang R.M., Badano L.P., Mor-Avi V., Afilalo J., Armstrong A., Ernande L. et al. Recommendations for Cardiac Chamber Quantification by Echocardiography in Adults: An Update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging. Journal of the American Socie–ty of Echocardiography. 2015. 28(1). 1-39.e14. DOI: 10.1016/j.echo.2014.10.003.
- Nagueh S.F., Smiseth O.A., Appleton C.P., Byrd B.F., Dokai–nish H., Edvardsen T. et al. Recommendations for the Evaluation of Left Ventricular Diastolic Function by Echocardiography: An Update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging. Journal of the American Society of Echocardiography. 2016. 29(4). 277-314. DOI: 10.1016/j.echo.2016.01.011.
- Pabel S., Wagner S., Bollenberg H., Bengel P., Kovács Á., Schach C. et al. Empagliflozin directly improves diastolic function in human heart failure. Eur. J. Heart Fail. 2018. 20(12). 1690-700. DOI: 10.1002/ejhf.1328.
- Kolijn D., Pabel S., Tian Y., Lódi M., Herwig M., Carrizzo A. et al. Empagliflozin improves endothelial and cardiomyocyte function in human heart failure with preserved ejection fraction via reduced pro-inflammatory-oxidative pathways and protein kinase Gα oxidation. Cardiovasc. Res. 2021. 117(2). 495-507. DOI: 10.1093/cvr/cvaa123.
- Bami K., Gandhi S., Leong-Poi H., Yan A.T., Ho E., Zahrani M. et al. Effects of Empagliflozin on Left Ventricular Remodeling in Patients with Type 2 Diabetes and Coronary Artery Disease: Echocardiographic Substudy of the EMPA-HEART CardioLink-6 Randomized Clinical Trial. Journal of the American Society of Echocardiography. 2020. 33(5). 644-6. DOI: 10.1016/j.echo.2020.02.005.