Журнал «Медицина неотложных состояний» Том 19, №6, 2023
Вернуться к номеру
Прекондиціювання донорського серця при проведенні ортотопічної трансплантації
Авторы: Лоскутов О.А. (1, 2), Гончаренко М.М. (1), Гончаренко М.В. (2)
(1) — Національний університет охорони здоров’я України імені П.Л. Шупика, м. Київ, Україна
(2) — ДУ «Інститут серця» МОЗ України, м. Київ, Україна
Рубрики: Медицина неотложных состояний
Разделы: Клинические исследования
Версия для печати
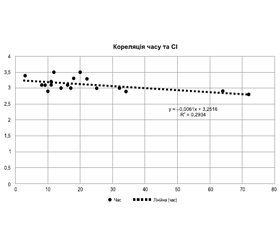
Актуальність. На сьогодні в Україні в листі очікування зареєстровано близько 500 пацієнтів, яким потрібна трансплантація серця. У дослідження було включено 20 донорів для ортотопічної трансплантації серця. Середній вік донорів становив 32,3 року. У роботі оцінені підготовка донорського серця щодо його захисту від ішемічно-реперфузійної травми під час трансплантації та вплив ефективності прекондиціювання донорського серця у реципієнта при проведенні ортотопічної трансплантації серця. Мета роботи. Мета полягала в оцінці ефективності прекондиціювання донорського серця для збільшення стійкості міокарда до ішемічно-реперфузійного синдрому та його підготовки до ортотопічної трансплантації серця. Матеріали та методи. В основу роботи покладено результати 20 донорів, яким була встановлена смерть мозку та дано дозвіл на застосування трансплантації анатомічних матеріалів людини. Проаналізовано зміни основних біохімічних показників (лактат, тропонін, кислотно-лужний баланс, кліренс креатиніну, глюкоза крові) та функціонального стану системної гемодинаміки (артеріальний тиск, частота серцевих скорочень, центральний венозний тиск, фракція викиду, серцевий індекс) на момент експлантації донорського серця. Результати. Було виявлено, що у 100 % донорів в інотропній підтримці використовувався норадреналін, у 40 % — добутамін та у 25 % — дофамін. Показники лактату у 75 % донорів були вищими за норму, і відмічалось збільшення показників тропоніну у всіх донорів, що свідчило про ймовірну дисфункцію мікроциркуляції, яка вела до погіршення прекондиціювання донора та збільшувала ішемічно-реперфузійний синдром для трансплантата. За коефіцієнтом кореляції між двома показниками — часом і серцевим індексом відмічалася тенденція погіршення стану донора залежно від часу від прийняття рішення про трансплантацію до проведення експлантації серця. Висновки. Дослідження показало, що у 100 % донорів в інотропній підтримці використовувався норадреналін — частіше, ніж добутамін або дофамін. Показники лактату у 75 % донорів були вищими за норму, і відмічалось збільшення показників тропоніну у всіх донорів, що свідчило про ймовірну дисфункцію мікроциркуляції, яка вела до погіршення прекондиціювання донора та збільшувала ішемічно-реперфузійний синдром для трансплантата. За коефіцієнтом кореляції між показниками часу і серцевого індексу відмічається, що чим більше часу потрібно на дозвіл на ортотопічну трансплантацію серця, тим більше погіршується стан донора, що проявляється в зниженні контрактильної здатності міокарда. За коефіцієнтом кореляції між показниками часу та тропоніну зроблено висновок, що ріст комплексів тропоніну спостерігався зі збільшенням часу на отримання дозволу на застосування трансплантації анатомічних матеріалів людини, що говорило про початок ішемічних змін міокарда.
Background. To date, there are about 500 patients in the heart transplant waiting list in Ukraine. The study included 20 donors for orthotopic heart transplantation. Their average age was 32.3 years. The study evaluated the preparation of the donor heart in terms of its protection against ischemia-reperfusion injury during transplantation and the effect of donor heart preconditioning in a recipient after orthotopic heart transplantation. Тhe purpose was to evaluate the effectiveness of donor heart preconditioning for increasing myocardial resistance to ischemia-reperfusion injury and its preparation for orthotopic transplantation. Materials and methods. The work is based on the results of 20 donors who were diagnosed with brain death and authorized for the use of transplantation of human anatomical materials. Then changes in the main biochemical parameters (lactate, troponin, acid-base balance, creatinine clearance, blood glucose) and the functional state of systemic hemodynamics (blood pressure, heart rate, central venous pressure, ejection fraction, cardiac index) were analyzed at the time of donor heart explantation. Results. It was found that in 100 % of donors, norepinephrine was used for inotropic support, in 40 % — dobutamine and in 25 % — dopamine. Lactate levels were higher than normal in 75 % of cases and troponin levels were increased in all donors, indicating a possible microcirculatory dysfunction that led to a deterioration in donor preconditioning and enhanced ischemia-reperfusion injury to the transplant. According to the correlation coefficient between time and cardiac index, there was a tendency to the deterioration in the donor’s condition depending on the time of making a decision about heart transplantation before heart explantation. Conclusions. The study showed that in 100 % of donors, norepinephrine was used for inotropic support — more often than dobutamine or dopamine. Lactate levels were higher than normal in 75 % of donors and troponin levels were increased in all donors, indicating a possible microcirculatory dysfunction that led to a deterioration in donor preconditioning and increased ischemia-reperfusion injury to the transplant. According to the correlation coefficient between time indicators and cardiac index, it is noted that the longer the time of authorization for orthotopic heart transplantation, the greater the deterioration in the donor’s condition, which is expressed in a decreased myocardial contractility. Based on the correlation coefficient between time indicators and troponin, it was concluded that the growth of troponin complexes was observed with an increase in the time of making a decision for obtaining permission to transplant human anatomical materials, which indicated the onset of ischemic changes in the myocardium.
трансплантація серця; прекондиціювання донорських органів; кардіопротекція; ішемія
heart transplantation; preconditioning of donor organs; cardioprotection; ischemia
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Savarese G., Lund L.H. Global Public Health Burden of Heart Failure. Card. Fail Rev. 2017 Apr. 3(1). 7-11. doi: 10.15420/cfr.2016:25:2.
- Tan L.B., Williams S.G., Tan D.K., Cohen-Solal A. So many definitions of heart failure: are they all universally valid? A critical appraisal. Expert Rev. Cardiovasc. Ther. 2010 Feb. 8(2). 217-28. doi: 10.1586/erc.09.187.
- Tsao C.W., Aday A.W., Almarzooq Z.I., Anderson C.A.M., Arora P., et al.; American Heart Association Council on Epidemiology and Prevention Statistics Committee and Stroke Statistics Subcommittee. Heart Disease and Stroke Statistics-2023 Update: A Report From the American Heart Association. Circulation. 2023 Feb 21. 147(8). e93-e621. doi: 10.1161/CIR.0000000000001123.
- Mozaffarian D., Benjamin E.J., Go A.S., Arnett D.K., Blaha M.J., Cushman M., et al.; American Heart Association Statistics Committee; Stroke Statistics Subcommittee. Heart Disease and Stroke Statistics-2016 Update: A Report From the American Heart Association. Circulation. 2016 Jan 26. 133(4). e38-360. doi: 10.1161/CIR.0000000000000350.
- Severino P., Mather P.J., Pucci M., DʼAmato A., Mariani M.V., Infusino F., et al. Advanced Heart Failure and End-Stage Heart Failure: Does a Difference Exist. Diagnostics (Basel). 2019 Nov 1. 9(4). 170. doi: 10.3390/diagnostics9040170.
- Paldino A., De Angelis G., Merlo M., Gigli M., Dal Ferro M., Severini G.M., et al. Genetics of Dilated Cardiomyopathy: Clinical Implications. Curr. Cardiol. Rep. 2018 Aug 13. 20(10). 83. doi: 10.1007/s11886-018-1030-7.
- Bozkurt B., Colvin M., Cook J., Cooper L.T., Deswal A., Fo-narow G.C., et al.; American Heart Association Committee on Heart Failure and Transplantation of the Council on Clinical Cardiology; Council on Cardiovascular Disease in the Young; Council on Cardiovascular and Stroke Nursing; Council on Epidemiology and Prevention; and Council on Quality of Care and Outcomes Research. Current Diagnostic and Treatment Strategies for Specific Dilated Cardiomyopathies: A Scientific Statement From the American Heart Association. Circulation. 2016 Dec 6. 134(23). e579-e646. doi: 10.1161/CIR.0000000000000455.
- Heidenreich P.A., Bozkurt B., Aguilar D., Allen L.A., Byun J.J., Colvin M.M., et al. 2022 AHA/ACC/HFSA Guideline for the Management of Heart Failure: Executive Summary: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Circulation. 2022 May 3. 145(18). e876-e894. doi: 10.1161/CIR.0000000000001062.
- Halliday B.P., Wassall R., Lota A.S., Khalique Z., Gregson J., Newsome S., et al. Withdrawal of pharmacological treatment for heart failure in patients with recovered dilated cardiomyopathy (TRED-HF): an open-label, pilot, randomised trial. Lancet. 2019 Jan 5. 393(10166). 61-73. doi: 10.1016/S0140-6736(18)32484-X.
- Богомолець О.В., Сисоенко І.В., Мусій О.С., Геращенко А.Ю., Мельничук С.П. та ін. Закон України про застосування трансплантації анатомічних матеріалів людині. Відомості Верховної Ради. 2018. № 28. Ст. 232.
- Todurov B.M., Kovtun H.I., Loskutov O.A., Maruniak S.R., Loskutov D.O., Melnyk A.Yu. The results of orthotopic heart transplantation using the bicaval technique. Modern Medical Technology. 2023. (2). 5-11. doi: 10.34287/MMT.2(57).2023.1.
- Heusch G. Myocardial ischaemia-reperfusion injury and cardioprotection in perspective. Nat. Rev. Cardiol. 2020 Dec. 17(12). 773-789. doi: 10.1038/s41569-020-0403-y.
- Zhou P., Liu H., Liu X., Ling X., Xiao Z., Zhu P., et al. Donor heart preservation with hypoxic-conditioned medium-derived from bone marrow mesenchymal stem cells improves cardiac function in a heart transplantation model. Stem Cell Res. Ther. 2021 Jan 13. 12(1). 56. doi: 10.1186/s13287-020-02114-7.
- Murry C.E., Jennings R.B., Reimer K.A. Preconditioning with ischemia: a delay of lethal cell injury in ischemic myocardium. Circulation. 1986 Nov. 74(5). 1124-36. doi: 10.1161/01.cir.74.5.1124.
- Laughlin M.H., Davis M.J., Secher N.H., van Lieshout J.J., Arce-Esquivel A.A., Simmons G.H., et al. Peripheral circulation. Compr. Physiol. 2012 Jan. 2(1). 321-447. doi: 10.1002/cphy.c100048.