Международный неврологический журнал 5 (67) 2014
Вернуться к номеру
Вирусы герпеса в развитии атеросклероза брахиоцефальных артерий у пациентов с хронической ишемией мозга
Авторы: Статинова Е.А., Омельченко Р.Я., Аурсалиди А.О. - Кафедра неврологии и медицинской генетики Донецкого национального медицинского университета им. М. Горького
Рубрики: Неврология
Разделы: Клинические исследования
Версия для печати
Определялись липидный профиль и IgG к вирусам герпеса в сыворотке крови больных с хронической ишемией мозга. У всех пациентов выявлены повышение показателей холестерина и липопротеидов низкой плотности, у 43,8 % — определено изменение нескольких лабораторных показателей липидного профиля. У 96,9 % больных обнаружены положительные титры антител к вирусам простого герпеса 1-го и 2-го типов, 93,8 % были одновременно сероположительны к вирусам простого герпеса 1-го и 2-го типов и цитомегаловирусу. Установлено, что явления атеросклероза брахиоцефальных сосудов, по данным дуплексного сканирования, сопровождаются изменением липидного профиля в 2 раза реже по сравнению с изменениями показателей инфицированности вирусами герпеса.
Визначалися ліпідний профіль і IgG до вірусів герпесу в сироватці крові хворих із хронічною ішемією мозку. У всіх пацієнтів виявлено підвищення показників холестерину і ліпопротеїдів низької щільності, у 43,8 % — визначено зміну декількох лабораторних показників ліпідного профілю. У 96,9 % хворих виявлені позитивні титри антитіл до вірусів простого герпесу 1-го і 2-го типів, 93,8 % були одночасно серопозитивні до вірусів простого герпесу 1-го і 2-го типів та цитомегаловірусу. Встановлено, що явища атеросклерозу брахіоцефальних судин, за даними дуплексного сканування, супроводжуються зміною ліпідного профілю в 2 рази рідше в порівнянні зі змінами показників інфікованості вірусами герпесу.
We have determined lipid profile and IgG antibodies to herpes viruses in the blood serum of patients with chronic cerebral ischemia. All patients had increased rates of cholesterol and low density lipoproteins, 43.8 % — the change in several laboratory lipid profile parameters. In 96.9 % of patients we found positive titers of antibodies to herpes simplex virus 1 and type 2 diabetes mellitus, 93.8 % were seropositive for both herpes simplex virus 1 and 2, and cytomegalovirus. It was found that manifestation of brachiocephalic atherosclerosis, according to duplex scanning data, are 2 times less often accompanied by changes in lipid profile compared to the changes of indicators of infection by herpesviruses.
герпес, липидный профиль, атеросклероз.
герпес, ліпідний профіль, атеросклероз.
herpes, lipid profile, atherosclerosis.
Статья опубликована на с. 49-54
Введение
По данным ВОЗ, цереброваскулярные заболевания (ЦВЗ) и их осложнения составляют 12,7 % от всех причин смертности в мире и занимают одно из лидирующих мест по уровню инвалидизации населения. Острые нарушения мозгового кровообращения (ОНМК), как одно из наиболее грозных осложнений ЦВЗ, являются острейшей медико-социальной проблемой. Ежегодно в мире от инсульта умирает 6,2 млн человек, у большей части выживших больных сохраняется неврологический дефицит, приводящий к стойкой или частичной потере трудоспособности [1]. Актуальным остается поиск оптимальных диагностических мероприятий, направленных на профилактику и лечение начальных проявлений хронической ишемии мозга (ХИМ), вследствие которой наиболее часто развивается ОНМК.
Основной причиной ишемической болезни головного мозга у взрослых является атеросклероз мозговых сосудов. В последние годы было установлено, что ключевую роль в развитии атеросклероза и его осложнений играют воспалительные реакции в сосудистой стенке, предположительно возникающие в ответ на повреждение эндотелия под воздействием инфекционных агентов или окисленных липопротеидов низкой плотности (ЛПНП). Циркулирующие в крови маркеры системного воспаления и эндотелиальной дисфункции могут быть показателем активного атеросклероза, тромбоза и дестабилизации бляшек и являться предиктором ХИМ [2]. Однако, согласно данным Tatjana Rundek et al. (2013), воспалительные биомаркеры отражают изменение комплекса интима-медиа у субъектов, не переносивших ранее инсульт, только в 16 % случаев, и не являются полноценным диагностическим критерием для проведения скрининга ОНМК [3]. На сегодняшний день актуален поиск новых факторов, предопределяющих формирование атеросклеротических повреждений и их декомпенсацию. Предполагается, что одним из возможных объяснений первопричин воспаления сосудистой стенки может быть наличие в организме хронической персистирующей инфекции, при которой повреждение эндотелия и запуск системного иммунного ответа либо инициируются самими микробными агентами, либо опосредуются включением аутоиммунных реакций за счет механизмов антигенной мимикрии [4].
Роль вирусов герпеса в развитии атеросклеротического воспаления среди всех известных инфекционных агентов является одной из наиболее патогенетически обоснованных. Доказано, что вирус простого герпеса (ВПГ) может инфицировать гладкие мышечные клетки человека in vitro и пролиферировать в их культуре, принимать участие в процессах аккумуляции холестерина, усиливая его синтез de novo и угнетая процессы его высвобождения [5, 6]. Цитомегаловирус (ЦМВ) может блокировать активность эндотелиального оксида азота, приводить к дисфункции эндотелия и запускать атерогенез, индуцировать прогрессирование воспаления в эндотелии и дальнейшее повреждение ткани [7]. Экспрессируемая вирусом Эпштейна — Барр (ВЭБ) dUTPase способна стимулировать моноциты к продукции провоспалительных цитокинов и активации эндотелиальных клеток даже при низком содержании вирусного ДНК в образцах [8]. В образцах церебральных артерий, инфицированных герпес зостер (ГЗ), наблюдается раздвоение либо разрушение внутренней эластической мембраны, гиперплазия интимы за счет миграции гладких миоцитов и миофибробластов [9]. Герпесвирусная инфекция способна воздействовать на коагуляционные свойства крови, приводить не только к повреждению эндотелиальной ткани и запуску воспаления в ней, но и к атеротромбозу [10].
Таким образом, исследование роли инфекционных агентов в развитии атеросклеротического воспаления сосудистой стенки на сегодняшний день является актуальным и открывает перспективы для понимания патогенеза атеросклероза, развития новых методов скрининга и первичной профилактики ЦВЗ. Целью данного исследования стало изучение взаимосвязи между атеросклеротическими изменениями сосудистой стенки брахиоцефальных артерий, показателями липидограммы и IgG к ВПГ-1 и -2, ЦМВ, ВЭБ, ГЗ у пациентов с ХИМ.
Материалы и методы
Исследование проводилось в 2013 г. на кафедре неврологии и медицинской генетики Донецкого национального медицинского университета им. М. Горького, расположенной на базе неврологических отделений № 1 и № 2 Донецкого областного клинического территориального медицинского объединения. Под наблюдением находилось 32 человека с ХИМ в возрасте от 45 до 62 лет (средний возраст — 55,0 ± 5,3 года) — 13 (40,6 ± 8,7 %) мужчин и 19 (59,4 ± 8,7 %) женщин. Критериями включения пациентов в исследование были согласие на участие в исследовании, ХИМ, обусловленная атеросклеротическим поражением брахиоцефальных сосудов, гипертоническая болезнь, ишемическая болезнь сердца, отсутствие тяжелой соматической патологии. Критерии исключения: курение, прием алкоголя, сахарный диабет, болезнь Паркинсона, болезнь Альцгеймера, патология системы свертывания крови, отказ от участия в исследовании.
Клиниконеврологические методы обследования заключались в сборе жалоб, изучении анамнеза заболевания, исследовании неврологического статуса.
Клинико-лабораторные методы включали исследование венозной крови с изучением уровня общего холестерина (ХС), триглицеридов (ТГ), ЛПНП и липопротеидов высокой плотности (ЛПВП), индекса атерогенности (ИА), аполипопротеина А1 (АпоА1), аполипопротеина В (АпоВ), индекса АпоВ/АпоА1, α-липопротеидов (α-ЛП), антител класса IgG к ВПГ-1 и -2, ЦМВ, ВЭБ, ГЗ. Ферментативно-колориметрическим методом с помощью автоматического биохимического анализатора Cobas 6000 (с501 модуль) на тест-системах Roche Diagnostics (Швейцария) изучали ТГ, ХС, ЛПНП, ЛПВП, АпоА1, АпоВ, α-ЛП; ИА рассчитывали по формуле ИА = ХС – ЛПВП/ЛПВП. Антитела IgG к ВПГ-1 и -2, ЦМВ, ВЭБ, ГЗ определяли на тест-системах BioRad (США) при помощи анализатора BioPle2200 методом проточной цитофлюориметрии. Нормальными показателями липидограммы крови считали: уровень ХС крови ≤ 5,2 ммоль/л, ТГ ≤ 2,3 ммоль/л, ЛПНП ≤ 2,6 ммоль/л, ЛПВП 1,03–1,55 ммоль/л, ИА ≤ 4, α-ЛП 0–300 мг/л, АпоА1 1,2–1,9 г/л, АпоВ 0,75–1,5 г/л, АпоВ/АпоА1 0–1. Для IgG к ВПГ-1 и -2, ЦМВ, ВЭБ, ГЗ: R < 0,8 — отрицательный результат, R от 0,8 до 1,1 — сомнительный результат, R ≥ 1,1 — положительный результат.
Всем больным проводили ультразвуковое дуплексное сканирование (УЗДС) брахиоцефальных артерий на аппарате экспертного уровня Medison ACCUVIX V10 с фазированным датчиком 2–4 МГц, который позволяет определить изменения состояния просвета и стенок сосудов, скоростные характеристики движения крови. При увеличении толщины интимы-медии брахиоцефальных артерий выявлялась склонность к развитию атеросклероза. Визуализировали атеросклеротические бляшки локальные и пролонгированные — более 1,5 см, занимающие одну или две стороны сосуда, концентрической и/или полуконцентрической формы, сужающие просвет сосуда и приводящие к стенозу. Различали гипоэхогенные бляшки с тонким ободком, преимущественно гипоэхогенные с небольшим эхогенным содержимым внутри, преимущественно эхогенные с небольшими гипоэхогенными участками, полностью эхогенные. Нормальными критериями дуплексного сканирования брахиоцефальных артерий являлись: сохранение дифференцировки сосудистой стенки на слои, толщина сосудистой стенки 0,9–1,1 мм, отсутствие стеноза просвета сосуда.
Магнитно-резонансную томографию (МРТ) головного мозга проводили на магнитно-резонансном томографе Gyroscan intera (Philips) с индукцией магнитного поля 1,0 Тл. Использовали стандартный протокол проведения МРТ-исследований, включающий получение Т1-взвешенных изображений и Т2-взвешенных изображений. У всех пациентов при проведении МРТ головного мозга выявлены очаги лейкоареоза различных размеров и локализации. У 9 (28,1 ± 7,9 %) больных на МРТ головного мозга были обнаружены признаки атрофии мозга, у 7 (21,9 ± 7,3 %) — сосудистые очаги различных размеров и неизвестной давности.
Статистическую обработку данных проводили с помощью методов вариационной статистики и корреляционного анализа.
Результаты и обсуждение
По данным УЗДС, у всех больных выявлено сужение просвета сосудов на 20–50 %. Толщина комплекса интима-медиа у пациентов составила 1,1–1,5 мм, внутрипросветные образования в 23 (71,9 ± 7,9 %) случаях были выявлены в артериях с обеих сторон, в 9 (28,1 ± 7,9 %) — только с одной стороны.
Присутствие атеросклеротических бляшек в каротидных артериях и утолщение их стенки увеличивает риск развития сосудистых заболеваний [11]. Повышение ЛПНП в сыворотке крови влияет на формирование атеросклеротических изменений в сосудах, является предиктором сердечно-сосудистых заболеваний и основной мишенью для превентивной терапии. Следует учитывать неоднородность фракции ЛПНП, уровень ЛПВП, наличие атерогенных свойств у других липопротеидов, остаточных липопротеиновых частиц, аполипопротеинов [12].
При анализе липидограммы нами были установлены для всех пациентов средние значения показателей (р ≤ 0,05): ТГ — 1,47 ± 0,28 ммоль/л, ХС — 6,11 ± 0,46 ммоль/л, ЛПВП — 1,35 ± 0,1 ммоль/л, ЛПНП — 4,09 ± 0,42 ммоль/л, ИА — 2,94 ± 0,55, АпоА1 — 1,5 ± 0,08 г/л, АпоВ — 1,32 ± 0,11 г/л, АпоВ/АпоА1 — 0,91 ± 0,09, α–ЛП — 33,23 ± 9,78 мг/л (табл. 1).
Согласно данным A. Shilpasree et al. (2013), АпоА1, АпоВ, АпоВ/АпоА1 могут выступать как независимые предикторы инсульта и являются наиболее диагностически значимыми по сравнению с другими показателями липидного профиля [13]. Fei Huang et al. (2013) продемонстрировали наличие существенной взаимосвязи между изменением показателей АпоВ, АпоВ/АпоА1 и утолщением комплекса интима-медиа каротидных артерий у пациентов с нормальной толерантностью к глюкозе [14]. Hannah Gardener et al. (2009) установили, что присутствие атеросклеротических бляшек в каротидных артериях наиболее связано с присутствием в сыворотке крови ЛПНП, АпоВ и АпоВ/АпоА1 по сравнению с другими показателями липидного профиля. Предполагают, что АпоВ и АпоА1 являются более специфичными маркерами для субклинического атеросклероза [15].
Нами было выявлено, что только среднее значение результатов исследования ХС и ЛПНП (6,1 ± 0,73 ммоль/л, 4,07 ± 0,67 ммоль/л соответственно) статистически значимо (р ≤ 0,05) отличалось от нормы.
Выявлено изменение в сыворотке крови: ТГ — у 9 (18,8 ± 6,9 %) больных, ХС — у 24 (75,0 ± 7,7 %), ЛПВП — у 19 (59,4 ± 8,7 %), ЛПНП — у 27 (84,4 ± 6,4 %), ИА — у 11 (34,4 ± 8,4 %), АпоА1 — у 3 (9,4 ± 5,2 %), АпоВ — у 11 (34,4 ± 8,4 %), АпоВ/АпоА1 — у 8 (25,0 ± 7,7 %), а-ЛП — у 17 (53,1 ± 8,8 %) пациентов (рис. 1).
/51/51.jpg)
При сопоставлении результатов липидограммы и данных УЗДС установлено, что патологические изменения липидного профиля отражали атеросклеротическое повреждение сосудистой стенки только в 56,3 % случаев. Определение только одного показателя липидного профиля не являлось объективным диагностическим критерием, только у 14 (43,8 ± 8,8 %) пациентов наблюдались одновременные изменения ЛПВП, ЛПНП и ХС, из них у 9 (28,1 ± 7,9 %) больных также было выявлено повышение а-ЛП.
Изменения нескольких лабораторных показателей липидного профиля (ЛПНП, ЛПВП, ХС или ЛПНП, ЛПВП, а-ЛП, ХС) отсутствовали у 18 (56,2 ± 8,8 %) больных, что свидетельствовало о недостаточной значимости применения только исследования липидограммы для диагностики ХИМ, обусловленной атеросклеротическими изменениями брахиоцефальных сосудов.
В ряде источников развитие атеросклероза связывают с разнообразными инфекционными агентами: вирусами герпеса, гепатита, гриппа, энтеровирусами, папилломавирусом, C.pneumoniae, H.pylori [16–21]. Несмотря на наличие достаточной патогенетической обоснованности участия вирусов герпеса в развитии и прогрессировании атеросклероза, сероэпидемиологические исследования не дают однозначных данных и оставляют под вопросом существование прямой зависимости между серологическими показателями инфицированности и риском развития атеросклероза [19, 22].
При изучении инфекционной панели сыворотки крови обследуемых больных титры антител класса IgG к ВПГ-1 и -2 составили 16,85 ± 1,15, к ЦМВ — 67,20 ± 11,78, к ГЗ — 1,85 ± 0,42, к ВЭБ — EBNA-1 — 36,03 ± 1,14, VCAр19 — 67,22 ± 10,73, p22 — 30,56 ± 2,86. Наиболее высокие титры определялись для антител к ЦМВ (до 109,3) (рис. 2).
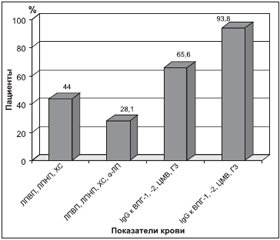
При сопоставлении полученных данных с результатами УЗДС у 31 (96,9 ± 3,1 %) пациента выявлены IgG к ВПГ-1 и -2, у 30 (93,8 ± 4,3 %) — IgG к ЦМВ, у 21 (65,6 ± 8,4 %) — к ГЗ, у 17 (53,1 ± 8,8 %) — к ВЭБ. IgG ко всем герпесвирусам одновременно были определены у 8 (25,0 ± 7,7 %) пациентов. Сочетание положительных титров IgG к ВПГ-1 и -2, ЦМВ, ГЗ выявлено у 21 (65,6 ± 8,4 %) больного; ВПГ-1 и -2, ЦМВ — у 30 (93,8 ± 4,3 %) пациентов.
Согласно гипотезе «инфекционной накладки» атеросклеротические изменения могут формироваться при условии одновременной персистенции нескольких инфекций у пациентов с выраженной иммунной реактивностью, наличием генетической предрасположенности и других факторов риска. Присутствие IgG сразу к нескольким микробным агентам («инфекционная накладка») является установленным фактором риска нарушения функций эндотелия сосудов [23].
Сравнение полученных нами результатов лабораторного исследования липидного профиля и инфекционной панели показало, что у пациентов с атеросклерозом брахиоцефальных артерий повышение титров антител к вирусам герпеса встречается в 2 раза чаще, чем изменения показателей ЛПНП, ЛПВП, ХС, а-ЛП по отдельности и в комплексе (рис. 3).
По данным проведенного исследования, при выявлении атеросклеротических изменений брахиоцефальных артерий показательным было не только изучение показателей липидного профиля, но и комплексное определение антител к герпесвирусам.
Выводы
При исследовании липидного профиля у обследуемых пациентов отмечено значимое (р ≤ 0,05) повышение показателей ХС и ЛПНП (6,1 ± 0,73 ммоль/л, 4,07 ± 0,67 ммоль/л соответственно). Изменения показателей липидограммы в 56,3 % случаев были взаимосвязаны с показателями УЗДС брахиоцефальных артерий. Наиболее часто изменение сосудистой стенки сочеталось с повышением ЛПНП, ХС, а-ЛП, снижением уровня ЛПВП. Одновременное изменение нескольких лабораторных показателей липидного профиля (ЛПНП, ЛПВП, ХС или а-ЛП, ЛПНП, ЛПВП, ХС) определялось у 43,8 % пациентов. В 96,9 % случаев у исследуемых больных выявлялись положительные титры IgG к ВПГ-1 и -2, наиболее высокие титры IgG определялись к ЦМВ. У 93,8 % обследуемых с атеросклерозом брахиоцефальных артерий были выявлены IgG к «инфекционной накладке» — к ВПГ-1 и -2, ЦМВ, из них у 65,6 % пациентов — к ВПГ-1 и -2, ЦМВ и ГЗ. Таким образом, при наличии атеросклеротических изменений брахиоцефальных сосудов, по данным УЗДС, у 56,2 % пациентов с ХИМ не было выявлено изменений липидного профиля, но были установлены положительные титры IgG к вирусам герпеса. Можно предположить, что для раннего выявления ХИМ, обусловленной церебральным атеросклерозом, только исследования липидного профиля недостаточно. Определение антител к вирусам герпеса может быть информативным маркером для скрининга и диагностики ЦВЗ и их осложнений. Представляет интерес дальнейшее изучение участия герпесвирусов в развитии и прогрессировании атеросклероза брахиоцефальных артерий и определении новых методов первичной профилактики и лечения ХИМ, обусловленной герпетической инфекцией.
1. Where we are: health status in Europe and the case for Health 2020 // http://www.euro.who.int/__data/assets/pdf_file/0006/197115/EHR2012-Chapter-1-Where-we-are-health-status-in-Europe-and-the-case-for-Health-2020-ENG.pdf
2. Markers of endothelial dysfunction in lacunar infarction and ischaemic leukoaraiosis / A. Hassan, B.J. Hunt, M. O'Sullivan // Brain. — 2003. — 126. — 424–432.
3. Traditional Risk Factors Are Not Major Contributors to the Variance in Carotid Intima-Media Thickness / T. Rundek, S.H. Blanton, S. Bartels // Stroke. — 2013. — Vol. 44. — 2101–2108.
4. Endothelial Cytotoxicity Mediated by Serum Antibodies to Heat Shock Proteins of Escherichia coli and Chlamydia pneumoniae: Immune Reactions to Heat Shock Proteins as a Possible Link Between Infection and Atherosclerosis / M. Mayr, B. Metzler, S. Kiechl // Circulation. — 1999. — Vol. 99. — 1560–1566.
5. Viruses in the etiology of atherosclerosis / E.P. Benditt, T. Barrett, J.K. McDougall // Proc. Natl. Acad. Sci. USA. — 1983. — Vol. 80, № 20. — P. 6386–6389.
6. Altered cholesterol trafficking in herpesvirus-infected arterial cells. Evidence for viral protein kinase-mediated cholesterol accumulation / H.Y. Hsu, A.C. Nicholson, K. B. Pomerantz et al. // J. Biol. Chem. — 1995. — Vol. 270, № 33. — P. 19630–19637.
7. Cytomegalovirus infection impairs the nitric oxide synthase pathway: role of asymmetric dimethylarginine in transplant arteriosclerosis / M. Weis, T.N. Kledal, K.Y. Lin et al. // Circulation. — 2004. — Vol. 109, № 4. — P. 500–505.
8. Human cytomegalovirus-specific CD4+-T-cell cytokine response induces fractalkine in endothelial cells / C.A. Bolovan-Fritts, R.N. Trout, S.A. Spector // J. Virol. — 2004. — Vol. 78, № 23. — P. 13173–13181.
9. Varicella zoster virus vasculopathy. Analysis of virus-infected arteries / M.A. Nagel, I. Traktinskiy, Y. Azarkh et al. // Neurology. — 2011 July 26. — 364–370.
10. Coagulation initiated on herpesviruses / M.R. Sutherland, C.M. Raynor, H.Leenknegt et al. // Proc. Natl. Acad. Sci. USA. — 1997. — Vol. 94, № 25. — P. 13510–13514.
11. Common сarotid arthery intima-media thickness progression as a predictor of stroke in multiethnic study of atherosclerosis / J.F. Polak, M.J. Pencina, D.H. O'Leary et al. // Stroke. — 2011. — Vol. 42. — 3017–3021.
12. Atherogenic Lipoprotein Particles in Atherosclerosis / R. Carmena, P. Duriez, J.C. Fruchart // Circulation. — 2004. — 9. — III-2-III-7.
13. A study of serum apolipoprotein A1, apolipoprotein B and lipid profile in stroke / A. Shilpasree, S. Savitri, M. Jayaprakakash et al. // Journal of Clinical and Diagnostic Reseach. — 2013 Jul. — Vol. 7 (7). — 1303–1306.
14. Both serum apolipoprotein B and the apolipoprotein B/apolipoprotein A1 ratio are associated with carotid intima-media thickness / F. Huang, Z. Yang, B. Xu et al. // PloS One. — 2013. — Vol. 8, № 1. — P. e54628.
15. Lipids and carotid plaque in the Northen Manhattan Study (NOMAS) / H. Gardener, D. Della Morte, M. Elkind et al. // BMC Cardivascular Disorders. — 2009. — 9. — 55.
16. Are morphological or functional changes in the carotid artery wall associated with Chlamydia pneumoniae, Helicobacter pylori, cytomegalovirus, or herpes simplex virus infection? / C. Espinola-Klein, H.J. Rupprecht, S. Blankenberg et al. // Stroke. — 2000. — Vol. 31, № 9. — P. 2127–2133.
17. Энтеровирусы и функция эндотелия в остром периоде инфаркта миокарда. Сообщение 3 / В.Я. Плоткин, В.Л. Воронель, З.А. Зарипова и др. // Вестник СПбГУ. Серия 11. Медицина. — 2008. — Вып. 4. — С. 3–12.
18. Human papillomavirus and cardiovascular disease among U.S. women in the National Health and Nutrition Examination Survey, 2003 to 2006 / H.K. Kuo, K.J. Fujise // Am. Coll. Cardiol. — 2011. — Vol. 58, № 19. — P. 2001–2006.
19. Role of herpes simplex virus-1, cytomegalovirus and Epstein–Barr virus in atherosclerosis / A. Pak Al-Ghamdi // J. Pharm. Sci. — 2012. — Vol. 25, № 1. — P. 89–97.
20. Hepatitis C virus RNA localization in human carotid plaques / M. Boddi, R. Abbate, B. Chellini et al. // J. Clin. Virol. — 2010. — Vol. 47, № 1. — P. 72–75.
21. Influenza vaccination reduces cardiovascular events in patients with acute coronary syndrome / A. Phrommintikul, S. Kuanprasert, W. Wongcharoen et al. // Eur. Heart J. — 2011. — Vol. 32, № 14. — P. 1730–1757.
22. Chlamydia pneumoniae, herpes simplex virus type 1, and cytomegalovirus and incident myocardial infarction and coronary heart disease death in older adults: the Cardiovascular Health Study / D.S. Siscovick, S.M. Schwartz, L. Corey et al. // Circulation. — 2000. — Vol. 102, № 19. — P. 2335–2340.
23. Predisposition to atherosclerosis by infections: role of endothelial dysfunction / A. Prasad, J. Zhu, J.P. Halcox et al. // Circulation. — 2002. — Vol. 106, № 2. — P. 184–190.

/51/51_2.jpg)
/52/52.jpg)