Журнал «Медицина неотложных состояний» 6 (61) 2014
Вернуться к номеру
Зміни діастолічної функції міокарда лівого шлуночка у хворих із постінфарктним кардіосклерозом та артеріальною гіпертензією залежно від ступеня ожиріння
Авторы: Кравчун П.П. - Харківський національний медичний університет
Рубрики: Семейная медицина/Терапия, Медицина неотложных состояний, Кардиология
Разделы: Клинические исследования
Версия для печати
Мета: оцінити зміни діастолічної функції міокарда лівого шлуночка у хворих із постінфарктним кардіосклерозом та артеріальною гіпертензією залежно від ступеня ожиріння.
Матеріали та методи. До дослідження ретроспективно включено 76 хворих на артеріальну гіпертензію, які перенесли інфаркт міокарда, із супутнім ожирінням. Хворі були розподілені на групи залежно від ступня ожиріння. Усім хворим проводили загальноклінічні та інструментальні обстеження. Статистичну обробку отриманих даних проведено за допомогою пакета статистичних програм Statistica 8.0, Microsoft Office Exсel 2003.
Результати та висновки. У хворих із постінфарктним кардіосклерозом, артеріальною гіпертензією та супутнім ожирінням визначалась діастолічна дисфункція лівого шлуночка за типом порушення релаксації. Прояви діастолічної дисфункції лівого шлуночка у хворих із постінфарктним кардіосклерозом, артеріальною гіпертензією та ожирінням не залежали від маси тіла.
Цель: оценить изменения диастолической функции миокарда левого желудочка у больных с постинфарктным кардиосклерозом и артериальной гипертензией в зависимости от степени ожирения.
Материалы и методы. В исследование ретроспективно включено 76 больных артериальной гипертензией, перенесших инфаркт миокарда, с сопутствующим ожирением. Больные были разделены на группы в зависимости от степени ожирения. Всем больным проводили общие клинические и инструментальные обследования. Статистическую обработку полученных данных проводили с помощью пакета статистических программ Statistica 8.0, Microsoft Office Exсel 2003.
Результаты и выводы. У больных с постинфарктным кардиосклерозом, артериальной гипертензией и сопутствующим ожирением определялась диастолическая дисфункция левого желудочка по типу нарушения релаксации. Проявления диастолической дисфункции левого желудочка у больных с постинфарктным кардиосклерозом, артериальной гипертензией и ожирением не зависели от массы тела.
Objective: to assess changes of left ventricular diastolic function in patients with postinfarction cardiosclerosis and hypertension depending on the degree of obesity.
Materials and Methods. The study retrospectively included 76 patients with hypertension, who had myocardial infarction, with concomitant obesity. Patients were divided into groups depending on the degree of obesity. All patients underwent general clinical and instrumental examination. Statistical analysis of the data was performed using the statistical software package Statistica 8.0, Microsoft Office Excel 2003.
Results and Conclusions. In patients with postinfarction cardiosclerosis, hypertension and concomitant obesity we have detected left ventricular diastolic dysfunction by type of impaired relaxation. Manifestations of left ventricular diastolic dysfunction in patients with postinfarction cardiosclerosis, hypertension and obesity were independent of body weight.
постінфарктний кардіосклероз, артеріальна гіпертензія, ожиріння, діастолічна функція.
постинфарктный кардиосклероз, артериальная гипертензия, ожирение, диастолическая функция.
postinfarction cardiosclerosis, hypertension, obesity, diastolic function.
Статья опубликована на с. 158-160
Вступ
Артеріальна гіпертензія (АГ) є одним зі станів, що не тільки супроводжують перебіг ішемічної хвороби серця, зокрема інфаркту міокарда (ІМ), а й передують її розвитку, створюючи для цього структурно-функціональний і гемодинамічний субстрат.
Окрім того, перебіг АГ тісно пов’язаний із наявністю чинників ризику. Особливо високий ризик виникнення ранніх ускладнень та смертності у хворих, які перенесли ІМ, спостерігається при поєднанні АГ з ожирінням. Саме тому важливим є виявлення субклінічних ознак ураження органів-мішеней [2, 4].
Діастолічну функцію у хворих, які перенесли ІМ, вивчали багато дослідників, більшість із них виявляли її порушення [1, 11, 12]. Але на сьогодні залишаються відкритими питання щодо стану діастолічної функції міокарда лівого шлуночка як предиктора подальшого ремоделювання у хворих із постінфарктним кардіосклерозом, АГ та ожирінням.
Мета дослідження — оцінити зміни діастолічної функції міокарда лівого шлуночка у хворих із постінфарктним кардіосклерозом та артеріальною гіпертензією залежно від ступеня ожиріння.
Матеріали та методи дослідження
До дослідження ретроспективно включено 76 хворих на АГ, які перенесли ІМ різної локалізації за останні 1–5 років, із супутнім ожирінням. Середній вік обстежених становив 64,87 ± 1,98 року, із них чоловіків було 37 (49 %), жінок — 39 (51 %). У дослідження не залучали хворих із тяжкою супутньою патологією органів дихання, травлення, нирок та осіб з онкологічними захворюваннями й діабетом. Хворі були розподілені на групи залежно від ступеня ожиріння: перша група — ожиріння I ступеня, індекс Кетле 30–34,9 кг/м2 (n = 26), друга — ожиріння II ступеня, індекс Кетле 35–39,9 кг/м2 (n = 25), третя — ожиріння III ступеня, індекс Кетле > 40 кг/м2 (n = 25). Групи були порівнянні за віком та статтю.
Діагноз АГ був установлений на підставі клініко-інструментального обстеження відповідно до наказу МОЗ України № 384 від 24.05.2012 р., згідно з рекомендаціями Української асоціації кардіологів і клінічними рекомендаціями Європейської асоціації гіпертензії та Європейської асоціації кардіологів (2013) [5]. Діагноз перенесеного ІМ встановлювали за критеріями ESC/ACCF/AHA/WHF (2012) [13]. Для характеристики ожиріння визначався індекс маси тіла (ІМТ) (індекс Кетле), що розраховували за формулою: ІМТ = вага(кг)/ріст (м2).
Усім хворим проводили загальноклінічні та інструментальні обстеження. Ехокардіографічні дослідження проводили за стандартною методикою Х. Фейгенбаум на ультразвуковому апараті RADMIR (Ultima PRO 30) (м. Харків, Україна). Діастолічна функція лівого шлуночка (ЛШ) досліджувалася шляхом реєстрації допплерівського трансмітрального діастолічного потоку (DT). Визначали максимальні швидкості раннього (Е) (см/с) і пізнього (А) (см/с) наповнення ЛШ, їх співвідношення (Е/А) (од.), час ізоволюметричного розслаблення ЛШ (iVRT) (мс). Структуру діастолічного наповнення ЛШ класифікували відповідно до традиційних критеріїв (Алехин М.Н., Седов В.П., 1996). Псевдонормальний тип трансмітрального діастолічного потоку ідентифікували за допомогою проби Вальсальви.
Статистичну обробку отриманих даних проведено за допомогою пакета статистичних програм Statistica 8.0 (StatSoft Inc., США), Microsoft Office Exсel 2003. Кількісні ознаки при нормальному розподілі були подані у вигляді «середнє ± стандартна похибка середнього» (М ± m), для порівняння середніх двох вибірок використовували критерій Стьюдента. Для всіх видів аналізу відмінності вважали статистично значимими при р < 0,05.
Результати та їх обговорення
З метою вивчення особливостей діастолічної функції в пацієнтів із постінфарктним кардіосклерозом, АГ та ожирінням проаналізовано параметри трансмітрального кровотоку (табл. 1).
У хворих при поєднанні ожиріння, АГ та постінфарктного кардіосклерозу визначено зміни таких показників, як швидкість піків Е і А, співвідношення Е/А, IVRT та DT. Швидкість піку Е була вищою у хворих першої групи й становила 64,32 ± 3,10 мм/с порівняно з 57,92 ± 2,60 мм/с у групі порівняння (р < 0,05). Швидкість піку А мала таку ж динаміку: 74,11 ± 1,40 мм/с порівняно з 62,28 ± 1,70 мм/с у хворих із супутнім ожирінням та без нього відповідно (р < 0,05). Співвідношення піків Е/А в пацієнтів із постінфарктним кардіосклерозом та АГ виявилося меншим від 1 (р < 0,05), воно становило 0,87 ± 0,03 у хворих з ожирінням та 0,93 ± 0,05 у хворих із нормальною масою тіла, що вказує на уповільнене розслаблення ЛШ. Показник часу ізоволюметричного розслаблення вірогідно перевищував такий у всіх хворих із постінфарктним кардіосклерозом та АГ, найбільш високе його значення відзначалося при поєднанні з ожирінням (109,4 ± 2,2), тоді як у хворих другої групи він дорівнював 103,9 ± 1,9 мс (р < 0,05). Визначалися відмінності в показнику часу уповільнення швидкості раннього діастолічного потоку, що становив при ожирінні 235,7 ± 8,5 мс, а без нього — 221,4 ± 8,7 мс (р < 0,05). У більшості пацієнтів із пост–інфарктним кардіосклерозом, АГ та ожирінням, діастолічна дисфункція ЛШ проявлялася типом порушення релаксації. Про незначне або помірне зниження діастолічної функції ЛШ у пацієнтів з ожирінням свідчить також ряд досліджень [8, 10].
Цікавим, на наш погляд, було визначити зміни діастолічної функції міокарда ЛШ у хворих при поєднанні постінфарктного кардіосклерозу та АГ залежно від ІМТ у хворих із супутнім ожирінням.
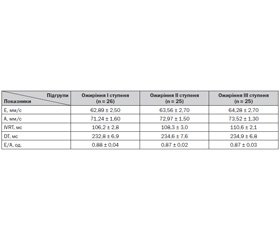
Дослідження діастолічної функції у хворих із постінфарктним кардіосклерозом та АГ залежно від ІМТ показало відсутність чітких закономірностей щодо особливостей змін діастолічної функції ЛШ у міру прогресування ожиріння в усіх включених до дослідження (р > 0,05) (табл. 2).
Відзначено лише тенденцію до збільшення максимальної швидкості раннього (62,89 ± 2,50 мм/с, 63,56 ± 2,70 мм/с та 64,28 ± 2,70 мм/с відповідно у хворих з ожирінням І, ІІ та ІІІ ступенів) і пізнього наповнення ЛШ (71,24 ± 1,60 мм/с, 72,97 ± 1,50 мм/с та 73,52 ± 1,30 мм/с відповідно у хворих з ожирінням І, ІІ та ІІІ ступенів), часу ізоволюметричного розслаблення ЛШ (106,2 ± 2,8 мс, 108,3 ± 3,0 мс та 110,6 ± 2,1 мс відповідно у хворих з ожирінням І, ІІ та ІІІ ступенів) у хворих із постінфарктним кардіосклерозом та артеріальною гіпертензією на тлі збільшення маси тіла, але вірогідних відмінностей виявлено не було.
Отримані нами результати засвідчують відсутність впливу ступеня ожиріння на прогресування діастолічної дисфункції ЛШ, так само як і результати інших дослідників [3, 6, 7, 9].
Висновки
1. У хворих із постінфарктним кардіосклерозом, артеріальною гіпертензією та супутнім ожирінням визначалась діастолічна дисфункція лівого шлуночка за типом порушення релаксації.
2. Прояви діастолічної дисфункції лівого шлуночка у хворих із постінфарктним кардіосклерозом, артеріальною гіпертензією та ожирінням не залежали від маси тіла.
1. Беловол А.Н. Изменение диастолической функции левого желудочка у больных острым инфарктом миокарда, осложненным левожелудочковой недостаточностью / А.Н. Беловол, И.И. Князькова // Врачебная практика. — 2007. — № 3. — С. 10-16.
2. Взаємозв’язок між рівнем інсуліну та альдостерону у хворих на артеріальну гіпертензію в поєднанні з метаболічним синдромом та постінфарктним кардіосклерозом. / М.А. Оринчак, І.І. Вакалюк // Буковинський медичний вісник. — 2009. — № 13(3). — С. 55-57.
3. Гончарь А.В. Ремоделирование миокарда и диастолическая дисфункция у больных гипертонической болезнью с ожирением / А.В. Гончарь // Медицина третього тисячоліття: Зб. тез міжвуз. конф. молодих вчених та студентів, Харків, 15–16 січня 2013 р. / Харк. нац. мед. ун-т. — Харків, 2013. — С. 79-80.
4. Стан здоров’я народу України у зв’язку з хворобами системи кровообігу та можливі шляхи його покращання: аналітико-статистичний посібник для лікарів / Наук. ред. Коваленко В.М. — К., 2008. — 9 с.
5. 2013 ESH/ESC Guidelines for the management of arterial hypertension / G. Mancia, R. Fagard, K. Narkiewicz et al. // Journal of Hypertension. — 2013. — Vol. 31. — P. 1281-1357.
6. A systematic review of the literature concerning the relationship between obesity and mortality in the elderly / L.M. Donini, C. Savina, E. Gen–naro [et al.] // J. Nutr. Health Aging. — 2012. — Vol. 16(1). — P. 89-98.
7. De Simone G. Morbid Obesity and Left Ventricular Geo–metry // Hypertension. — 2007. — Vol. 49. — P. 7.
8. Di Bello V. New echocardiographic techniques in the evaluation of left ventricular function in obesity. / V. Di Bello, I. Fabiani, L. Conte, et al. // Obesity. — 2013. — № 21(5). — Р. 881-892.
9. Impact of obesity on total and cardiovascular mortality — fat or fiction? / B. Cepeda-Valery, G.S. Pressman, V.M. Figueredo, A. Romero-Corral // Nat. Rev. Cardiol. — 2011. — Vol. 8(4). — P. 233-237.
10. Kosmala W. Use of body weight and insulin resistance to select obese patients for echocardiographic assessment of subclinical left ventricular dysfunction / W. Kosmala, C. Wong, J. Kuliczkowska et al. // Am J Cardiol. — 2008. — 101(9). — Р. 1334-1340.
11. Lensen M.I. Differences between patients wih a preserved and depressed left ventricular function: a report from the Euro Heart Failure Survey / M.I. Lensen, Scholte op Reimer W.J.M. // Eur. Heart J. — 2004. — Vol. 25. — P. 1214-1220.
12. Sean Haney. Diastolic heart failure: A review and primary care perspective / Sean Haney, Denise Sur, Zijian Хu // J. American Board of Family Medicine. — 2005. — Vol. 18(3). — P. 189-198.
13. Third universal definition of myocardial infarction [Text] / K. Thygesen, J.S. Alpert, A.S. Jaffe et al. // Circulation. — 2012. — Vol. 126. — P. 2020-2035.

/159/159.jpg)
/160/160.jpg)