Журнал «Актуальная инфектология» 1 (6) 2015
Вернуться к номеру
Вакцинация против гриппа пациентов с сахарным диабетом 1-го типа
Авторы: Тарасова А.А. — ГБУЗ НО «Нижегородская областная детская клиническая больница»; Лукушкина Е.Ф. — ГБОУ ВПО НижГМА Минздрава России; Колбасина Е.В. — ГБУЗ НО «Нижегородская областная детская клиническая больница»; Квасова М.А. — ГБОУ ВПО НижГМА Минздрава России; Кузнецова Н.А. — ГБУЗ НО «Борская ЦРБ»
Рубрики: Инфекционные заболевания
Разделы: Клинические исследования
Версия для печати
Исследован охват прививками против гриппа детей с сахарным диабетом (СД) 1-го типа в различные эпидемиологические сезоны. Данные были получены из прививочных карт 325 пациентов в возрасте 7–18 лет за период с 2007 по 2012 год. Дети с СД 1-го типа (125 человек — основная группа) имели более низкий процент охвата прививками против гриппа по сравнению с группой контроля (миопия, ожирение, низкорослость) во все сезоны. Однако наибольшая разница отмечалась в 2007 году (соответственно 10,3 и 22,8 %; р = 0,028) и в 2009 году. Охват прививками против гриппа трехвалентной вакциной у детей с СД был самым высоким в пандемический 2009 год (21,8 %), в то время как против гриппа А/H1N1 было привито всего 3,0 %. В постпандемический период (2011 год) в обеих сравниваемых группах охват прививками был наименьшим (7,5 и 11,3 % соответственно; р > 0,05 %). Следует отметить, что охват вакцинацией с применением трехвалентной вакцины в 2009 году был значительно выше в группе пациентов с осложнениями СД по сравнению с диабетическими пациентами без осложнений (31,7 % против 7,3 %; p = 0,008). Педиатры и эндокринологи должны объединять усилия, чтобы увеличить охват прививками против гриппа.
Досліджено охоплення щепленням проти грипу дітей із цукровим діабетом (ЦД) 1-го типу в різні епідеміологічні сезони. Дані були отримані з прищепних карт 325 пацієнтів віком 7–18 років за період з 2007 по 2012 рік. Діти з ЦД 1-го типу (125 осіб — основна група) мали більш низький відсоток охоплення щепленням проти грипу порівняно з групою контролю (міопія, ожиріння, низькорослість) у всі сезони. Однак найбільша різниця відзначалася в 2007 році (відповідно 10,3 і 22,8 %; р = 0,028) і в 2009 році. Охоплення щепленням проти грипу тривалентною вакциною у дітей з ЦД було найвищим у пандемічний 2009 (21,8 %), у той час як проти грипу А/H1N1 було щеплено всього 3,0 %. У постпандемічний період (2011 рік) в обох порівнюваних групах охоплення щепленням було найменшим (7,5 і 11,3 % відповідно; р > 0,05 %). Слід зазначити, що охоплення вакцинацією із застосуванням тривалентної вакцини в 2009 році було значно вищим у групі пацієнтів з ускладненнями ЦД порівняно з діабетичними пацієнтами без ускладнень (31,7 % проти 7,3 %; p = 0,008). Педіатри і ендокринологи повинні об’єднувати зусилля, щоб збільшити охоплення щепленням проти грипу.
This study assessed influenza vaccination coverage in children with diabetes mellitus type 1 in various epidemiological periods. Data were delivered from vaccination histories of 325 patients aged 7–18 years for a period of 2007–2012. Children with type 1 diabetes mellitus (125 patients — the study group) showed a lower influenza vaccination coverage compared with controls (myopia, obesity, short stature) in all seasons. However, the greatest difference was observed in 2007 (10.3 and 22.8 %, respectively; p = 0.028) and in 2009. Vaccination coverage against influenza using trivalent vaccine in children with diabetes mellitus was highest in the pandemic 2009 (21.8 %), while only 3.0 % were immunized against influenza A/H1N1. In the post-pandemic period (2011) in both compared groups vaccination coverage was lowest (7.5 and 11.3 %, respectively; p > 0.05). It should be noted that vaccination coverage using trivalent vaccine in 2009 was significantly higher in patients with diabetic complications compared with diabetic patients without complications (31.7 versus 7.3 %; p = 0.008). Pediatricians and endocrinologists should unite efforts to increase vaccination coverage against influenza.
дети, сахарный диабет, вакцинация, грипп.
діти, цукровий діабет, вакцинація, грип.
children, diabetes mellitus, vaccination, influenza.
Статья опубликована на с. 74-77
Введение
Прошедшая пандемия гриппа в очередной раз поставила перед здравоохранением всех стран задачу необходимости более быстрого реагирования и профилактики инфекции с помощью проведения массовой вакцинации населения [1, 2]. Весь мировой опыт доказывает, что подавляющее большинство людей восприимчиво к эпидемическим вирусам гриппа и что наиболее эффективным и безопасным способом профилактики гриппа является вакцинопрофилактика. Вопросам вакцинопрофилактики гриппа у детей придается особое значение, принимая во внимание медицинское, экономическое и социальное значение этой инфекции [3–6].
Пандемию считали неизбежной начиная с 2005 года, когда Всемирная организация здравоохранения объявила предпандемический период [7]. Начали разрабатываться новые технологии производства вакцин, с помощью которых можно было бы приготовить вакцины быстро и в большом объеме, а также новые технологии вакцинации пациентов с хроническими заболеваниями [8]. В условиях нехватки вакцин каждая страна должна была сформировать список приоритетных групп для вакцинации [9].
В России развитие пандемии имело 3 периода: 1) с мая по август 2009 г., когда регистрировались «завозные случаи» пандемического гриппа А(H1N1); 2) с сентября 2009 г., когда началось активное распространение вируса на территории страны; 3) эпидемия 2011 года, которая преимущественно отмечалась в тех регионах страны, в которых в 2009–2010 гг. заболеваемость гриппом была низкой [10, 11]. В когорте заболевших гриппом А(H1N1) детей преобладали дети из организованных коллективов старшей возрастной группы мужского пола, проживающие в городах [12–14].
Уникальная эпидситуация определила необходимость применения как трехвалентных вакцин против гриппа, так и моновалентной вакцины против гриппа А/Калифорния/07/2009 (H1N1) за короткий период времени. Большое значение имело создание в обществе правильного представления о тяжести гриппозной инфекции, вызванной новым вирусом, о необходимости вакцинопрофилактики пациентов с хроническими заболеваниями.
Хорошо известно, что особую опасность грипп представляет для детей с хроническими заболеваниями, среди которых большое место отводится пациентам с сахарным диабетом 1-го типа (СД1) и 2-го типа в связи с ростом заболеваемости этой патологией, тяжестью течения и инвалидизирующими последствиями. Исследования последних лет подтверждают повышенную заболеваемость инфекциями верхних дыхательных путей у детей с СД1 [15]. Присоединение любых острых инфекций утяжеляет течение СД1 и способствует раннему развитию осложнений.
В период пандемии пациенты с СД1 в 3 раза чаще госпитализировались по поводу гриппа в сравнении с пациентами без СД1, в 4 раза чаще требовалось проведение реанимационных мероприятий, в 4 раза чаще отмечались летальные исходы от гриппа [16]. Общее число консультаций детей с СД1 и число госпитализаций возросло на 13 и 56 % соответственно в сравнении с сезоном 2004–2005 гг. Из числа госпитализированных детей с СД1 в сезон 2009–2010 гг. вирус гриппа был идентифицирован у 21 % детей. Проведение интенсивной терапии требовалось у 13 % детей с СД1. Число новых случаев диабета у детей возросло в 2 раза в сравнении с предыдущими сезонами [17].
Экономическая эффективность вакцинопрофилактики гриппа во всех группах населения неоспорима [3]. Но наиболее выгодной считается массовая вакцинация против гриппа детей и подростков [3]. Большим достижением Национального календаря прививок России является введение вакцинации против гриппа детей всех возрастов с 6-месячного возраста. Тем не менее пациенты с хроническими заболеваниями, особенно с аутоиммунными заболеваниями, как правило, не прививаются против гриппа. Охват прививками против гриппа у детей с СД 1-го типа в России неизвестен.
Целью исследования явилось изучение охвата прививками против гриппа у детей с СД1 школьного возраста в различные эпидсезоны.
Материалы и методы
Изучен прививочный анамнез у 325 пациентов, получивших стационарное лечение в ГБУЗ НО «Нижегородская областная детская клиническая больница» в 2012 г. Прививочный анамнез уточнялся по данным компьютерной программы «Вакцинопрофилактика» и по данным ф. 112у, 026у. Вакцинация проводилась преимущественно препаратами отечественного производства: гриппол и гриппол плюс, реже — вакциной инфлювак. Все дети посещали общеобразовательные школьные учреждения. Время исследования с 2007 по 2012 г. (6 лет) было разделено на 3 периода в соответствии с выделенными ранее в России: предпандемический (2007–2008 гг.), пандемический (2009 год) и постпандемический (с осени 2010 по декабрь 2012 г.).
Первую группу составили 125 детей с СД1, из них девочек — 66 (52,8 %), мальчиков — 59 (47,2 %). Средний возраст пациентов составил на 2012 год 13,90 ± 0,24 года (от 8 до 18 лет). В сельской местности проживали 50 (40,0 %) детей, в городах области — 35 (28,0 %) человек, в Нижнем Новгороде — 40 (32,0 %) детей. Продолжительность заболевания варьировала от 1 до 15 лет и составила в среднем 5,60 ± 0,27 года. У 68 (54,4 %) пациентов были выявлены различные осложнения: полинейропатия, нефропатия в стадии микроальбуминурии, некробиозы, ретинопатии, стеатогепатоз. Из них 1 осложнение имели 37 (29,6 %) детей, 2 — 19 (15,2 %) человек, 3 — 8 (6,4 %) обследованных, 4 — 3 (2,4 %) ребенка. Из сопутствующих заболеваний отмечены в анамнезе: низкорослость, ожирение, синдром слабости синусового узла, хронический гастродуоденит, малые аномалии развития сердца.
Во вторую группу (группа сравнения) вошли 200 детей с другими заболеваниями (миопия, дисметаблическая нефропатия, ожирение, низкорослость, вегетососудистая дистония, малые аномалии развития сердца). Средний возраст детей составил 13,90 ± 0,17 года и варьировал от 7 до 18 лет, из них мальчиков — 104 (52,0 %), девочек — 96 (48,0 %). В Н.Новгороде проживали 36 (18,0 %) пациентов, в городах области — 51 (25,5 %), в сельской местности — 113 (56,5 %).
Критериями исключения в обеих группах являлось наличие других сопутствующих иммунопатологических заболеваний, таких как ревматические заболевания, онкологическая патология, заболевания крови, а также не учитывались прививки, проведенные в дошкольном возрасте. Ни у одного пациента в анамнезе не было аллергических реакций на белок куриного яйца. Таким образом, в периоде ремиссии все дети теоретически имели возможность привиться против гриппа.
Результаты и их обсуждение
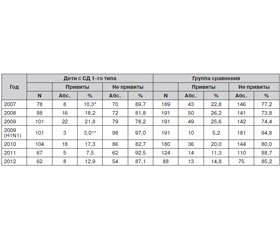
Несмотря на то, что вакцинация против гриппа в качестве обязательной вошла в Национальный календарь прививок с 2006 года для учащихся с 1-го по 4-й класс, а с 2007 года — с 1-го по 9-й класс, дети школьного возраста и раньше традиционно прививались в рамках календаря по эпидпоказаниям. Однако в 2007 году, который ознаменовал начало предпандемического периода, охват противогриппозными прививками детей с СД1 составил всего 10,3 % и был значимо ниже показателей группы сравнения (22,8 %; р = 0,028) (табл. 1). Возраст вакцинированных варьировал от 7 до 11 лет.
С 2008 года в соответствии с Национальным календарем прививками против гриппа должны были быть охвачены все дети школьного возраста с 1-го по 11-й класс. Но в 2008 году процент привитых детей с СД1 и в группе сравнения повысился незначительно и составил соответственно 18,2 и 26,2 % (р = 0,19).
В пандемический сезон доля привитых школьников с СД1 против сезонного гриппа достигла 21,8 % детей, что в 2,7 раза превышало показатели 2007 года (р = 0,06), и практически не отличалась от группы сравнения (25,6 %). В обеих группах процент вакцинированных против высокопатогенного гриппа по данным прививочной документации был крайне низким и составил у детей с СД1 всего 3 % и 5,2 % — у детей группы сравнения. Из 3 детей с СД, привитых моновалентной вакциной, двое были привиты в этом сезоне дважды, а один получил прививку только против гриппа H1N1. Из группы детей сравнения 7 человек были привиты трехвалентной и моновалентной вакцинами и трое детей — только против гриппа H1N1.
В первый сезон постпандемического периода (2010 год) дети с СД1 продолжали прививаться на уровне 2008 года — в 17,3 % случаев. В 2011 году охват противогриппозными вакцинами снизился до 7,5 %, что было значительно меньше, чем в пандемический год (р = 0,024). А в 2012 году привитость против гриппа детей с СД1 выросла незначительно и составила 12,9 %, что было на уровне показателей 2007 года.
Была сделана попытка выяснения факторов, которые могли бы повлиять на охват прививками в пандемическом 2009 году. Оказалось, что гендерные различия не оказывали влияния на решение вопроса о прививках в обеих изучаемых группах. Как пациенты с СД1, так и дети в группе сравнения, проживающие в сельской местности, значимо чаще получили прививки против гриппа, чем проживающие в городах области и в областном центре. Так, сельские дети с СД1 вакцинированы в 36,1 %, городские — в 10,3 % (р = 0,035), жители областного центра — в 16,7 % (p < 0,05). В группе сравнения различия были еще более выраженными: сельские дети прививались в 35,5 %, городские — в 11,5 % (р = 0,003), жители областного центра — в 23,5 % (p < 0,05). В другие эпидемические сезоны у детей с СД1 таких различий не было выявлено.
Как ни парадоксально, но наличие осложнений СД1, по-видимому, явилось ведущим фактором мотивации, значительно повышающим охват прививками против гриппа. Так, в 2009 году среди 60 пациентов, имевших от 1 до 4 различных осложнений СД1, 19 (31,7 %) были привиты против гриппа, в то время как в группе детей, у которых не было выявлено осложнений СД1 (41 человек), привились только 3 ребенка (7,3 %; р = 0,008). Оказалось, что уже в 2008 году наметилась такая тенденция: 14 детей из 54 с осложнениями СД1 были привиты против гриппа (25,9 %), в то время как только 2 ребенка из 34 пациентов без осложнений диабета получили прививки (5,9 %; р = 0,002). В 2007 году статистически значимых различий выявить не удалось (р = 0,1). В 2010 году в числе привитых превалировали пациенты с СД1, имеющие осложнения диабета (88,9 %), тогда как среди непривитых — 53,5 % (р = 0,012). В 2011 и 2012 годах сохранялась та же тенденция (р = 0,06 и р = 0,054).
С 2009 года сахарный диабет манифестировал у 31 (24,8 %) ребенка, средний возраст пациентов составил 12,9 ± 0,5 года. По данным прививочной документации, хотя бы однократно прививки против гриппа получили всего 7 (22,6 %) детей с СД1, 6 (85,7 %) человек из которых имели осложнения диабета, в то время как в группе непривитых только у 6 пациентов были диагностированы осложнения СД1 (р = 0,007).
Изучение прививочного анамнеза у 28 пациентов с СД1, заболевших до 2007 года и имевших прививочные карты до 2013 года, показало, что 20 (71,4 %) человек ни разу не были привиты против гриппа. Количество осложнений СД1 у них не превышало двух (полинейропатия в сочетании с нефропатией или стеатогепатозом). В то же время из 8 детей, привитых в течение изучаемых 6 лет от 1 до 5 раз против гриппа, все имели по 2 диабетических осложнения в тех же сочетаниях (р = 0,029).
Выводы
1. Дети с СД1 имеют низкий охват прививками против гриппа в различные эпидемиологические сезоны, несмотря на внесенные изменения в Национальный календарь прививок.
2. Требуется усиление контроля над охватом прививками против гриппа детей с сахарным диабетом 1-го типа, которые в силу низкого охвата прививками остаются группой высокого риска по заболеваемости гриппом, для чего следует координировать усилия как школьных врачей, так и участковых педиатров для улучшения защиты против гриппа этой наиболее уязвимой группы больных.
3. Особое внимание следует уделить, на наш взгляд, формированию ведущей роли врача-эндокринолога в повышении охвата прививками против гриппа пациентов с СД1.
1. New influenza A(H1N1) virus infections: global surveillance summary, May 2009 // Weekly Epidemiological Record (WER). — 2009. — № 20(84). — Р. 173–9.
2. CDC update: Influenza Activity — United States, August 30, 2009 — March 27, 2010, and Compozition of the 2010–11 Influenza vaccine // MMWR. — 2010. April 16. — № 59(14). — Р. 423–30.
3. Белоусов Д.Ю. Экономический анализ вакцинопрофилактики гриппа у детей и подростков // Педиатрическая фармакология. — 2007. — Т. 4, № 2. — С. 25–37.
4. Бурцева Е.И., Заплатников Л.В., Гирина А.А. и др. Вакцинопрофилактика гриппа у детей в постпандемический период // Вопросы практической педиатрии. — 2010. — Т. 5, № 6. — С. 97–100.
5. Малахов А.Б., Харит С.М. Основные направления совершенствования вакцинопрофилактики управляемых инфекций у детей и подростков // Доктор Ру. — 2010. — № 5(56). — С. 32–38.
6. Таточенко В.К. Безопасность вакцинации: современные данные // Педиатрическая фармакология. — 2007. — Т. 4, № 3. — С. 73–79.
7. Глобальный план ВОЗ по подготовке борьбы с гриппом (WHO/CDS/CSR/GIP/2005.5). — 49 с.
8. Кузнецов O.K. Применение гриппозных вакцин в периоды угрозы и развития пандемии // Эпидемиология и вакцинопрофилактика. — 2007. — № 1. — С. 31–37; № 2. — С. 39–43.
9. Гольдштейн А.В., Семенов Б.Ф. Проблема «птичьего гриппа» // Ремедиум. — 2005. — С. 40–43.
10. Динамика развития пандемии гриппа в Российской Федерации. Постановление Президиума РАМН № 45б от 17 марта 2010 г. — М.: РАМН, 2010. — 5.
11. Карпова Л.С., Бурцева Е.И., Поповцева Н.М. и др. Сравнение эпидемий гриппа в России 2009 и 2011 годов, вызванных пандемическим вирусом гриппа А(H1N1) // Эпидемиология и вакцинопрофилактика. — 2011. — № 5. — С. 6–15.
12. Карпова Л.С., Маринич И.Г., Столярова Т.П., Поповцева Н.М. Анализ эпидемии гриппа А (H1N1) Калифорния 07/2009 в России в сезон 2009–2010 годов // Эпидемиология и вакцинопрофилактика. — 2010. — Т. 4, № 3. — С. 23–30.
13. Волощук Л.В., Осидак Л.В., Головачева Е.Г. и др. Пандемический грипп 2009 года в Санкт-Петербурге // Детские инфекции. — 2011. — № 3. — С. 3–11.
14. Дондурей Е.А., Осидак Л.В., Гончар В.В. и др. Пандемический и сезонный грипп А H1N1 у госпитализированных детей // Детские инфекции. — 2011. — С. 14–20.
15. Liberatore R.R. Jr, Barbosa S.F., Alkimin M.D. et al. Is immunity in diabetic patients influencing the susceptibitity to infectous? Immunoglobulins, complement and phagocytic function in children and adolescent with type 1 diabetes mellitus // Pediatr. Diabetes. — 2005. — № 64(4). — Р. 206–212.
16. Allard R., Leclerc P., Tremblay C., Tannenbaum T.N. Diabetes and the severity of pandemic influenza A (H1N1) infection // Diabetes Care. — 2010. — № 33(7). — Р. 1491–1493.
17. Nenna R., Papoff P., Moretti C. et al. Detection of respiratory viruses in the 2009 winter season in Rome: 2009 influenza A (H1N1) complications in children and concominant type 1 diabetes onset // Int. J. Immunopathol. Pharmacol. — 2011. — № 24(3). — Р. 651–9.

/76/76.jpg)