Журнал «Медицина неотложных состояний» 2 (65) 2015
Вернуться к номеру
Профилактика и лечение контрастиндуцированной нефропатии у кардиохирургических пациентов
Авторы: Кропивко Т.В. — ГУ «Институт сердца» МЗ Украины, г. Киев; Дружина А.Н., Лоскутов О.А. — ГУ «Институт сердца» МЗ Украины, г. Киев; Кафедра анестезиологии и интенсивной терапии НМАПО имени П.Л. Шупика, г. Киев; Шлапак И.П. — Кафедра анестезиологии и интенсивной терапии НМАПО имени П.Л. Шупика, г. Киев
Рубрики: Медицина неотложных состояний
Разделы: Клинические исследования
Версия для печати
Развитие контрастиндуцированной нефропатии у кардиохирургических пациентов приводит к повышению уровня заболеваемости, смертности и продолжительности госпитализации. Целью данного исследования явилось изучение влияния эндоваскулярных методов диагностики с применением рентгенконтрастных препаратов на развитие контрастиндуцированной нефропатии у кардиохирургических пациентов с ишемической болезнью сердца и предшествующей дисфункцией почек. В исследование были включены 40 пациентов в возрасте от 50 до 75 лет, которые были разделены на 2 группы. В первую вошли пациенты, которым планово после коронаровентрикулографии был проведен профилактический сеанс гемодиализа. Вторую группу составили пациенты, которым заместительная почечная терапия проводилась только в случае развития контрастиндуцированной нефропатии. Исследование показало, что у пациентов первой группы к 7-му дню после коронаровентрикулографии наблюдалось снижение уровня креатинина на 39,9 %, а у пациентов второй группы — увеличение скорости клубочковой фильтрации на 22,6 %. Также на фоне развившейся контрастиндуцированной нефропатии 5 пациентам (23,8 %) второй группы проводились повторные процедуры гемодиализа. Полученные данные позволяют сделать вывод, что проведение профилактического сеанса заместительной почечной терапии у данной категории пациентов ускоряет восстановление функции почек и улучшает прогноз на выздоровление.
Розвиток контрастіндукованої нефропатії в кардіохірургічних пацієнтів призводить до підвищення рівня захворюваності, смертності та тривалості госпіталізації. Метою даного дослідження було вивчення впливу ендоваскулярних методів діагностики із застосуванням рентгенконтрастних препаратів на розвиток контрастіндукованої нефропатії в кардіохірургічних пацієнтів з ішемічною хворобою серця та попередньою дисфункцією нирок. У дослідження були включені 40 пацієнтів віком від 50 до 75 років, які були розділені на 2 групи. До першої групи увійшли пацієнти, яким планово після коронаровентрикулографії був проведений профілактичний сеанс гемодіалізу. Другу групу становили пацієнти, яким замісна ниркова терапія проводилася тільки у випадку розвитку контрастіндукованої нефропатії. Дослідження показало, що в пацієнтів першої групи до 7-го дня після коронаровентрикулографії спостерігалося зниження рівня креатиніну на 39,9 %, а в пацієнтів другої групи — збільшення швидкості клубочкової фільтрації на 22,6 %. Також на фоні розвитку контрастіндукованої нефропатії 5 пацієнтам (23,8 %) другої групи проводилися повторні процедури гемодіалізу. Отримані дані дозволяють зробити висновок, що проведення профілактичного сеансу замісної ниркової терапії у даної категорії пацієнтів прискорює відновлення функції нирок і покращує прогноз на одужання.
Contrast-induced nephropathy in patients undergoing cardiac surgery increased morbidity, mortality and length of hospital stay. The purpose of this study was to investigate the effect of endovascular methods of diagnosis using X-ray contrast agents for the development of contrast-induced nephropathy in patients undergoing cardiac surgery with coronary heart disease and previous renal dysfunction. The study included 40 patients aged 50 to 75 years, who were divided into 2 groups. The first group included patients who had prophylactic hemodialysis session after coronaroventriculography. The second group included patients who get hemodialysis only in case of contrast-induced nephropathy. The study showed that patients from the first group on 7-th day after coronaroventriculography had decrease creatinine in serum to 39.9 %. They also had an increasing of glomerular filtration rate to 22.6 % compared to the second group of patients. On the background of developed contrast-induced nephropathy in 5 patients (23.8 %) of the second group were retried hemodialysis. Based on our results, we can conclude that the preventive session of renal replacement therapy in these patients accelerates the recovery of renal function and improves the prognosis for recovery.
контрастиндуцированная нефропатия, ишемическая болезнь сердца, заместительная почечная терапия.
контрастіндукована нефропатія, ішемічна хвороба серця, замісна ниркова терапія.
сontrast-induced nephropathy, coronary heart disease, renal replacement therapy.
Статья опубликована на с. 88-91
Введение
Контрастиндуцированная нефропатия (КИН) является актуальной проблемой кардиохирургии и связана с широким распространением рентгенконтрастных методов диагностики и лечения заболеваний сердечно-сосудистой системы [1].
Визуализация сосудов коронарного русла имеет большое значение для диагностики и лечения заболеваний кардиохирургических пациентов [1, 2]. Как и большинство инвазивных процедур, интервенционные вмешательства на сосудах коронарного русла связаны с риском осложнений [2]. Развитие контрастиндуцированной нефропатии ассоциировано с увеличением заболеваемости, смертности и продолжительности госпитализации. КИН является третьей ведущей причиной развития острой почечной недостаточности (ОПН) и часто является причиной высокой смертности как во время госпитализации, так и после выписки больного из стационара [5].
Так, в исследовании E. Chong и соавт. было показано, что среди 3036 обследованных, подвергшихся эндоваскулярному чрескожному вмешательству, смертность через месяц после проведения процедуры на 13,5 % (а через 6 месяцев — на 15,6 %) была больше у тех больных, у которых в постдиагностическом периоде развивалась КИН [5].
К факторам, увеличивающим риск развития контрастиндуцированной нефропатии, следует отнести возраст пациента, предшествующее нарушение функции почек, сахарный диабет, гиповолемию, применение нефротоксичных лекарственных препаратов (таких как аминогликозиды, циклоспорин А, амфотерицин В), нестероидных противовоспалительных препаратов и т.д. [2]. Также в развитии КИН имеют значение осмолярность, вязкость рентгенконтрастных средств (РКС), объем (доза) вводимого препарата, путь его введения и повторное использование РКС в течение 48 часов [3].
По осмолярности РКС разделяют на высоко-, низко- и изоосмолярные [3]. Современные РКС являются изоосмолярными (290 мОсм/кг H2О), осмолярность их соответствует осмолярности крови, а их применение сопряжено с наименьшим количеством побочных эффектов.
Так, в исследовании Nephric, включающем 129 пациентов высокого риска с наличием сахарного диабета и почечной недостаточности (уровень креатинина составлял 1,5–3,5 мг/дл), частота развития КИН при использовании изоосмолярных РКС была в 11 раз меньше, чем в группе пациентов, получавших другие РКС [6].
Большое значение в развитии КИН имеет и количество вводимого РКС. Для пациентов с хронической болезнью почек для расчета необходимой дозы контрастного вещества, используемого для рентгенконтрастного исследования, рекомендовано придерживаться следующей формулы [3]:
максимальная рекомендованная доза контрастного вещества = (5 мл x масса тела (кг))/креатинин сыворотки (мг/дл).
Совокупность вышеописанных факторов риска у кардиохирургических пациентов может привести к развитию контрастиндуцированной нефропатии, что в значительной мере утяжеляет постоперационный период, а профилактика развития КИН является актуальной проблемой современной кардиологии и кардиохирургии.
Целью данного исследования являлось изучение влияния эндоваскулярных методов диагностики и лечения с применением рентгенконтрастных препаратов на развитие контрастиндуцированной нефропатии у кардиохирургических пациентов с предшествующей дисфункцией почек.
Материалы и методы исследования
В исследование были включены 40 пациентов, которым в период с января 2010 г. по август 2014 г. в ГУ «Институт сердца МЗ Украины» были проведены диагностика и хирургическое лечение ишемической болезни сердца при помощи эндоваскулярных методов с применением рентгенконтрастных препаратов.
Критериями включения пациентов в исследование были: возраст от 50 до 75 лет, наличие ишемической болезни сердца, установленный диагноз хронической почечной недостаточности или впервые выявленные повышенные показатели креатинина и мочевины, снижение скорости клубочковой фильтрации (СКФ) < 60 мл/мин, проведение ангиографии коронарных артерий. Из исследования исключались пациенты в возрасте старше 75 лет или моложе 50 лет, а также больные, находящиеся на программном гемодиализе.
Все обследованные были разделены на 2 группы. В первую группу вошло 19 пациентов, средний возраст которых составил 64,30 ± 8,23 года (от 53 до 75 лет). Пациентов мужского пола было 12 человек (63 %), женского — 7 человек (37 %).
У всех пациентов был первоначально установлен диагноз «ишемическая болезнь сердца» и выявлена почечная дисфункция. Из сопутствующей патологии у 11 пациентов был диагностирован сахарный диабет 2-го типа (57,8 %), у 6 — умеренная недостаточность митрального клапана (31,5 %), у 4 — комбинированная патология аортального клапана умеренной степени выраженности (21,05 %), у 2 пациентов была выявлена сочетанная патология митрального и аортального клапанов (10,5 %).
Показатели среднего уровня креатинина у обследованных данной группы составили 428,0 ± 23,2 мкмоль/л (от 380 до 525 мкмоль/л), средние значения СКФ — 41,40 ± 1,86 мл/мин (от 38 до 49 мл/мин). Каждому пациенту после коронаровентрикулографии (КВГ) в плановом порядке был проведен один сеанс заместительной почечной терапии (гемодиализ).
Во вторую группу вошел 21 пациент с диагнозом ишемической болезни сердца, которая сочеталась с почечной дисфункцией. Средний возраст обследованных этой группы составил 62,80 ± 4,14 года (от 50 до 74 лет). Пациентов мужского пола было 14 человек (67 %), женского — 7 человек (33 %).
Из сопутствующей патологии у 12 больных (57,1 %) данной группы наблюдался сахарный диабет 2-го типа, умеренная недостаточность митрального клапана — у 8 пациентов (38 %), комбинированная патология аортального клапана умеренной степени выраженности — у 3 обследованных (14,3 %), аневризма левого желудочка — у 5 человек (23,8 %).
Показатели среднего уровня креатинина во 2-й группе составляли 399,0 ± 19,4 мкмоль/л (от 365 до 505 мкмоль/л), а средние значения СКФ были на уровне 44,10 ± 0,92 мл/мин (от 36 до 48 мл/мин).
После окончания КВГ плановая заместительная почечная терапия пациентам данной группы не проводилась, а процедура гемодиализа выполнялась только в случае развития КИН, острой почечной недостаточности или снижения СКФ до менее чем 25 % от исходного уровня.
Контроль биохимических показателей крови (уровень креатинина в плазме крови) и расчет СКФ проводились у всех пациентов обследованных групп на пяти основных этапах исследования: перед КВГ, в 1-е, 3-и, 5-е и 7-е сутки после выполнения коронаровентрикулографии.
КВГ проводилась на рентгенангиографической системе Axiom Artis DBC (Siemens, Германия). В качестве контрастного вещества при проведении рентгенконтрастного исследования использовался йодиксанол («Визипак», Ирландия) в дозе 320 мг/100 мл.
Процедура гемодиализа проводилась на аппарате 5008S (Fresenius Medical Care, Германия). В качестве гемофильтра использовался низкопоточный диализатор Fresenius Polysulfone F8HPS (Германия). Длительность процедуры гемодиализа у всех пациентов в среднем составила 3,4 ± 0,3 часа (от 2,5 до 4,5 часа), средний объем ультрафильтрации за одну процедуру — 1380,9 ± 175,5 мл (от 500 до 1440 мл), средняя скорость ультрафильтрации при этом составляла 267,0 ± 22,8 мл/ч (от 120 до 800 мл/ч).
Статистическая обработка результатов проводилась с использованием пакета прикладных программ Stadia-6 Microsoft Word, Microsoft Access, Microsoft Excel. Достоверность различий показателей оценивали с использованием t-критерия Стьюдента.
Результаты и обсуждение
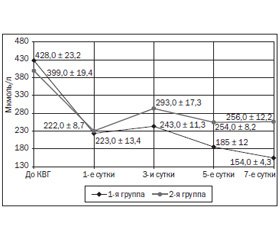
После коронаровентрикулографии для оценки развития КИН нами был проведен анализ изменения уровня креатинина (рис. 1), который определялся перед КВГ, к концу первых, третьих, пятых и седьмых суток.
Уровень креатинина до процедуры КВГ в 1-й группе составил 428,0 ± 23,2 мкмоль/л (от 380 до 525 мкмоль/л), а во 2-й — 399,0 ± 19,4 мкмоль/л (от 365 до 505 мкмоль/л) и не имел достоверных межгрупповых отличий (р > 0,05).
В первый день после гемодиализа у пациентов 1-й группы уровень креатинина в среднем составил 223,5 ± 13,4 мкмоль/л (от 175,03 до 250 мкмоль/л), во 2-й группе пациентов средний уровень креатинина определялся в пределах 222,0 ± 8,7 мкмоль/л (от 183 до 261 мкмоль/л). Достоверной разницы между группами на данном этапе не выявлялось (р > 0,05).
К третьему дню после процедуры гемодиализа в 1-й группе уровень креатинина составил 243,0 ± 11,3 мкмоль/л (от 192 до 273 мкмоль/л), во 2-й группе данный показатель колебался от 212 до 317 мкмоль/л, что в среднем составило 293,4 ± 17,3 мкмоль/л. К третьему дню во 2-й группе уровень креатинина был на 17,1 % выше, чем у пациентов 1-й группы.
На фоне развития КИН и острой почечной недостаточности 5 пациентам 2-й группы была проведена заместительная почечная терапия (гемодиализ). На данном этапе исследования наблюдалась достоверная разница в уровне креатинина между группами (р < 0,05).
На пятый день после процедуры гемодиализа в 1-й группе обследования уровень креатинина составлял в среднем 185,3 ± 12,0 мкмоль/л (от 163 до 208 мкмоль/л), во 2-й группе уровень креатинина в крови незначительно снизился и в среднем составил 254,9 ± 8,2 мкмоль/л (от 198 до 273 мкмоль/л), что на 27,2 % выше, чем у пациентов 1-й группы (р < 0,05). Из 5 пациентов второй группы 3 больным повторно потребовался сеанс гемодиализа.
На седьмой день после гемодиализа в 1-й группе пациентов продолжалось снижение уровня креатинина в среднем до 154,5 ± 4,3 мкмоль/л (от 97 до 163 мкмоль/л), а во 2-й группе уровень креатинина оставался практически без изменений — в среднем 256,3 ± 12,2 мкмоль/л (от 113 до 304 мкмоль/л), что на 39,9 % превышало аналогичные показатели, зафиксированные в 1-й группе обследованных (р < 0,05). Заместительная почечная терапия проводилась еще у 2 пациентов второй группы.
Таким образом, у пациентов 1-й группы начиная с 3-го дня исследования наблюдалась тенденция к снижению уровня креатинина, тогда как у пациентов 2-й группы отмечались более высокий уровень креатинина и более длительное его снижение, что потребовало проведения повторных процедур заместительной почечной терапии.
Исследуя уровень СКФ, мы обнаружили ряд закономерностей (рис. 2).
Исходный уровень СКФ у пациентов 1-й группы в среднем составил 41,40 ± 1,86 мл/мин (от 38 до 49 мл/мин), а во 2-й группе этот показатель находился на уровне 44,10 ± 0,92 мл/мин (от 36 до 48 мл/мин) и не имел достоверного межгруппового отличия (р > 0,05).
В первый день после гемодиализа у пациентов 1-й группы уровень СКФ составил в среднем 38,40 ± 2,28 мл/мин (от 35 до 42 мл/мин), во 2-й группе пациентов он колебался от 31 до 39 мл/мин, что в среднем составило 36,30 ± 1,71 мл/мин. Достоверной разницы на данном этапе между группами не наблюдалось (р > 0,05).
На третий день после процедуры гемодиализа у пациентов 1-й группы СКФ колебалась от 38 до 45 мл/мин, что в среднем составило 40,30 ± 3,11 мл/мин, во 2-й группе значения СКФ были зафиксированы на уровне 36,3 ± 2,7 мл/мин (от 32 до 37 мл/мин), что было на 10 % ниже, чем у пациентов 1-й группы. Достоверного межгруппового отличия не наблюдалось (р > 0,05). На фоне развития КИН и острой почечной недостаточности 5 пациентам этой группы была проведена заместительная почечная терапия (гемодиализ).
К пятому дню после гемодиализа у пациентов 1-й группы средние значения СКФ находились в пределах 48,70 ± 3,14 мл/мин (от 41 до 53 мл/мин), во 2-й группе обследованных показатели СКФ в среднем составили 39,4 ± 4,2 мл/мин (от 35 до 41 мл/мин), что было на 18,7 % ниже, чем у пациентов 1-й группы (р > 0,05). Трем пациентам этой группы проведен сеанс гемодиализа.
На седьмой день после процедуры гемодиализа в 1-й группе пациентов значения СКФ увеличились в среднем до 53,8 ± 2,7 мл/мин (от 45 до 62 мл/мин), а во 2-й группе они не претерпевали значительных изменений и составляли в среднем 41,2 ± 6,2 мл/мин (от 37 до 43 мл/мин), что было на 22,6 % ниже в сравнении с соответствующими значениями, зарегистрированными у пациентов 1-й группы (р < 0,05). У двух пациентов 2-й группы была проведена заместительная почечная терапия.
Таким образом, после проведения процедуры гемодиализа у пациентов 1-й группы значения СКФ, зарегистрированные на 5-й и 7-й день после проведения КВГ, были достоверно выше в сравнении с аналогичными значениями у пациентов 2-й группы, которым профилактическая процедура гемодиализа не проводилась. Также 5 пациентам (23,8 %) 2-й группы к третьему дню после проведенного ангиографического исследования коронарных артерий проводились повторные процедуры заместительной почечной терапии на фоне развившейся КИН.
Выводы
1. При проведении коронаровентрикулографии у пациентов с почечной дисфункцией необходимо учитывать индивидуальный риск развития контрастиндуцированной нефропатии.
2. При выполнении ангиографических исследований у пациентов с исходной почечной дисфункцией проведение профилактической процедуры заместительной почечной терапии значительно снижает частоту развития контрастиндуцированной нефропатии, сокращает период реабилитации, ускоряет восстановление функции почек и улучшает прогноз на выздоровление.
1. Контрастиндуцированная нефропатия. Эпидемиология, факторы риска, патофизиология / Г.В. Волгина // Радиология — практика. — 2007. — № 6. — С. 42-53.
2. Факторы риска развития и пути профилактики контраст-индуцированной нефропатии при проведении коронарной ангиографии у больных сахарным диабетом 2 типа / Н.В. Зайцева, М.Ш. Шамхалова, М.В. Шестакова [и др.] // Сахарный диабет. — 2008. — № 2. — С. 28-31.
3. Контрастные средства / Шимановский Н.Л. — 2009. — С. 104-147.
4. Contrast-induced nephropathy / Bartorelli A.B., Marenzi G. — 2006. — 3-13.
5. Risk factors and clinical outcomes for contrast — induced nephropathy after percutaneous coronary interventions in patients with normal serum creatinine / E. Chong, K.K. Poh, S. Liang [et al.] // Ann. Acad. Med. Singapore. — 2010. — Vol. 39, № 5. — Р. 374-380.
6. Nephrotoxic effects in high-risk patients undergoing angiography / P. Aspelin, P. Aubry, S.G. Fransson [et al.] // N. Engl. Med. — 2003. — Vol. 348. — Р. 491-499.

/90/90.jpg)