Международный неврологический журнал 5 (75) 2015
Вернуться к номеру
Саккадическое глазодвижение в структуре нейролептического экстрапирамидного расстройства. Взгляд невролога
Авторы: Шебатин А.И. - КУ «Областная клиническая психиатрическая больница» ЗОС, г. Запорожье
Рубрики: Неврология
Разделы: Справочник специалиста
Версия для печати
Значимое место среди лекарственного паркинсонизма занимает паркинсонизм, вызванный антипсихотиками. Цель: описание саккадического глазодвижения при экстрапирамидном расстройстве, вызванном приемом нейролептиков, сравнительный анализ саккад у пациентов с неврологической патологией и без нее. Материал. Исследовано 298 человек: 1-я группа — 142 пациента, не имеющие неврологической патологии; 2-я группа — 140 пациентов с неврологической патологией; 3-я группа (контрольная) — 10 пациентов; 4-я группа — 6 пациентов с синдромом Паркинсона ненейролептической этиологии. Методика исследования: следящее глазодвижение при перемещении предмета на расстояние 35 см от глаз пациента со скоростью 45°/с. С использованием данной методики описано саккадическое глазодвижение. Отмечено, что саккады являются одним из ранних признаков экстрапирамидного расстройства. Дано описание четырех вариантов следящего саккадического глазодвижения. Отмечено также, что визуально наблюдаемые саккады с остановкой движения в виде временного пареза взора свидетельствуют о прогрессировании нейролептического осложнения, что дает возможность прогнозировать прогрессию экстрапирамидного расстройства. При сравнительном анализе возникновения саккад 1-й и 2-й группы замечено, что возникновение саккад как один из признаков экстрапирамидного расстройства статистически чаще наблюдается у пациентов с неврологической патологией.
Значуще місце серед лікарського паркінсонізму займає паркінсонізм, викликаний антипсихотиками. Мета: опис саккадичного окоруху при екстрапірамідному розладі, викликаному прийомом нейролептиків, порівняльний аналіз саккад у пацієнтів із неврологічною патологією та без неї. Матеріал. Досліджено 298 пацієнтів: 1-ша група — 142 пацієнти, які не мають неврологічної патології; 2-га група — 140 пацієнтів із неврологічною патологією; 3-тя група (контрольна) — 10 пацієнтів; 4-та група — 6 пацієнтів із синдромом Паркінсона ненейролептичної етіології. Методика дослідження: слідкуючий окорух при переміщенні предмета на відстань 35 см від очей пацієнта зі швидкістю 45°/с. За допомогою даної методики описано саккадичний окорух, зазначено, що саккади є однією із ранніх ознак екстрапірамідного розладу. Дано опис чотирьох варіантів слідкуючих саккадичних окорухів. Відзначено також, що візуально спостережувані саккади із зупинкою руху у вигляді тимчасового парезу погляду свідчать про прогресування нейролептичного ускладнення, що дає можливість прогнозувати прогресію екстрапірамідного розладу. При порівняльному аналізі виникнення саккад 1-ї і 2-ї групи відмічено, що виникнення саккад як одна з ознак екстрапірамідного розладу статистично частіше спостерігається у пацієнтів із неврологічною патологією.
Significant place among drug-induced parkinsonism belongs to parkinsonism caused by antipsychotics. Objective: description of saccadic eye movements with extrapyramidal disorders caused by neuroleptics intake, the comparative analysis of saccades in patients with neurological diseases and without them. Material. We have examined 298 patients: 1st group — 142 patients without neurological pathology; 2nd group — 140 patients with neurological diseases; 3rd group (control) — 10 patients; 4th group — 6 patients with Parkinson’s syndrome of non-neuroleptic origin. Method of the research: рursuit eye movement when moving an object at the distance of 35 cm from patient’s eye at the rate of 45°/s. Using this method, saccadic eye movement is described. It was found that saccades are one of the early signs of extrapyramidal disorder. Four variants of saccadic pursuit eye movements are described. It was noted also that visually observed saccades with movement stop in the form of temporary conjugate gaze palsy show the progression of neuroleptic complication that enables to predict the progression of extrapyramidal disorder. During the comparative analysis of saccades occurrence in the 1st and 2nd groups, it was noted that saccades as one of the signs of extrapyramidal disorder were statistically more often detected in patients with neurological pathology.
саккадическое глазодвижение, нейролептические экстрапирамидные расстройства.
саккадичний окорух, нейролептичні екстрапірамідні розлади.
saccadic eye movements, neuroleptic extrapyramidal disorders.
Статья опубликована на с. 163-170
A posse ad esse1
Лекарственный (вторичный) паркинсонизм — осложнение при применении таких препаратов, как антипсихотики, противорвотные средства, препараты, применяемые для лечения головокружения, антидепрессанты, антагонисты кальциевых каналов, антиаритмические средства, антиконвульсанты, холиномиметики и другие отдельные лекарственные средства, а также некоторые группы лекарственных препаратов [15]. В Международной классификации болезней 10-го пересмотра (МКБ-10) данное состояние относится к VI классу, разделу «Экстрапирамидные и другие двигательные нарушения» с кодами: G21.0 — злокачественный нейролептический синдром и G21.1 — другие формы вторичного паркинсонизма, вызванные лекарственными средствами. На долю лекарственного паркинсонизма приходится от 4 до 22 % случаев всего паркинсонизма [2, 7]. И наибольшее количество приходится на долю паркинсонизма, вызванного антипсихотиками, — нейролептический паркинсонизм. Данное осложнение порой столь значимо, что пациент страдает от него больше, чем от заболевания, от которого лечится. По данным литературы, у пациентов с шизофренией нейролептический паркинсонизм наблюдался в 75,8 % [11]. Обязательная коррекция требуется 69,7 % больных шизофренией, получавших традиционные антипсихотики, и 35,7 % — атипичные. [12]. После отмены лекарственного препарата явления паркинсонизма чаще всего проходят, однако в 10 % случаев экстрапирамидные нарушения остаются, превращаясь в стойкую клиническую картину паркинсонизма, а в отдельных случаях имеют и прогредиентное течение [15]. Клиническая картина его весьма вариабельна, и порой объективная симптоматика не столь выражена. И это обстоятельство зачастую затрудняет контроль над побочным действием препарата, заставляя искать дополнительные признаки диагностики [13]. Одним из таких признаков является окуломоторное расстройство. Толчком для данного исследования послужили работы, опубликованные в последнее время и посвященные изучению глазодвижения при различных заболеваниях, но чаще всего это касается таких заболеваний, как болезнь Паркинсона [9], рассеянный склероз [4, 5], шизофрения [3, 16]. Из всего многообразия глазодвижений, какие совершает глазное яблоко, в данном исследовании рассматриваются плавные и саккадические. Плавное (следящее) глазодвижение сохраняется при скорости, не превышающей 60–70°/с, при необходимости дальнейшего повышения скорости до 80°/с и более плавное движение не способно справиться с поставленной задачей, и возникает саккадическое. Саккадическое глазодвижение — это быстрое, скачкообразное глазодвижение, фиксирующее предмет обозрения в месте наиболее чувствительной части сетчатки (центральной ямки) [1]. Нейрофизио-логический механизм глазодвижения — достаточно сложный процесс, в котором участвуют такие структуры, как кора головного мозга, базальные ганглии, мозжечок, средний мозг, ретикулярная формация, мост. Нарушение связи на любом участке этой системы ведет к сбоям слаженного процесса глазодвижения. Данное обстоятельство и дает возможность использовать глазодвижение как тонкий инструмент диагностики. Примером могут послужить визуально наблюдаемые нарушения движения глазных яблок при такой патологии, как прогрессирующий супрануклеарный паралич, в ранней стадии в виде нарушения вертикального взора. Учитывая особенность данной работы, а именно то, что исследование проводилось в психиатрической клинике, считаем необходимым напомнить особенности глазодвижения у больных с шизофренией, дабы внести ясность, что наше исследование глазодвижения не зависело от психической патологии пациента. По данным литературы, для шизофрении характерна невозможность плавного глазодвижения при слежении за медленно движущимся предметом в пространстве, при этом глазное яблоко может остановиться, замедлить движение или произвести саккадические скачки и т.д. В то же время у пациента хорошо получается плавное глазодвижение при слежении за неврологическим молоточком [6, 14]. Целью данной работы является описание визуально наблюдаемого саккадического глазодвижения при экстрапирамидном расстройстве, вызванном приемом нейролептиков, а также сравнительный анализ возникающих визуально наблюдаемых саккад у пациентов с неврологической патологией и у пациентов, не имеющих таковой.
Материалы и методы исследования
Материалом послужили данные исследования 298 пациентов, проходивших лечение в Запорожской областной клинической психиатрической больнице. Подбор пациентов осуществлялся в соответствии с рекомендациями DSM IV. Из обследования исключались: пациенты с неврологической патологией, сопровождающейся экстрапирамидной симптоматикой, с токсической наркологической патологией, тяжелой соматической патологией, с деменцией, негативизмом, находящиеся в психозе, с эпилепсией, а также пациенты, принимавшие наряду с нейролептиками препараты, вызывающие экстрапирамидные расстройства. Все пациенты проходили курс лечения по поводу психических расстройств, которые определялись в МКБ-10 по следующим разделам: (F00–F09) органические, включая симптоматические психические расстройства, — 35 пациентов; (F10) психические и поведенческие расстройства, вызванные употреблением алкоголя, — 4 пациента; (F20–F29) шизофрения, шизотипические состояния и бредовые расстройства — 228 пациентов, (F30–F39) расстройства настроения — 14 пациентов; (F43) реакция на тяжелый стресс — 2 пациента; (F60) специфические расстройства личности — 2 пациента; (F70) умственная отсталость легкой степени — 13 пациентов. Больные были распределены по группам. В 1-ю группу вошли пациенты, не имеющие неврологической патологии, — 142 пациента (86 мужчин, 56 женщин), средний возраст группы — 34,970 ± 0,698 года (от 15 и до 55 лет). Во 2-й группе — 140 пациентов с неврологической патологией (91 мужчина, 49 женщин), средний возраст группы — 50,020 ± 1,284 года (от 18 до 78 лет). В данную группу вошли следующие патологические состояния: хроническая цереброваскулярная патология (I67.2–4) — 82 пациента; последствия внутримозговой травмы (Т90.5) — 22 пациента; алкогольная энцефалопатия (G31.2) — 3 пациента; смешенная энцефалопатия (G93.4) — 10 пациентов; аномалия развития головного мозга (врожденная киста головного мозга) (G04.6) — 20 пациентов; болезнь Шарко — Мари — Тута (G60.0) — 1 пациент; мигрень (G43.1) — 2 пациента. В 3-ю группу (контрольную) вошло 10 пациентов (6 мужчин и 4 женщины), проходивших лечение антипсихотиками, но без признаков нейролептической экстрапирамидной симптоматики. Средний возраст составил 32,700 ± 3,141 года (от 20 до 48 лет). Ввиду того что данная методика ранее не применялась, для определения саккадического глазодвижения у пациентов с явной экстрапирамидной недостаточностью, в частности с синдромом Паркинсона, нами была взята 4-я группа. В нее вошли пациенты с синдромом Паркинсона ненейролептической этиологии (2 мужчины и 4 женщины), из которых 5 пациентов — с хронической цереброваскулярной патологией (I67.2–4) и 1 пациент — с токсическим (алкогольным) поражением головного мозга (G31.2), средний возраст — 62,830 ± 6,332 года (от 36 до 77 лет). Пациенты получали лекарственную терапию, в которую входили следующие группы препаратов: алифатические производные фенотиазина (n = 142), пиперазиновые производные фенотиазина (n = 80), пиперидиновые производные фенотиазина (n = 3), производные бутиферона (n = 105), производные тиоксантана (n = 145), дибензодиазепина (n = 106), бензизоксазола (n = 52). Все пациенты получали комбинацию препаратов. Средняя продолжительность нахождения на диспансерном учете в психиатрической больнице, то есть продолжительность приема антипсихотиков (нейролептиков) по группам составила: в 1-й группе — 8,720 ± 0,715 года, при этом в 51 (37 %) случае препараты перед госпитализацией не принимались, из них 28 (20,3 %) пациентов к психиатру ранее не обращались и поступили впервые. Во 2-й группе — 11,910 ± 0,994 года, при этом в 38 (27,5 %) случаях препараты перед госпитализацией не принимались, из них 17 (12,3 %) пациентов также обратились впервые. В 3-й группе — 4,800 ± 1,041 года. В 4-й группе все 6 пациентов принимали антипсихотики впервые. Исследование саккадического глазодвижения проводилось по следующей методике: неврологический молоточек располагается на уровне глаз пациента, на расстоянии 35 сантиметров, движения строго по горизонтали, с амплитудой 40 см, частотой 40 движений в 1 минуту или 10 движений за 15 с, скорость перемещения глазного яблока соответствовала 45°/с. Нами была опробована методика со скоростью 60°/с, о чем мы ранее и сообщали [10]. Однако при сравнении данных методов мы пришли к выводу, что наиболее оптимальным приемом является скоростное перемещение 45°/с, так как перемещение со скоростью 60°/с тяжелее воспринимается пациентами и достаточно трудно исследователю удерживать данный скоростной режим, а также скорость в 60°/с является практически предельной для плавного движения глазного яблока. Для фиксации при исследовании следящего движения глазного яблока использовалась видеокамера Canon Legria HF-M406, съемки проводились в скоростном режиме 25 кадров в 1 секунду. Программа Sony Vegas Pro 12.0 применялась для раскадровки проведенной видеосъемки. Для рисунков использовалась программа CorelDRAW 12. Программа SPSS Statistics (Version 17) применялась для математической обработка данных, использовался угловой преобразователь Фишера, расчет ранговой корреляции Спирмана.
Результаты исследования и их обсуждение
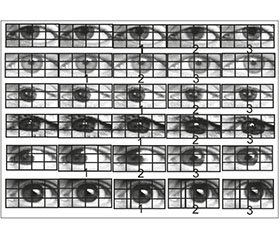
Экстрапирамидные расстройства были диагностированы в целом по группам в следующие сроки после госпитализации: в 1-й группе за 7 суток — 54,9 %, за 10 суток — 60,56 %, за 14 суток — 63,3 %. В подгруппе пациентов, не принимавших до госпитализации антипсихотики, за период 14 суток экстрапирамидные расстройства возникли в 28 (54,9 %) случаях. В целом по 2-й группе за период 7 суток — 64,29 %, за 10 суток — 74,29 %, за 14 суток — 77,9 %. В подгруппе пациентов, не принимавших перед госпитализацией антипсихотики, за период 14 суток расстройства возникли в 28 (73,68 %) случаях. При сравнении данных групп пациентов можно отметить следующее: по количеству расстройств, возникших за 7 дней от дня госпитализации, статистически достоверной разницы не отмечено. Однако за период в 10 дней и особенно в конце второй недели приема нейролептиков статистическая разница между группами достоверна при р ≤ 0,01. При сравнении подгрупп пациентов, не принимавших перед госпитализацией антипсихотики, между собой статистическая разница достоверна при р ≤ 0,05. В 4-й группе в 100 % случаев экстрапирамидные расстройства возникли в течение первой недели. Применяя данную методику в исследовании пациентов 3-й группы, без признаков экстрапирамидной симптоматики, визуально движение глазных яблок оставалось плавным, следовательно, сама психическая патология, и в частности шизофрения, не давала изменения глазодвижения при данном исследовании. На рис. 1 представлена раскадровка плавного движения глазного яблока пациента Б., 46 лет, 3-я группа. Каждый снимок сделан через 40 мс движения глазного яблока, полное глазодвижение совершено за 1,5 с, в раскадровке представлено 38 кадров.
Графическое изображение данного примера представлено на рис. 2. По оси абсцисс располагается шкала времени, цифрами отмечено возрастание по 40 мс. По оси ординат отмечена величина движения, выраженная в угловых градусах (угл.град.). Плавное (следящее) движение глазного яблока начинается с латентного периода 120 мс, дальнейшее движение протекает со средней амплитудой 1,78 ± 0,58 угл.град. за указанные отрезки времени.
Саккады, визуально отмеченные нами при нейролептических экстрапирамидных расстройствах, достаточно хорошо прослеживаются, что дало возможность представить их на рис. 3: саккадическое глазодвижение, саккады представлены в виде фрагмента движения глазного яблока, 6 пациентов.
Общее представление о полном саккадическом глазо-движении дает графическое изображение, представленное на рис. 4 в виде диаграмм, 3 пациента. В рассмотренных случаях можно проследить общие признаки, которые характеризуют саккадическое глазодвижение у пациентов с нейролептическим экстрапирамидным расстройством: это латентное начало от 40 до 320 мс, достаточно большой разброс амплитуды движения глазного яблока, появление в процессе движения латентных периодов продолжительностью от 40 до 160 мс и появление саккад, направленных в противоположную сторону. На диаграмме эти движения представлены ниже изолинии.
Кроме общего представления саккадического движения при экстрапирамидных расстройствах, нами были отмечены визуальные особенности глазодвижения. У пациентов 4-й группы при первичном осмотре определялся полный объем саккадических движений глазных яблок, визуализировалась прерывистость этого движения. На фоне приема нейролептиков при очередном осмотре у 2 пациентов отмечалось, как глазные яблоки, совершив несколько полных движений, внезапно останавливаются, чаще на середине расстояния между средним и крайним положением, возникает ощущение преходящего пареза взора, после непродолжительного отдыха (2–3 с) движение возобновлялось. После отмены препаратов через 3 суток данное явление исчезло и глазодвижение приобрело саккадический характер, без элементов преходящего пареза взора. Учитывая это обстоятельство, можно использовать данный механизм изменения движения глазного яблока в определении правильности выбранного лечебного назначения. Следовательно, при наличии у пациентов экстрапирамидной патологии, и в частности паркинсонизма, данная методика позволяет визуализировать наличие саккадического глазодвижения, а также определить прогрессирование патологии или ее регрессирование. У пациентов 1-й группы в момент осмотра в 5 (3,5 %) случаях саккадическое движение отсутствовало. Во 2-й группе отсутствие саккадического движения наблюдалось в 4 (2,8 %) случаях, статистической разницы между группами не было отмечено. Рассматривая визуализируемое глазодвижение у основной части этих групп, мы отметили, что пациенты 1-й и 2-й группы имели особенности саккадического движения глазного яблока, которые можно представить в виде вариантов. В 1-м варианте: саккадическое глазодвижение появлялось сразу после начала движения глазных яблок и составило в 1-й группе 92 случая (67,1 %), во 2-й группе — 92 случая (67,6 %), статистической разницы между группами нет. Во 2-м варианте саккадического глазодвижения нами было отмечено, что оно возникало не сразу после начала движения, а через небольшой промежуток времени. Первые 2–3 движения глазные яблоки визуально совершают плавно, затем движение становится саккадическим. В 1-й группе данный вариант был отмечен в 30 случаях (21,9 %), во 2-й группе — в 18 случаях (13,2 %), статистической разницы между группами не отмечено. В 3-м варианте особенность саккадического глазодвижения состояла в следующем: саккадическое глазодвижение начиналось сразу после начала движения, но после трех-четырех полных по амплитуде движений глазные яблоки останавливались чаще на середине расстояния между средним и крайним положением, возникало ощущение преходящего пареза взора, после непродолжительного отдыха (2–3 с) движение возобновлялось в полном объеме. Разновидностью данного движения были случаи, когда глазные яблоки переставали совершать полный объем движения, с постепенным уменьшением его амплитуды с одной или двух сторон, и после непродолжительного отдыха данное явление также исчезало. В 1-й группе этот вариант наблюдался в 12 случаях (8,8 %), во 2-й группе — в 26 случаях (19,1 %), статистическая разница между группами отмечена при p ≤ 0,05. Вариант 4 саккадического глазодвижения, с которым мы столкнулись, представлял собой сборный вариант из двух последних, а именно: первые два-три движения глазные яблоки совершают плавно, затем появляется саккадическое глазодвижение, которое через три-четыре полных по амплитуде движения останавливается, чаще также на середине расстояния между средним и крайним положением, с возникающим ощущением преходящего пареза взора, после непродолжительного отдыха (2–3 с) движение возобновлялось. В 1-й группе 4 случая (2,9 %), во 2-й группе данное явление наблюдалось в 2 случаях (1,5 %), статистической разницы между группами отмечено не было. При рассмотрении случаев с временным двигательным преходящим парезом взора, общее число которых в 1-й группе составило 16 (11,7 %) случаев, а во 2 группе — 28 (20,6 %) случаев, статистические различия между группами достоверны при p ≤ 0,05, при этом необходимо отметить, что все эти случаи сопровождались выраженной экстрапирамидной симптоматикой. Таким образом, необходимо отметить, что при нейролептическом экстрапирамидном расстройстве, так же как и при других экстрапирамидных патологиях, имеет место изменение глазодвижения с плавного движения на саккадическое. Изменение глазодвижения, сопровождающееся экстрапирамидной симптоматикой, в нашем исследовании зависело от наличия или отсутствия у пациентов дополнительной неврологической патологии, выраженность саккадического глазодвижения с тенденцией к временной остановке движения глазного яблока типа преходящего пареза взора достоверно чаще наблюдается у пациентов, имеющих неврологическую патологию. При математической обработке и расчете ранговой корреляции Спирмана (r = 0,657 при p ≤ 0,01) определена прямая корреляционная зависимость между выраженностью саккадического глазодвижения и тяжестью экстрапирамидного расстройства. Таким образом, можно достоверно утверждать, что в случае появления экстрапирамидного расстройства при применении антипсихотиков (нейролептиков) происходит нарушение глазодвижения, которое с плавного переходит на саккадическое.
Выводы
1. Нейролептические экстрапирамидные расстройства сопровождаются визуально определяемым саккадическим глазодвижением, которое, как это было определено при исследовании, является одним из ранних объективных признаков.
2. Появление признака в виде преходящего пареза взора, временной остановки саккадического глазодвижения свидетельствует о прогрессировании нейролептического осложнения.
3. Нейролептические экстрапирамидные расстройства после первой недели приема препаратов чаще возникают у пациентов, имеющих дополнительную неврологическую патологию, до этого частота возникновения расстройства не зависит от наличия или отсутствия сопутствующей неврологической патологии.
4. Выраженность экстрапирамидных расстройств коррелирует с изменением саккадического глазодвижения, появлением преходящего пареза взора, который достоверно чаще наблюдается у пациентов, имеющих сопутствующую неврологическую патологию.
1. Biт В.В. Будова зорової системи людини: Навчальний посібник. — Одеса: Астропринт, 2003. — 664 с.
2. Голубев В.Л., Левин Я.И., Вейн А.М. Болезнь Паркинсона и синдром паркинсонизма. — М.: Медпресс, 2002. — С. 415.
3. Евтушенко С.К. Значение клинической диагностики межъядерного офтальмопареза для определения очага поражения и симптоматики при обострении хронической текущей нейроинфекции // Журнал невропатологии и психиатрии им. С.С. Корсакова. — 1991. — Т. 91, № 2. — С. 44-47.
4. Каренская А.В., Мемлин В.В., Новотоцкий-Власов В.Ю. и др. Исследование характеристик саккадических движений глаз и предшествующих им медленных негативных потенциалов у больных шизофренией // Российский психиатрический журнал. — 2003. — № 6. — С. 23-27.
5. Кубарко А.И., Кубарко Н.П. Характер изменений показателей глазных саккад с возрастом при рассеянном склерозе // Журнал неврологии и психиатрии. — 2010. — № 4. — С. 73-78.
6. Лагун И.Я. Причинность шизофрении: конспект-анализ проблемы. — Липецк: ОАО «ПК «Ориус», 2008. — 304 с.
7. Левин О.С., Иллариошкин С.Н. Вторичный паркинсонизм. Экстрапирамидные расстройства / Под ред. В.Н. Штока и др. — М.: Медпресс-информ, 2003. — С. 156-175.
8. Литвинова А.С. Возрастные изменения параметров саккадических движений глаз в норме и при болезни Паркинсона: Автореф. дис… канд. биол. наук. — М., 2012. — 26 с.
9. Лихачев С.А., Аленикова О.А. Характеристики произвольных саккад при различных клинических формах и стадиях болезни Паркинсона // Международный неврологический журнал. — 2012. — № 1(47). — С. 87-93.
10. Материалы конференции «Актуальные вопросы клинической нейрофармакологии» // Международный неврологический журнал. — 2013. — № 3(57). — С. 138.
11. Плотникова Е.В. Особенности психических и неврологических осложнений антипсихотической терапии шизофрении // Психиатрия и психофармакотерапия. — 2011. — Т. 15, № 2(55). — С. 102-108.
12. Полозова Т.М., Малин Д.И. Коррекция экстрапирамидных побочных эффектов антипсихотической терапии у больных шизофренией на этапе амбулаторной психиатрической помощи // Социальная и клиническая психиатрия. — 2011. — Т. 21, вып. 3. — С. 77-83.
13. Федоров Н.В., Ветохина Т.Н. Диагностика и лечение нейролептических экстрапирамидных синдромов: Учебно-методическое пособие. — М.: РМАПО, 2006. — 12 с.
14. Benson P.J., Beedie S.A., Shephard E. et al. Simple viewing tests can detect eye movement abnormalities that distinguish schizophrenia cases from controls with exceptional accuracy // Biological Psychiatry. — 2012, November 1. — Vol. 72, Issue 9. — P. 716-724.
15. Expert Opinion on Drug Safety. — November 2006. — Vol. 5, № 6. — P. 759-771.
16. Smyrnis N. et al. Schizophrenia-Related Neuregulin-1 Single-Nucleotide Polymorphisms Lead to Deficient Smooth Eye Pursuit in a Large Sample of Young Men // Schizophr Bull. — 2009.

/166.jpg)
/167.jpg)
/168.jpg)