Международный неврологический журнал №2 (104), 2019
Вернуться к номеру
Синдром доброякісних фасцикуляцій (клінічні спостереження, огляд літератури)
Авторы: Нікіфорова О.С., Саник О.В., Дельва М.Ю.
Українська медична стоматологічна академія, м. Полтава, Україна
Рубрики: Неврология
Разделы: Клинические исследования
Версия для печати
У статті наводиться опис трьох клінічних випадків синдрому доброякісних фасцикуляцій. Обговорюються основні причини виникнення, механізми розвитку, особливості клінічної й електроміографічної картини, питання диференціальної діагностики та принципи лікування синдрому доброякісних фасцикуляцій. Описується покроковий алгоритм менеджменту пацієнтів із фасцикуляціями.
В статье приводится описание трех клинических случаев синдрома доброкачественных фасцикуляций. Обсуждаются основные причины возникновения, механизмы развития, особенности клинической и электромиографической картины, вопросы дифференциальной диагностики и принципы лечения синдрома доброкачественных фасцикуляций. Описывается пошаговый алгоритм менеджмента пациентов с фасцикуляциями.
The article presents three clinical cases of benign fasciculation syndrome. The main causes, pathogenetic mechanisms, clinical and electromyographic picture, differential diagnosis and treatment options of benign fasciculation syndrome were discussed. We proposed an algorithm for the management of patients with benign fasciculation syndrome.
фасцикуляції; синдром доброякісних фасцикуляцій; хвороба мотонейрона; менеджмент
фасцикуляции; синдром доброкачественных фасцикуляций; болезнь мотонейрона; менеджмент
fasciculations; benign fasciculation syndrome; motor neuron disease; management
Вступ
Фасцикуляції — це спонтанні розряди в окремих мо-торних одиницях, що призводять до ізольованого скорочення невеликої кількості м’язових волокон. Незважаючи на те, що фасцикуляції найчастіше пов’язують з хворобою мотонейронів або певними порушеннями обміну речовин, вони також можуть зустрічатися в осіб без цих розладів.
Коли неврологи стикаються з пацієнтами, у яких основною скаргою є часті або тривалі фасцикуляції в м’язах, це перш за все наводить на думку про хворобу периферичного рухового нейрона. Якщо фасцикуляції супроводжуються слабкістю й атрофією м’язів, то ці ознаки пов’язані із синдромом бокового аміотрофічного склерозу (БАС) або з деякими іншими хронічними захворюваннями периферичного мотонейрона (мієлопатіями, спінальними атрофіями тощо). Але в деяких пацієнтів за відсутності ознак ураження рухової одиниці, незважаючи на інтенсивний діагностичний пошук, неможливо виявити етіологічної причини фасцикуляцій. У таких випадках може бути встановлений діагноз «синдром доброякісних фасцикуляцій» (СДФ).
Метою нашої роботи було провести аналіз власних клінічних спостережень СДФ, зробити огляд літератури із цього питання й надати практичні рекомендації з діагностики й лікування пацієнтів, які мають саме такий тип фасцикуляцій.
Нижче наводимо три власних спостереження пацієнтів з СДФ.
Клінічні спостереження
Пацієнт 1. 24-річний чоловік скаржиться на періодичні посмикування м’язів стегон, гомілок, стоп, що супроводжуються періодичним напруженням і болями в литкових м’язах. Вважає себе хворим близько року. Появу вищенаведених скарг пов’язує з перенесеним психоемоційним стресом. Емоційно напружений, сконцентрований на внутрішніх відчуттях. Постійно читає в інтернет-мережі про БАС (не було жодного дня без пошуків симптомів хвороби). Регулярно має фізичні навантаження (грає у футбол). Об’єктивно: атлетичної тілобудови, добре розвинені скелетні м’язи без ознак гіпотрофії. Спостерігаються фасцикуляторні посмикування в дрібних м’язах стоп, литкових м’язах, поодинокі посмикування в чотириголових м’язах стегон. Поверхневі й глибокі рефлекси збережені, симетричні. Клінічних ознак ураження центрального й периферичного мотонейрона не спостерігалося. Чутливість збережена. Відсутні ознаки атаксії. Виявлені ознаки вегетативної дисфункції у вигляді дистальної гіпотермії, дистального гіпергідрозу.
Пацієнт 2. 42-річний чоловік скаржиться на періодичні посмикування м’язів обличчя, тулуба, інколи верхніх кінцівок. Вважає себе хворим близько 3 місяців, коли вперше відчув посмикування в м’язах обличчя на фоні психоемоційного напруження. Пізніше посмикування з’явились у м’язах тулуба й верхніх кінцівок. Відмічає посилення посмикувань вночі, але коли відволікається на роботі, вони зникають. Працює лікарем. У минулому активно займався спортом (кандидат у майстри спорту з плавання). Звернувся до невролога для виключення діагнозу БАС. Емоційно лабільний. Об’єктивно: атлетичної тілобудови, має добре розвинені скелетні м’язи. У великих грудних м’язах і м’язах верхнього плечового пояса фіксуються поодинокі фасцикуляції. М’язи нормальної консистенції, тонусу, безболісні при пальпації, без ознак слабкості й гіпотрофії. Неврологічний статус без особливостей.
Пацієнт 3. 38-річний чоловік скаржиться на періодичні виражені посмикування м’язів нижніх кінцівок («ніби хробаки під шкірою»), поодинокі посмикування у м’язах верхніх кінцівок. Вважає себе хворим близько 1 місяця. Стан пов’язує з психоемоційним перенапруженням на роботі й сімейними негараздами. До недавнього часу регулярно займався спортом (4 рази на тиждень грав у волейбольній команді), але після фізичних вправ відчував погіршення (у вигляді збільшення інтенсивності посмикувань), тому був вимушений припинити тренування. Об’єктивно: спортивної тілобудови, добре розвинені скелетні м’язи без ознак гіпотрофії. Грубі фасцикуляції м’язів гомілок, що періодично зменшуються, але не зникають. У м’язах стоп також спостерігаються фасцикуляції, менш виражені. В інших м’язах на момент огляду фасцикуляції відсутні. М’язової слабкості немає. М’язи нормальної консистенції, тонусу, безболісні при пальпації. Неврологічний статус без особливостей.
Усі вищенаведені пацієнти заперечували інфекційний анамнез протягом останнього місяця, заперечували вживання наркотиків і препаратів, що можуть викликати фасцикуляції (Н-холіноміметики, інгібітори ацетилхолінестерази, кортикостероїди), контакт із токсичними речовинами (фосфорорганічними сполуками), зловживання алкоголем і кавою.
В усіх пацієнтів після обстеження в ендокринолога були виключені розлади функції щитоподібної залози.
Усім пацієнтам були проведені загальноклінічні лабораторні дослідження, включаючи визначення рівнів сироваткових електролітів: Na, K, P, Ca і Mg. Результати аналізів не виходили за межі нормативних значень.
За результатами голкової електроміографії (ЕМГ) у всіх хворих була зареєстрована спонтанна активність рухових одиниць — потенціали фасцикуляцій (від 4 до 6 потенціалів фасцикуляцій у м’язі). При цьому ніякої іншої спонтанної активності (потенціалів фібриляцій чи потенціалів гострих хвиль) виявлено не було. Потенціали рухових одиниць були незначно змінені в пацієнта 3, а саме: мало місце підвищення амплітуди при нормальній тривалості; в інших пацієнтів потенціали рухових одиниць були в межах нормативних значень.
Обговорення власних спостережень та огляд літератури
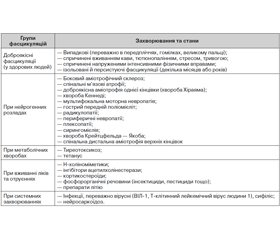
Наявність фасцикуляцій у пацієнта вимагає ретельної клінічної й параклінічної оцінки неврологом, щоб визначити їх причину [1]. Діагноз доброякісних фасцикуляцій, як правило, важко встановити через широкий діапазон потенційних клінічних станів, які можуть викликати їх, і він кидає виклик клініцистам у зв’язку зі складностями диференціальної діагностики (табл. 1).
Основним методом діагностики, що дозволяє виключити дегенерацію периферичних мотонейронів спинного мозку, є ЕМГ. K.R. Mills зі співавт. запропонували визначати електроміографічні відмінності фасцикуляцій при БАС від фасцикуляцій при СДФ: потенціали фасцикуляцій при БАС коротші й мають більш високу частоту, ніж при СДФ. Хоча характеристика нейронних розрядів була нерегулярною в обох випадках, частота спайкових розрядів при БАС була суттєво вищою. Однак автори вказують на те, що форма хвиль і будова потенціалів фасцикуляцій не є чіткими маркерами для того, щоб відрізнити СДФ від потенціалів «злоякісних» фасцикуляцій [2, 3].
У розглянутих нами випадках були відсутні ознаки гострої й хронічної денервації м’язових волокон, що в поєднанні з відсутністю клінічних проявів (м’язової слабкості й атрофії) дозволяє говорити про доброякісність процесу та можливість виключення захворювань моторного нейрона (в тому числі БАС). Хоча слід підкреслити, що пацієнти із фасцикуляціями повинні спостерігатись неврологом і мають повторно пройти обстеження за допомогою ЕМГ при появі сумнівів щодо доброякісності процесу. Деякі автори вважають, що в поодиноких випадках доброякісні фасцикуляції можуть перейти у хворобу рухового нейрона, тому що фасцикуляції являють собою стан гіперзбудливості, який передує загибелі мотонейронів при хворобі рухового нейрона [4]. Але, на щастя, така еволюція є винятком із правила. Проте в останній роботі підкреслюється важливість спостереження за подібними пацієнтами принаймні до 5 років від першого звернення до лікаря з приводу фасцикуляцій.
У наведених нами випадках спільним було те, що всі пацієнти були чоловіками спортивної атлетичної статури, які тривало й активно займалися фізичними вправами. Інші автори також відмічають, що пацієнти із СДФ систематично займаються фізичними навантаженнями (силові тренування, біг на довгі дистанції тощо) або мають професії, що потребують більшого, ніж зазвичай, фізичного навантаження (поліція та ін.). Цікаво також відмітити, що серед пацієнтів із БАС також частіше зустрічались особи атлетичної статури [5]. На нашу думку, цей факт може свідчити про патогенетичний вплив фізичних навантажень на функціональну організацію рухових одиниць, до складу яких входить периферичний мотонейрон, нервово-м’язовий синапс і міофібрили. Фасцикуляції є результатом спонтанних розрядів рухових одиниць, але точний їх патофізіологічний механізм поки що не з’ясований. Експериментальні дослідження підтримують ідею про дистальне походження фасцикуляцій, що підтверджується їх наявністю в дистальних аксональних розгалуженнях, де відбуваються зміни провідних властивостей іонних каналів, такі як коливання іонних градієнтів уздовж аксональних мембран [6]. Тому певна перебудова балансу нейромедіаторних систем саме в цій ланці при фізичних навантаженнях може сприяти розвитку СДФ.
Механізм розвитку СДФ при інтенсивних фізичних навантаженнях може включати накопичення вільних радикалів у нервових закінченнях і спричинення тривалого м’язового збудження [7]. Вільні радикали є побічним продуктом при виробленні клітинної енергії, тому чим більшою буде інтенсивність і тривалість фізичних вправ, тим більше вільних радикалів буде вивільнятись [7].
A.J. Hudson зі співавт. окрім власне фасцикуляцій описали й інші зміни при СДФ: наявність болючих спазмів (крампі) і локального м’язового болю, що посилюються при фізичній активності й зменшуються при відпочинку, а також відчуття оніміння й поколювання в кінцівках [8].
Більше того, як відомо, сегментарний руховий апарат не функціонує сепаратно, без складних надсегментарних впливів на нього через пірамідні, координаторні, ретикулоспінальні та інші шляхи. Тому як важливий компонент патогенезу СДФ слід розглядати особливості функціонування лімбічної системи. Це підтверджується тим, що в усіх наших пацієнтів були виявлені ознаки тривожності, обсесивні прояви й анамнестичні вказівки на стресові ситуації. Така думка висловлена також у роботі S.S. Rana зі співавт., у якій підкреслюється, що, крім відсутності неврологічного дефіциту й патологічних змін на ЕМГ, доказом добрякісного походження м’язових фасцикуляцій слід вважати вказівки на емоційні порушення й психосоматичні розлади в осіб із підвищеним тягарем життєвих стресів [9]. Переживання пацієнтів із приводу життєвих негараздів і невиліковності БАС погіршуються доступністю даних про цю фатальну хворобу в інтернеті, симптоми якої вони активно шукають у себе. З урахуванням вищесказаного пацієнти з СДФ обов’язково потребують психотерапії.
Ми вважаємо, що застосування такого терміну, як «доброякісні фасцикуляції атлетів», має позитивний психотерапевтичний вплив на пацієнтів, тому що пояснює механізми виникнення фасцикуляцій і знижує емоційне напруження, спричинене пошуками тяжкого захворювання.
З огляду на можливе посилення м’язових фасцикуляцій після фізичних навантажень пацієнтам із СДФ необхідно рекомендувати чітке індивідуальне планування частоти, інтенсивності, виду й тривалості фізичних навантажень.
Симптоматичне лікування м’язових фасцикуляцій переважно базується на застосуванні протиепілептичних препаратів (дифенін, карбамазепін), які завдяки мембраностабілізуючим властивостям знижують збудливість периферичних мотонейронів. Останнім часом доведено, що габапентин (у дозі від 300 до 600 мг тричі на добу), відзначаючись мінімальними побічними діями, значимо зменшує фасцикуляції й крампі як при СДФ, так і при синдромі БАС [10].
Насамкінець важливо підкреслити, що для підтвердження діагнозу доброякісних фасцикуляцій, окрім відсутності неврологічного дефіциту та змін на ЕМГ, важливе значення має наявність в анамнезі емоційних розладів і психосоматичних захворювань в осіб, які відчувають підвищений тягар стресових навантажень в житті. Тому застосування саме терміну «доброякісні фасцикуляції атлетів» чинить позитивний психотерапевтичний вплив на пацієнтів.
На завершення наводимо розроблений і апробований нами покроковий алгоритм дій для неврологів, які стикаються з пацієнтами з фасцикуляціями.
Алгоритм дій для неврологів, які стикаються з пацієнтами з фасцикуляціями
1. Виключити «злоякісні» фасцикуляції:
— ретельне неврологічне обстеження пацієнта (виключити м’язову слабкість та атрофію, зміни м’язового тонусу й глибоких рефлексів, наявність патологічних рефлексів);
— виключити ендокринні порушення (тиреотоксикоз) та електролітні порушення (рівні сироваткових електролітів: Na, K, P, Ca і Mg);
— виключити зловживання кавою, алкоголем, тютюнопаління, вживання наркотичних речовин, вплив токсичних речовин;
— виключити можливу побічну дію ліків, які вживає пацієнт (Н-холіноміметики, інгібітори ацетилхолінестерази, кортикостероїди);
— направити пацієнта на голкову ЕМГ.
2. Встановити діагноз «синдром доброякісних фасцикуляцій».
3. Роз’яснити пацієнту нешкідливість і доброякісність м’язових посмикувань і шляхи їх зменшення (знизити інтенсивність, частоту й тривалість фізичних навантажень, виключити або мінімально знизити вживання алкоголю й кофеїну).
4. За наявності супутніх тривожних і депресивних розладів — призначити консультацію психотерапевта з відповідним медикаментозним і немедикаментозним (аутотренінг, когнітивна поведінкова терапія, методи релаксації) лікуванням.
5. При значному впливі фасцикуляцій на якість життя пацієнта — розглянути можливість симптоматичної терапії (габапентин 300–600 мг тричі на добу до зменшення вираженості фасцикуляцій із поступовим зменшенням дози до повної відміни препарату).
6. При появі будь-яких сумнівів щодо доброякісності фасцикуляцій — направити пацієнта на повторну голкову ЕМГ.
7. Обов’язковий динамічний нагляд 1 раз на 6 місяців протягом щонайменше наступних 2 років.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.

/15-1.jpg)