Вступ
На сьогодні розсіяний склероз (РС) залишається однією з основних причин ураження молодого праце-здатного населення (2,8 мільйона людей в усьому світі страждають від РС) унаслідок наростаючої фізичної інвалідизації та ментальних розладів [1, 2]. У значної частини пацієнтів з РС відмічаються депресивні та тривожні розлади, що перевищують частоту останніх серед здорового населення [2, 3]. Часто у пацієнтів присутні обидва види розладів [4]. Зазначені вище психоемоційні порушення можуть впливати як одне на одне, так і на рухові розлади, когнітивні функції та соціально-економічну складову життя пацієнта [5], саме тому практикуючому лікарю важливо мати змогу виявити їх на ранніх етапах захворювання.
Метою нашого дослідження була оцінка особливостей психоемоційних розладів у хворих на РС залежно від соціально-демографічних даних (вік, стать, рівень освіти, сімейний статус), характеристик захворювання (тяжкість, тривалість захворювання, когнітивні порушення та розлади сну) та зовнішніх факторів (рівень освіти, сімейний стан, працевлаштування, хобі, паління).
Матеріали та методи
До даного дослідження увійшли 106 пацієнтів з ремітуюче-рецидивуючим типом перебігу розсіяного склерозу (РРРС) (81 жінка та 25 чоловіків віком від 22 до 67 років, середній вік 41,8 ± 10,7 року, тривалість захворювання 10,3 ± 8,5 року). Усім пацієнтам було встановлено діагноз РРРС відповідно до критеріїв Мак-Дональда 2017 р. [6].
Усім пацієнтам проводилося стандартне клінічне (анамнез захворювання та життя), неврологічне обстеження, оцінка психоемоційного стану та когнітивних функцій із застосуванням нейропсихологічних опитувальників, аналіз лабораторних показників (загальний аналіз крові, біохімічний аналіз крові, ТТГ), полімеразна ланцюгова реакція на виявлення СOVID-19 (у всіх учасників був негативний результат) та МРТ головного мозку. Ступінь фізичної інвалідизації у хворих був оцінений за допомогою шкали EDSS Куртцке (Expanded Disability Status Scale) [7]: легкий ступінь інвалідизації відповідав значенням від 1 до 3,5 бала; середній ступінь — від 4 до 6, тяжкий ступінь інвалідизації — від 6,5 до 8 балів. Наявність депресії та ступінь вираженості останньої у пацієнтів оцінювали за допомогою шкали депресії Бека (Beck Depression Inventory, BDI), що включає 21 пункт. Відповідно до шкали депресії Бека, 0–9 балів свідчать про відсутність депресії, 10–18 балів вказують на наявність депресії легкого ступеня, 19–29 балів — помірного ступеня та 30–63 бали — тяжкого ступеня [8]. За допомогою шкали тривоги Гамільтона (Hamilton Anxiety Rating Scale, HAM-A) оцінювали ступінь вираженості тривоги за такою градацією: 0–13 — відсутність, 14–17 — легка, 18–24 — помірна, 25–30 — виражена тривога [9]. Якість сну вивчали за допомогою Піттсбурзького опитувальника на визначення індексу якості сну (PSQI), який оцінює наявність порушень сну у 19 питаннях за такими показниками: латентність сну, тривалість сну, розлади сну та денна дисфункція. Відповідно до результатів тесту, 0–15 балів вказують на відсутність розладів сну, 16–25 — легкі, 26–35 — помірні та 36–45 — виражені порушення сну [10]. Для оцінки когнітивних показників використано Монреальську шкалу оцінки когнітивного статусу (Montreal Cognitive Assessment, MоCA), відповідно до якої 30–26 балів — відсутність когнітивних порушень, 25–19 — помірні, < 18 балів — виражені когнітивні порушення [11].
Критеріями виключення для даного дослідження були: вік молодше 18 років, стадія загострення, вагітність. Усі учасники дослідження підписали інформовану згоду, затверджену етичним комітетом установи.
Статистичний аналіз проведено з використанням Graph Pad Prism, версія 9, Statistica 12.5.192.5 та Microsoft Excel 2003. Вірогідність різниці між середніми кількісними значеннями двох вибірок визначали за коефіцієнтом Стьюдента (t). Для перевірки статистичних гіпотез про різницю абсолютних і відносних частот, часток і відношень у двох незалежних вибірках використовувався критерій хі-квадрат (χ2). Для з’ясування характеру та ступеня взаємозв’язку між різними показниками визначався коефіцієнт парної кореляції (r). Вірогідним вважався показник p < 0,05.
Результати
Учасники дослідження мали такі скарги: пригнічений настрій, нав’язливі думки, страх майбутнього, постійне психологічне напруження, втрата інтересів, зниження пам’яті, зниження ефективності професійної діяльності, втома, зниження активності у побутових справах, розлади сну.
Відповідно до результатів обстеження за шкалою Бека, депресія була відсутня у 52 (49 %) хворих, у 38 (36 %) була депресія легкого ступеня та у 16 (15 %) — помірного. Серед усіх обстежених переважали пацієнти без ознак депресії (p < 0,0001) (рис. 1). Відсутність депресії вірогідно частіше зустрічалась серед пацієнтів без розладів сну (p = 0,0012), у той час як депресія помірного ступеня частіше зустрічалась у пацієнтів, які страждали від розладів сну (p = 0,0337). Серед безробітних пацієнтів з РРРС частіше була наявна депресія помірного ступеня, ніж у працевлаштованих (p = 0,0033). Під час дослідження було встановлено позитивний вплив інтелектуальних або розвиваючих дрібну моторику кистей та спортивних хобі пацієнтів на вираженість їх психоемоційних розладів. Зокрема, серед учасників з наявністю таких хобі вірогідно рідше спостерігалися депресія легкого (p = 0,0299) та помірного ступеня (p = 0,0367).
Згідно з результатами обстеження за шкалою тривоги Гамільтона, у 33 (31 %) пацієнтів була відсутня тривога, у 16 (15 %) — наявна тривога легкого, у 24 (23 %) — помірного та у 33 (31 %) — тяжкого ступеня. Отже, у даній вибірці переважали хворі без ознак тривоги та з тривогою тяжкого ступеня (p = 0,0176) (рис. 2). Відсутність тривоги частіше відмічалась у пацієнтів без розладів сну (p = 0,0036), у той час як тривогу тяжкого ступеня частіше діагностували у хворих з розладами сну (p < 0,0001), без вищої освіти (p = 0,0342) та самотніх (p = 0,0347).
/35.jpg)
Мультифакторіальний аналіз було проведено з метою виділення основних факторів впливу на психо-емоційні розлади у хворих з РРРС: вік, стать, тривалість захворювання, дебют захворювання, кількість загострень, рівень освіти, сімейний стан, тютюнопаління, наявність хобі, бал за EDSS, BDI (лише для перевірки впливу на вираженість тривожності), HAM-A (лише для перевірки впливу на вираженість депресії), MoCA та PSQI. Згідно з отриманими результатами, у пацієнтів з РРРС на вираженість депресії вірогідно впливали: когнітивні порушення (p = 0,0070), тривога (p = 0,0107), розлади сну (p = 0,0291), бал за EDSS (p = 0,0379); у той час як на вираженість тривоги — наявність розладів сну (p = 0,0033), депресії (p = 0,0107).
/36.jpg)
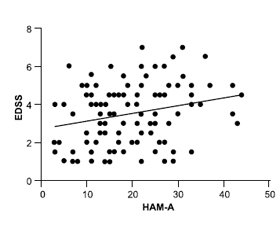
В обстеженій групі пацієнтів виявлено позитивний кореляційний зв’язок між балом за шкалою депресії Бека та балом за шкалою тривоги Гамільтона (r = 0,44; p < 0,0001), балом за PSQI (r = 0,38; p < 0,0001) (рис. 3), балом за EDSS (r = 0,31; p = 0,0012) (рис. 4), кількістю загострень (r = 0,22; p = 0,0228) та негативний кореляційний зв’язок між балом за шкалою Бека та балом за шкалою МоСA (r = −0,3; p = 0,0015) (рис. 5). Отже, у пацієнтів з РРРС тяжкість депресії вірогідно позитивно корелювала з тяжкістю тривоги, вираженістю розладів сну, тяжкістю інвалідизації, кількістю загострень та негативно — зі ступенем тяжкості когнітивних розладів. У той же час не знайдено вірогідного зв’язку між вираженістю депресії в обстежених хворих та віком, тривалістю захворювання, віком дебюту.
/36_2.jpg)
Серед обстежених пацієнтів з РРРС позитивний кореляційний зв’язок встановлено між ступенем вираженості тривоги та тяжкістю розладів сну (r = 0,44; p < 0,0001) (рис. 6), вираженістю депресії (r = 0,44; p < 0,0001) та тяжкістю інвалідизації за EDSS (r = 0,24; p = 0,0130) (рис. 7). Відсутність тривоги частіше відмічалась у пацієнтів без розладів сну (p = 0,0036), а тривога тяжкого ступеня частіше зустрічалась у хворих з розладами сну (p < 0,0001), без вищої освіти (p = 0,0342) та неодружених (p = 0,0347). У той же час не виявлено вірогідного взаємозв’язку між тяжкістю тривоги у хворих та вираженістю когнітивних порушень, віком, статтю, тривалістю захворювання, віком дебюту та кількістю загострень.
Обговорення
В окремих дослідженнях встановлено вірогідний взаємовплив тривоги та депресії, який значно погіршує якість життя пацієнтів з РС [5], що узгоджується з результатами нашого дослідження: встановлено прямий кореляційний зв’язок між вираженістю депресії та тривоги у хворих з РРРС. Дані D.A. Lamis et al. свідчать про те, що наявність когнітивних порушень та розладів сну була асоційована з розвитком депресії у хворих на РС [12], що було підтверджено отриманими нами результатами: виявлено вірогідну залежність між вираженістю депресії та вищезгаданими розладами. Виявлений прямо пропорційний вірогідний зв’язок між вираженістю тривоги та тяжкістю розладів сну серед обстежених пацієнтів також узгоджується з даними останніх досліджень щодо наявності асоціації між розладами сну та ступенем вираженості тривоги у хворих на РС [13].
У деяких роботах зазначено, що психоемоційні розлади впливають на ступінь інвалідизації, проте депресія має більший вплив [4, 5], що підтверджено також результатами нашого дослідження, у якому між балом за шкалою Бека та балом за шкалою EDSS виявлено прямий кореляційний зав’язок більшої сили, ніж такий між балами за шкалою тривоги Гамільтона та EDSS.
Нами не встановлено залежності між тривалістю захворювання та ступенем вираженості як депресії, так і тривоги, водночас тяжка тривога частіше зустрічалась серед неодружених пацієнтів з рецидивуюче-ремітуючим РС, що не суперечить результатам досліджень останніх років [14]. P. Główczyński et al. стверджують, що у хворих на РС тривожність та депресія частіше зустрічаються серед жінок [15], у той же час нами в обстеженій вибірці хворих не виявлено такої закономірності.
Згідно з даними S.K. Conroy et al., ранній вік дебюту РС часто асоційований з розвитком депресії [3], у той же час у нашому дослідженні не виявлено вірогідного кореляційного зв’язку між віком дебюту та ступенем вираженості депресії.
Відповідно до даних літератури, відсутність вищої освіти та шкідливі звички більше впливають на вираженість депресії, ніж тривоги [16, 17]. Серед обстежених нами пацієнтів з РРРС без вищої освіти вірогідно частіше зустрічалась тривога тяжкого ступеня, що узгоджується з даними інших дослідників [18], водночас вираженість депресії в обстежених пацієнтів не залежала від цього фактора, тютюнопаління також не впливало на психоемоційні розлади.
Деякі автори зазначають, що відсутність роботи може поглиблювати прояви депресії [4, 19], у нашому дослідженні також відзначено, що депресія помірного ступеня частіше спостерігалась серед безробітних хворих з РРРС. Відповідно до отриманих нами результатів, встановлено позитивний вплив хобі на вираженість депресивних розладів, що узгоджується з даними інших дослідників [20].
Висновки
Хворі на розсіяний склероз часто страждають від психоемоційних розладів, серед яких частіше зустрічається тривожність, у той же час депресія більшою мірою негативно впливає на загальний стан та соціальну адаптацію таких пацієнтів. При рецидивуюче-ремітуючому типі перебігу ступінь вираженості депресії був пов’язаний з наявністю когнітивних порушень, розладів сну та тривоги. Депресія частіше зустрічалась серед безробітних та у пацієнтів без хобі і мала пряму залежність від наростання ступеня інвалідизації та кількості загострень. А на вираженість тривоги найбільше впливали розлади сну. Рівень інвалідизації, рівень освіти та сімейний стан також були асоційовані з наявністю тривоги у пацієнтів з рецидивуюче-ремітуючим типом перебігу. Беручи до уваги основні та додаткові фактори ризику розвитку психоемоційних розладів, можна запобігти їх появі у пацієнта вже на ранніх етапах захворювання та підібрати і вчасно призначити адекватне лікування.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів і власної фінансової зацікавленості при підготовці даної статті.
Отримано/Received 18.08.2021
Рецензовано/Revised 30.08.2021
Прийнято до друку/Accepted 06.09.2021
Список литературы
1. Walton V., King R., Rechtman L., Kaye W., Leray E., Marrie R.A. et al. Rising prevalence of multiple sclerosis worldwide: Insights from the Atlas of MS, third edition. Multiple Sclerosis Journal. 2020. Vol. 14. P. 1816-1821. DOI: 10.1177/1352458520970841.
2. Lakin L., Davis B.E., Binns C.C. et al. Comprehensive Approach to Management of Multiple Sclerosis: Addressing Invisible Symptoms — A Narrative Review. Neurol. Ther. 2021. Vol. 10. P. 75-98. DOI: 10.1007/s40120-021-00239-2.
3. Conroy S.K., Brownlowe K.B., McAllister T.W. Depression Comorbid With Stroke, Traumatic Brain Injury, Parkinson’s Disease, and Multiple Sclerosis: Diagnosis and Treatment. Focus (American Psychiatric Publishing). 2020. Vol. 18(2). P. 150-161. DOI: 10.1176/appi.focus.20200004.
4. Gill S., Santo J., Blair M., Morrow S.A. Depressive Symptoms Are Associated With More Negative Functional Outcomes Than Anxiety Symptoms in Persons With Multiple Sclerosis. Тhe Journal of Neuropsychiatry. 2019. Vol. 31(1). P. 37-42. DOI: 10.1176/appi.neuropsych.18010011.
5. Ayache S.S., Chalah M.A. Fatigue and Affective Manifestations in Multiple Sclerosis — A Cluster Approach. Brain Sci. 2019. Vol. 10(1). P. 10. DOI: 10.3390/brainsci10010010.
6. Thompson A.J., Banwell B.L., Barkhof F., Carroll W.M., Coetzee T., Comi G. et al. Diagnosis of multiple sclerosis: 2017 revisions of the McDonald criteria. The Lancet Neurology. 2018. Vol. 17. P. 162-173. DOI: 10.1016/S1474-4422(17)30470-2.
7. Kurtzke J.F. Rating neurological impairment in multiple sclerosis: an expanded disability status scale (EDSS). Neurology. 1983. Vol. 3. P. 1444-1452. DOI: 10.1212/WNL.33.11.1444.
8. Beck A., Ward S.T., Mendelson M., Mock J., Erbaugh J. An inventory for measuring depression. Archives of General Psychiatry. 1961. Vol. 4. P. 561-571.
9. Hamilton M. The assessment of anxiety states by rating. Br. J. Med. Psychol. 1959. Vol. 32. P. 50-55.
10. Buysse D.J., Reynolds C.F. 3rd, Monk T.H., Berman S.R., Kupfer D.J. The Pittsburgh Sleep Quality Index: a new instrument for psychiatric practice and research. Psychiatry Res. 1989. Vol. 28(2). P. 193-213.
11. Nasreddine Z.S., Phillips N.A., Bédirian V. et al. The Montreal Cognitive Assessment, MoCA: a brief screening tool for mild cognitive impairment. J. Am. Geriatr. Soc. 2005. Vol. 53. P. 695-699.
12. Lamis D.A., Hirsch J.K., Pugh K.C., Topciu R., Nsame-nang S.A., Goodman A., Paul R., Duberstein P.R. Perceived cognitive deficits and depressive symptoms in patients with multiple sclerosis: Perceived stress and sleep quality as mediators. Multiple Sclerosis and Related Disorders. 2018. Vol. 25. P. 150-155. DOI: 10.1016/j.msard.2018.07.019.
13. Akin Y.A., Polat B.S.A. Sleep disorders in multiple sclerosis. Gulhane Med. J. 2021. Vol. 63. P. 141-146. DOI: 10.424/gulhane.galenos.2021.1471.
14. Knapik A., Krzystanek E., Szefler-Derela J., Siuda J., Rottermund J., Plinta R., Brzęk A. Affective Disorder and Functional Status as well as Selected Sociodemographic Characteristics in Patients with Multiple Sclerosis, Parkinson’s Disease and History of Stroke. Medicina (Kaunas). 2020. Vol. 56(3). P. 117. DOI: 10.3390/medicina56030117.
15. Główczyński P., Zając M., Błachut M., Brzoza K.A.B. Psychiatric Disorders in Course of Multiple Sclerosis. Wiadomości Lekarskie. 2020. Vol. 8. P. 1780-1784. DOI: 10.36740/WLek202008135.
16. Hanna M., Strober L.B. Anxiety and depression in Multiple Sclerosis (MS): Antecedents, consequences, and differential impact on well-being and quality of life. Mult. Scler. Relat. Disord. 2020. Vol. 44. Р. 102261. DOI: 10.1016/j.msard.2020.102261.
17. Ozdogar A.T., Kahraman T., Ozakbas S. Smoking is associated with walking, fatigue, depression, and health-related quality of life in persons with multiple sclerosis. Tobacco Induced Diseases. 2018. Vol. 16(3). P. 21. DOI: 10.18332/tid/94759.
18. Pham T., Jetté N., Bulloch A.G.M., Burton J.M., Wiebe S., Patten S.B. The prevalence of anxiety and associated factors in persons with multiple sclerosis. Multiple Sclerosis and Related Disorders. 2018. Vol. 19. P. 35-39. DOI: 10.1016/j.msard.2017.11.003.
19. Karimi S., Andayeshgar B., Khatony A. Prevalence of anxiety, depression, and stress in patients with multiple sclerosis in Kermanshah-Iran: a cross-sectional study. BMC Psychiatry. 2020. Vol. 20. Р. 166. DOI: 10.1186/s12888-020-02579-z.
20. Turner A.P., Hartoonian N., Hughes A.J., Arewasikporn A., Alschuler K.N., Sloan A.P., Ehde D.M., Haselkorn J.K. Physical activity and depression in MS: The mediating role of behavioral activation. Disabil. Health J. 2019. Vol. 12(4). P. 635-640. DOI: 10.1016/j.dhjo.2019.04.004.
/37_2.jpg)

/35.jpg)
/36.jpg)
/36_2.jpg)