Международный неврологический журнал Том 19, №1, 2023
Вернуться к номеру
Роль елімінаційної дієти в профілактиці головного болю при мігрені
Авторы: Гриценко О.Є., Копчак О.О.
ПВНЗ «Київський медичний університет», м. Київ, Україна
Рубрики: Неврология
Разделы: Клинические исследования
Версия для печати
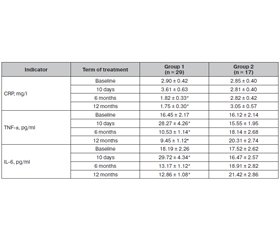
Актуальність. Мігрень — це генетично обумовлений складний розлад, що характеризується епізодами помірного або сильного головного болю, найчастіше одностороннього та зазвичай пов’язаного з нудотою та підвищеною чутливістю до світла та звуку. Мета роботи: оцінити принцип та режим харчування у пацієнтів з різними формами мігрені залежно від супутніх захворювань шлунково-кишкового тракту; уточнити харчові тригерні фактори, які впливають на головний біль при мігрені; вивчити вплив елімінаційної дієти на частоту та інтенсивність нападів головного болю при мігрені, показники психоемоційного статусу та якість життя. Матеріали та методи. Дослідження включало 112 учасників з хронічною та епізодичною формою мігрені (97 жінок та 15 чоловіків) віком від 20 до 50 років (33,6 ± 5,3). Усі учасники були розподілені на дві групи: А — хворі на хронічну та епізодичну форму мігрені, які дотримувались елімінаційної дієти протягом 3 тижнів, Б — хворі на хронічну та епізодичну форму мігрені, які не дотримувались жодних типів дієт. Результати. При аналізі даних перед початком впровадження елімінаційної дієти виявлено, що середній показник інтенсивності головного болю при мігрені за візуально-аналоговою шкалою (ВАШ) та якості життя за шкалою MIDAS суттєво відрізнялися між двома досліджуваними групами (р < 0,05). У групі А на тлі застосування елімінаційної дієти вірогідно зменшився показник інтенсивності головного болю за ВАШ (р = 0,03), а також вірогідно знизилась частота нападів головного болю (р = 0,003). Водночас у групі В середній рівень частоти та інтенсивності головного болю не зазнав вірогідних змін (р > 0,05). Висновки. Застосування елімінаційної дієти у пацієнтів з мігренню може бути ефективним у запобіганні нападам та зниженні інтенсивності головного болю. Однак навіть елімінаційна дієта має багато недоліків, деякі продукти є складними і містять багато інгредієнтів, отже, складно визначити один конкретний інгредієнт як тригер.
Background. Migraine is a genetically determined, complex disorder characterized by episodes of moderate to severe headache, most often unilateral and usually associated with nausea and hypersensitivity to light and sound. The purpose of the work: to evaluate the diet of patients with different forms of migraine depending on concomitant diseases of the gastrointestinal tract; to clarify food trigger factors that affect headaches in migraine; to study the effect of an elimination diet on the frequency and severity of headache attacks in migraine, indicators of psycho-emotional status and quality of life. Materials and methods. The study included 112 participants with chronic and episodic migraine (97 women and 15 men) aged 20 to 50 (33.6 ± 5.3) years. All of them were divided into two groups: A — patients with chronic and episodic migraine who followed an elimination diet for 3 weeks, B — those with chronic and episodic migraine who did not follow any type of diet. Results. Before the elimination diet introduction, we found that the mean indicator of headache severity in migraine according to the Visual Analogue Scale and the quality of life according to the Migraine Disability Assessment Test differed significantly between the two groups (p < 0.05). In the group A, against the background of an elimination diet, the severity of headache on the Visual Analogue Scale significantly decreased (р = 0.03), as well as the frequency of headache attacks (р = 0.003). At the same time, in the group B, the average level of headache frequency and severity did not change notably (p > 0.05). Conclusions. The use of an elimination diet in patients with migraine can be effective in preventing attacks and reducing headache severity. However, even an elimination diet has many drawbacks, some foods are complex and contain many ingredients, so it is difficult to pinpoint one specific ingredient as a trigger.
мігрень; елімінаційна дієта; тригер; харчування
migraine; elimination diet; trigger; food