Международный неврологический журнал Том 19, №5, 2023
Вернуться к номеру
Лабораторні, клініко-неврологічні та нейропсихологічні особливості перебігу постковідного синдрому у пацієнтів з цереброваскулярним захворюванням
Авторы: Марштупа В.В., Насонова Т.І.
Національний університет охорони здоров’я України імені П.Л. Шупика, м. Київ, Україна
Рубрики: Неврология
Разделы: Клинические исследования
Версия для печати
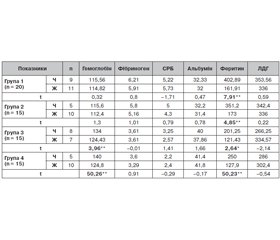
Актуальність. Огляд літератури показує широкий діапазон термінів для станів після COVID-19: постковідний синдром, післягострий ковідний синдром, хронічний COVID-19, віддалені наслідки COVID-19, тривалий COVID-19 та післягострі наслідки інфекції SARS-CоV-2. Усі ці та інші терміни вказують на те, що після захворювання на COVID-19 людина не повертається до звичного стану здоров’я. Багато вчених досліджують і шукають причини цих симптомів, чому і коли вони виникають, а також як їх діагностувати і лікувати. Тому метою дослідження було поліпшення діагностики постковідного синдрому у пацієнтів з цереброваскулярним захворюванням (ЦВЗ) шляхом вивчення клініко-неврологічних, лабораторних і нейропсихологічних показників. Матеріали та методи. У роботі використано психометричні методики — шкала тривоги Бека, шкала депресії Гамільтона, шкала оцінки рівня втоми; нейропсихологічні — Монреальська шкала оцінки когнітивних функцій; клінічні — неврологічний статус; лабораторні — гемоглобін, С-реактивний білок, фібриноген, альбумін, феритин, лактатдегідрогеназа. Усі пацієнти були розподілені на чотири групи: до першої групи увійшли 20 пацієнтів з постковідним синдромом і цереброваскулярним захворюванням, до другої — 15 пацієнтів з постковідним синдромом без ЦВЗ, до третьої — 15 пацієнтів без постковідного синдрому із ЦВЗ і до четвертої — 15 пацієнтів без постковідного синдрому і без ЦВЗ. Результати. У групі пацієнтів з постковідним синдромом і цереброваскулярним захворюванням (n1 = 20) виявлено середні показники гемоглобіну (M = 115,15 ± 4,93) та альбуміну (M = 32,15 ± 1,53) нижчі за норму; вищі за норму показники фібриногену (M = 6,04 ± 0,82), С-реактивного білка (M = 5,50 ± 0,68). За шкалою тривоги Бека виявлено, що пацієнти з постковідним синдромом і цереброваскулярною патологією (n1 = 20) мали середній рівень тривоги (M = 10,25 ± 4,58; M = 9,33 ± 3,55). За шкалою депресії Гамільтона отримано дані, які свідчать про те, що у пацієнтів з постковідним синдромом і цереброваскулярною патологією (n1 = 20) переважав легкий рівень депресії (M = 6,75 ± 3,90; M = 8,60 ± ± 3,06). За даними кореляційного аналізу виявлено прямий зв’язок між когнітивними функціями пацієнтів та гемоглобіном (r = 0,455, p ≤ 0,01), альбуміном (r = 0,571, p ≤ 0,01) і зворотний зв’язок між когнітивними функціями та фібриногеном (r = –0,605, p ≤ 0,01), С-реактивним білком (r = –0,547, p ≤ 0,01), феритином (r = 0,408, p ≤ 0,01). Виявлено зворотний зв’язок між тривогою і гемоглобіном (r = –0,619, p ≤ 0,01) та альбуміном (r = –0,567, p ≤ 0,01) і прямий зв’язок між тривогою і фібриногеном (r = 0,550, p ≤ 0,01) та С-реактивним білком (r = 0,537, p ≤ 0,01). Шкала депресії негативно корелює із показниками гемоглобіну (r = –0,597, p ≤ 0,01), альбуміну (r = –0,543, p ≤ 0,01) та прямо корелює із показниками фібриногену (r = 0,433, p ≤ 0,01), С-реактивного білка (r = 0,383, p ≤ 0,01) та лактатдегідрогенази (r = 0,276, p ≤ 0,05). Показники фібриногену, С-реактивного білка, феритину найвищі у групі пацієнтів з постковідним синдромом і цереброваскулярною патологією. За отриманими даними існують статистично вірогідні відмінності між чотирма групами у показниках когнітивних функцій (χ2 = 36,419, р ≤ 0,01), втоми (χ2 = 37,251, р ≤ 0,01), тривоги (χ2 = 37,981, р ≤ 0,01) та депресії (χ2 = 37,171, р ≤ 0,01). Найвищі показники втоми, тривоги, депресії мали пацієнти із постковідним синдромом і цереброваскулярною патологією.
A review of the literature reveals a wide range of terms for conditions after coronavirus disease (COVID-19): post-COVID syndrome, post-acute COVID syndrome, chronic COVID-19, long-term complications of COVID-19, long COVID-19, and post-acute sequelae of severe acute respiratory syndrome coronavirus 2 infection. All these terms and others indicate that after COVID-19, a person does not return to his/her usual state of health. Many scientists are researching and looking for the causes of these symptoms, why and when they occur, and how to diagnose and treat them. Therefore, the aim of the study was to improve the diagnosis of post-COVID syndrome in patients with cerebrovascular disease (CVD) by studying clinical, neurological, laboratory and neuropsychological markers. Materials and methods. The study uses psychometric methods — Beck Anxiety Inventory, Hamilton Depression Rating Scale, Fatigue Assessment Scale; neuropsychological — Montreal Cognitive Assessment; clinical — neurological status; laboratory — hemoglobin, C-reactive protein, fibrinogen, albumin, ferritin, lactate dehydrogenase. All patients were divided into four groups: the first group included 20 people with post-COVID syndrome and CVD, the second — 15 individuals with post-COVID syndrome without CVD, the third — 15 patients without post-COVID syndrome with CVD, and the fourth — 15 people without post-COVID syndrome and without CVD. Results. In the group of patients with post-COVID syndrome with cerebrovascular disease (n1 = 20), the average level of hemoglobin (M = 115.15 ± 4.93) and albumin (M = 32.15 ± 1.53) was below the normal range; the content of fibrinogen (M = 6.04 ± 0.82), C-reactive protein (M = 5.50 ± 0.68) was above normal. Beck Anxiety Inventory revealed that patients with post-COVID syndrome and cerebrovascular disease (n1 = 20) had an average level of anxiety (M = 10.25 ± 4.58; M = 9.33 ± ± 3.55). Data of the Hamilton Depression Rating Scale indicate that patients with post-COVID syndrome and cerebrovascular disease (n1 = 20) had a mild depression (M = 6.75 ± 3.90; M = 8.60 ± ± 3.06). Correlation analysis revealed a direct relationship between cognitive functions and hemoglobin (r = 0.455, p ≤ 0.01), albumin (r = 0.571, p ≤ 0.01) and an inverse relationship between cognitive functions and fibrinogen (r = –0.605, p ≤ 0.01), C-reactive protein (r = –0.547, p ≤ 0.01), ferritin (r = 0.408, p ≤ 0.01). There was an inverse correlation between anxiety and hemoglobin (r = –0.619, p ≤ 0.01) and albumin (r = –0.567, p ≤ 0.01) and a direct relationship between anxiety and fibrinogen (r = 0.550, p ≤ 0.01) and C-reactive protein (r = 0.537, p ≤ 0.01). The depression scale negatively correlates with the level of hemoglobin (r = –0.597, p ≤ 0.01), albumin (r = –0.543, p ≤ 0.01) and directly with the content of fibrinogen (r = 0.433, p ≤ 0.01), C-reactive protein (r = 0.383, p ≤ 0.01) and lactate dehydrogenase (r = 0.276, p ≤ 0.05). The indicators of fibrinogen, C-reactive protein, and ferritin were the highest in the group of patients with post-COVID syndrome and cerebrovascular disease. According to the obtained data, there are statistically significant differences between four groups in cognitive functions (χ2 = 36.419, p ≤ 0.01), fatigue (χ2 = 37.251, p ≤ 0.01), anxiety (χ2 = 37.981, p ≤ 0.01) and depression (χ2 = 37.171, p ≤ 0.01). The highest rate of fatigue, anxiety, and depression was found in patients with post-COVID syndrome and cerebrovascular disease.
постковідний синдром; цереброваскулярне захворювання; когнітивні функції; лабораторні маркери; тривога; депресія
post-COVID syndrome; cerebrovascular disease; cognitive functions; laboratory markers; anxiety; depression