Судинна патологія головного мозку залишається однією з основних причин смертності й інвалідизації населення земної кулі. Експерти ВООЗ передбачають подальше зростання цієї патології в найближчі десятиліття, що зумовлено «старінням» планети та зростаючим поширенням у популяції таких факторів ризику розвитку судинних захворювань головного мозку, як артеріальна гіпертензія, хвороби серця, цукровий діабет, гіперхолестеринемія, гіподинамія, куріння тощо [1–6].
Важливе місце в структурі судинних захворювань головного мозку посідають хронічні порушення мозкового кровообігу, що позначаються у вітчизняній літературі й клінічній практиці терміном «дисциркуляторна енцефалопатія» (ДЕ).
В Україні, за даними офіційної статистики МОЗ України, на ДЕ у структурі всіх форм цереброваскулярних захворювань припадає близько 90 % [4–6]. Майже 6 % населення звернулися по медичну допомогу з приводу даного захворювання. За останні 10 років темпи зростання ДЕ практично подвоїлися, що пов’язано як із справжнім зростанням даної патології, так і з гіпердіагностикою даного захворювання [5–9].
Важливість проблеми ДЕ визначається тим, що перебіг цього захворювання в частини хворих ускладнюється розвитком гострих порушень мозкового кровообігу (транзиторних ішемічних атак, мозкових інсультів), а також судинної деменції.
Основними причинами ДЕ є артеріальна гіпертензія (АГ) та атеросклероз. Встановлено, що в процесі розвитку й прогресування цих захворювань на всіх структурно-функціональних рівнях судинної системи головного мозку формується складний і різноманітний комплекс первинних деструктивних (гострих, повторних), вторинних репаративних змін і адаптивних процесів — ДЕ головного мозку. Через гіпертонічний стеноз, облітерацію або атеросклеротичне ураження дрібних внутрішньомозкових артерій порушується кровотік у басейні цих судин, а також розвиваються найбільш типові малі глибинні (лакунарні) інфаркти головного мозку. При несприятливому перебігу артеріальної гіпертензії повторні гострі епізоди порушення мозкового кровообігу призводять до лакунарного стану мозку. Крім гострих повторних порушень, що часто виникають у зонах термінального кровообігу, розвиваються явища хронічної ішемії, маркером якої є розрідження перивентрикулярної або субкортикальної білої речовини — лейкоареоз, який патоморфологічно являє собою зону демієлінізації, гліоз і розширення периваскулярних просторів. У деяких випадках несприятливого перебігу АГ можливий підгострий розвиток дифузного ураження білої речовини головного мозку з клінікою деменції, що швидко прогресує, та інших проявів роз’єднання, що позначається в літературі терміном «хвороба Бінсвангера».
Отже, в основі патоморфогенезу ДЕ лежить ураження перфоруючих церебральних артерій, що призводить до патології білої речовини мозку (демієлінізація, ураження клітин олігодендроглії, апоптоз, лейкоареоз, атрофія кори). Характерні для ДЕ зміни (фібриноїдний некроз, облітеруючий гіаліноз і склероз судинних стінок, міліарні аневризми, вогнища периваскулярного енцефалолізису, малі глибинні інфаркти тощо) розвиваються як у білій речовині півкуль, так і в певних підкіркових структурах і стовбурі головного мозку. Поряд з множинними дрібними змінами в білій речовині півкуль мозку при ДЕ виявляються його дифузні зміни (персистуючий набряк, деструкція мієлінових волокон, спонгіоз тощо) [10–14].
Провідним патофізіологічним моментом хронічної ішемії головного мозку є гіпоксія, яка тягне за собою за принципом порочного кола збільшення РаСО2, тканинний ацидоз, блокаду натрієвого насоса, вазодилатацію, уповільнення артеріального кровотоку, утруднення ліквороциркуляції і венозного відтоку з порожнини черепа.
У загальній проблемі судинної патології мозку особливий інтерес становить вивчення венозної ланки. Поступово в ангіоневрології затверджується концепція про роль венозної дисфункції у формуванні цереброваскулярної патології. Порушення венозної циркуляції при хронічній ішемії головного мозку закономірні через анатомо-функціональну єдність артеріальної та венозної систем мозку. Клінічна картина різних форм хронічної церебральної ішемії — дисциркуляторної енцефалопатії — найчастіше визначається не тільки порушеннями в артеріальній системі головного мозку, але й розладами венозного кровообігу, причому в цих випадках перебіг і результат хвороби часто залежать саме від венозних порушень [18–22]. Зазначені автори наполягали на необхідності всебічного розширення й поглиблення знань про всі ланки цереброваскулярних розладів, визнання термінів «венозна дисгемія», «венозна дисциркуляторна енцефалопатія».
До останніх років вивчення венозного компонента мозкового кровообігу значно відставало за своїм обсягом від досліджень артеріальної гемодинаміки. Водночас у 71,5 % хворих з артеріальною гіпертензією методом ультразвукового дослідження виявлено компресію внутрішніх яремних, брахіоцефальних, хребетних вен, а в низки хворих — веногіпотонію, недостатність клапанів в устях вен та аномалії їх будови. За даними магнітно-резонансної венографії у хворих з тяжкою та злоякісною артеріальною гіпертензією ознаки порушення венозного відтоку головного мозку зустрічаються в 91 % випадків, а у хворих з АГ 1–2-ї стадії — у 55 % випадків.
Останніми роками стає очевидним, що при порушеннях мозкового кровообігу найважливіше патогенетичне значення мають два фактори: 1) недостатність припливу крові до тканин мозку в басейні стенозованої або закупореної артерії та 2) недостатність або затримка венозного відтоку. Ці два процеси тісно взаємопов’язані, оскільки при порушеннях кровообігу в артеріях мозку тією чи іншою мірою страждає венозний відтік; і патологія вен мозку призводить до порушення артеріальної гемодинаміки й метаболізму мозку [18–23]. У даний час венозну систему мозку розглядають як високоорганізовану рефлексогенну зону, відповідальну за розвиток складних компенсаторних реакцій, що мають найважливіше фізіологічне значення й забезпечують сталість мозкового кровотоку.
Венозний застій у головному мозку є найчастішою формою розладів венозного мозкового кровообігу. При наростанні венозного застою настають значні зміни мозкового метаболізму, порушується кисневий, водний, вуглеводний, жировий баланс мозку, наростають гіпоксія та гіперкапнія, підвищується венозний і внутрішньочерепний тиск, розвивається набряк мозку. Показано високий рівень залежності дисциркуляторної енцефалопатії від венозного застою, який у цих хворих має тотальний (за типом загальної флебопатії) характер. Це висуває проблему боротьби з лікворно-венозними порушеннями у хворих з ДЕ в число пріоритетних і визначає актуальність пошуку терапевтичних впливів, спрямованих на зниження венозного тиску в мозку.
У лікуванні хворих за порушеннями венозної мозкової гемоциркуляції значне місце посідає медикаментозна терапія, спрямована на забезпечення інтракраніального венозного відтоку [24–26]. На жаль, питання фармакотерапії розладів венозного мозкового кровообігу досі залишаються спірними й недостатньо відпрацьованими. Спектр дії більшості препаратів досить вузький (декстрани впливають на реологію крові, антиагреганти зменшують агрегаційну активність тромбоцитів, венотоніки покращують тонус венозної стінки), і для досягнення оптимального ефекту необхідно застосовувати кілька препаратів різних груп. Сьогодні триває пошук ідеального препарату для лікування розладів венозного мозкового кровообігу, який має впливати на якомога більшу кількість патогенетичних ланок, мати мінімальну кількість побічних ефектів і високу біодоступність.
Сьогодні на фармакологічному ринку присутній препарат L-лізину есцинат®, розчин для ін’єкцій, виробництва ПАТ «Галичфарм» Корпорації «Артеріум», діючою речовиною якого є есцинова сіль 2,6-діаміногексанової кислоти. У препараті вміст β-есцину становить 76,35–79,29 %. Препарат має венотонічну, протинабрякову дію, зменшує явища венозного застою та порушення живлення тканини завдяки нормалізації мікроциркуляції, судинної та тканинної проникності.
Проведено достатню кількість різних багатоцентрових досліджень, які показали ефективність препарату L-лізину есцинат® в складі комплексної терапії хворих в нейрохірургії, неврології, вертебрології, ревматології, травматології [27–29].
Показано, що терапія препаратом L-лізину есцинат® приводить до зменшення запальних, больових проявів, важкості, дискомфорту, набряків, має помірний імунокоригуючий і гіпоглікемічний ефект. Ефективність препарату доведена при тяжких набряках головного і спинного мозку, у тому числі при травматичних ураженнях, субарахноїдальних крововиливах і внутрішньочерепних гематомах зі зміщенням серединних структур головного мозку та явищами набряку-набухання; при набряково-больових, набряково-запальних синдромах хребта, тулуба, кінцівок; тяжких порушеннях венозного кровообігу нижніх кінцівок при гострому тромбофлебіті.
Препарат впливає на основні ланки формування венозної дисциркуляторної патології (центральні, гемодинамічні, циркуляторні).
Виходячи з наведених вище даних, ми здійснили дослідження з вивчення ефективності препарату L-лізину есцинат®, розчину для ін’єкцій, виробництва ПАТ «Галичфарм» Корпорації «Артеріум», у комплексній терапії пацієнтів з лікворно-венозними порушеннями при хронічній ішемії мозку.
Основні завдання дослідження:
1. Оцінити ефективність досліджуваного препарату в лікуванні лікворно-венозних порушень у хворих із хронічною ішемією мозку (дисциркуляторною енцефалопатією).
2. Вивчити венотропний ефект досліджуваного препарату, його вплив на венозний кровотік і гемодинаміку в лікуванні хворих із хронічною ішемією мозку.
3. Оцінити перевищуючу терапевтичну ефективність досліджуваного препарату порівняно з групою контролю на підставі результатів лікування, отриманих в основній і контрольній групах.
Усім хворим проводили повне клініко-інструментальне обстеження.
Основними методами обстеження були:
1. Об’єктивний огляд (вимірювання артеріального тиску, частоти серцевих скорочень, проведення електрокардіограми, вимірювання температури тіла, аускультація серця, легень, оцінка суб’єктивних скарг).
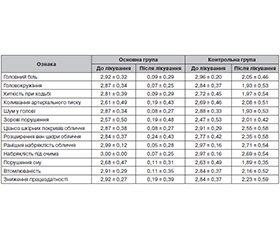
2. Клініко-неврологічне обстеження. Оцінювали вираженість таких симптомів: головний біль, шум у голові, хиткість при ходьбі, коливання артеріального тиску, ціаноз шкірних покривів обличчя, набряклість під очима, ранкова набряклість обличчя, розширення вен шкіри обличчя, зорові порушення, порушення сну, стомлюваність, зниження працездатності. Оцінка клініко-неврологічних показників проводилася з використанням вербальної аналогової шкали в балах: 0 — ознака відсутня; 1 — ознака виражена слабо; 2 — ознака виражена помірно; 3 — ознака виражена сильно.
3. Нейропсихологічне обстеження (визначення стану пацієнта згідно з даними шкали астенічного стану (ШАС)). Шкала астенічного стану розроблена Л.Д.Майковою та адаптована Т.Г. Чертовою на базі даних клініко-психологічних спостережень і відомого опитувальника MMPI (Міннесотський багатовимірний особистісний перелік). Шкала складається з 30 пунктів-тверджень, що відображають характеристики астенічного стану. Оцінка астенічного стану за ШАС проводилася згідно з градацією: від 30 до 50 балів — відсутність астенії; від 51 до 75 балів — слабка астенія; від 76 до 100 балів — помірна астенія; від 101 до 120 балів — виражена астенія.
4. Транскраніальне дуплексне сканування (ТКДС) інтракраніального венозного кровотоку з оцінкою швидкісних параметрів у венах Розенталя. ТКДС проводили на апараті Sci med виробництва фірми Medata (Швеція) за методикою В.Г. Лелюк, С.Е. Лелюк (2003). Підвищення усередненої за часом максимальної швидкості кровотоку (ТАМАХ) у венах Розенталя понад 15 см/с розцінювали як прояв внутрішньочерепної гіпертензії та порушення венозної циркуляції.
5. Реєстрація спонтанної пульсації церебральної ділянки ретинальної вени. Здійснювалася візуально методом прямої офтальмоскопії електричним офтальмоскопом ОР-2 у затемненому приміщенні після попереднього розширення зіниці. Про наявність пульсації судили за спонтанною зміною діаметра вени в межах диска зорового нерва.
Нами було обстежено 150 пацієнтів обох статей (53 чоловіки і 97 жінок) віком від 35 до 59 років з діагнозом: хронічна ішемія мозку (дисциркуляторна енцефалопатія 1–2-ї стадії) з лікворно-венозними порушеннями та вираженістю астенії за ШАС 76–97 балів, що відповідало астенії середнього ступеня вираженості.
Усі обстежувані методом простої рандомізації були розподілені на дві групи — основну (75 осіб) і контрольну (75 осіб).
У табл. 1 наведено розподіл пацієнтів за статтю, віком, масою тіла.
Як видно з табл. 1, групи були однорідними за статтю, віком, масою тіла з рівним переважанням у кожній жінок.
Усі пацієнти отримували базисну терапію згідно зі стандартами лікування хворих із хронічною ішемією мозку (дисциркуляторною енцефалопатією), що включає гіпотензивні, гіполіпідемічні засоби, антиагреганти (дози яких були зменшені у зв’язку з можливістю посилення ефекту при сумісному застосуванні з препаратом L-лізину есцинат®), за необхідності — седативні препарати, а також фізіотерапевтичні процедури. Препарати базисної терапії були стабільні (крім антиагрегантів) впродовж 1 міс. до включення в дослідження. Протягом дослідження препарати базисної терапії не мінялися. Групи за базисною терапією були однорідними.
Пацієнти основної групи разом з базисною терапією щодня протягом 10 днів (1 раз на день у першій половині дня) отримували досліджуваний препарат L-лізину есцинат®, 0,1% розчин, по 10 мл внутрішньовенно краплинно, у 50 мл фізіологічного розчину.
Позитивними результатами терапії вважали: усунення симптомів хвороби або зниження симптомів до 1 бала; добру переносимість препарату; відсутність побічних реакцій.
Критеріями ефективності препарату були: нормалізація клініко-неврологічного статусу, показників ТКДС, офтальмоскопії; перехід на більш ніж один рівень вниз за ШАС або зменшення суми балів за ШАС більше ніж на 25 балів наприкінці 10-денного курсу прийому препарату.
Статистичну обробку отриманих даних проводили з використанням методів описової статистики (для кількісних показників — n, середнє арифметичне, медіана, стандартне відхилення, мінімальне і максимальне значення; для якісних показників — частота та частка, %), графічних методів, методів інтервального оцінювання, критеріїв Манна — Вітні або Стьюдента для незалежних вибірок, критеріїв знакових рангів Вілкоксона або критеріїв Стьюдента для пов’язаних вибірок для порівняння значень показників до і після лікування (рівень значущості було взято рівним 0,05), критеріїв Шапіро — Вілка.
Результати та їх обговорення
Для обстежених хворих як основної, так і контрольної групи характерним було виникнення в нічний або ранковий час головного болю з відчуттям важкості в потилиці, з іррадіацією в лобово-очну ділянку, тиском зсередини на очні яблука. З наростанням інтенсивності головний біль ставав розпираючим, набував характеру дифузного, постійного.
Крім цього, пацієнти скаржилися на запаморочення, шум у голові, закладеність у вухах, відчуття «сітки», «завіси», «мушок» перед очима, розлади сну, раннє пробудження від інтенсивного головного болю. Відзначалися зниження пам’яті, швидка стомлюваність, зниження уваги, працездатності. У хворих була помітна пастозність обличчя, повік, більше виражена в ранкові години, набряклість під очима, синюшність губ, зрідка кінчика носа, мочок вух, розширення вен шкіри обличчя, почервоніння або збліднення обличчя. Вираженість ознак у хворих відповідала 2–3 балам. Вогнищевих розладів у неврологічному статусі не було чи вони мали одиничний, розсіяний характер.
Пацієнти обох груп мали помірну астенію за категоріальною ШАС. Пацієнти основної групи у вихідному стані мали рівень астенії за ШАС від 78 до 97 балів (середнє 89,40 ± 4,75 бала), пацієнти контрольної — від 77 до 96 балів (середнє 88,20 ± 5,18 бала).
У всіх пацієнтів за даними ТКДС ТАМАХ у венах Розенталя була понад 15 см/с, що розцінювалося як порушення венозної циркуляції та прояв внутрішньочерепної гіпертензії. Так, пацієнти основної групи мали ТАМАХ у венах Розенталя у вихідному стані від 16 до 23 см/с (середнє 19,57 ± 1,84 см/с), а пацієнти контрольної — від 16,5 до 22,5 см/с (середнє 19,56 ± 1,50 см/с). При офтальмоскопії в усіх пацієнтів не простежувалася пульсація церебральної ділянки ретинальної вени, що також розглядалося на користь лікворно-венозних порушень.
Динаміка вираженості суб’єктивної та об’єктивної симптоматики, ступеня астенії за ШАС, гемодинамічних показників за даними ТКДС, даних офтальмоскопії в процесі 10-денного курсу лікування подана в табл.2–5.
Як видно з табл. 2–5, у всіх обстежених відзначалася позитивна динаміка в процесі 10-денного курсу лікування. Водночас у хворих основної групи з хронічною ішемією мозку встановлена перевищуюча ефективність терапії, що включає препарат L-лізину есцинат® (Корпорація «Артеріум», Україна), лікворно-венозних порушень порівняно зі стандартною терапією щодо зменшення вираженості суб’єктивних скарг, суми балів за ШАС, нормалізації лінійної швидкості кровотоку в базальній вені Розенталя і даних офтальмоскопії.
У всіх хворих основної групи застосування на тлі базисної терапії препарату L-лізину есцинат® сприяло клінічному поліпшенню у вигляді нівелювання головного болю, шуму в голові, ознак венозних порушень (набряклість обличчя, повік, ціаноз шкірних покривів обличчя, набряклість під очима), стабілізації артеріального тиску, значного зменшення вираженості вестибулярних, зорових порушень, нормалізації формули сну, працездатності й неврологічної симптоматики (вираженість ознак не більше від 1 бала). Водночас у контрольній групі динаміка клініко-неврологічної симптоматики була незначною. Вираженість ознак залишалася в межах 2–3 балів. Відмінності між основною та конт–рольною групами за одним з найважливіших напрямків дослідження (зменшення вираженості клініко-неврологічних ознак до кінця 10-денного курсу лікування до 1 бала) були статистично значущі (р < 0,001) і свідчили на користь перевищуючої ефективності терапії із застосуванням препарату L-лізину есцинат®.
Відзначалася статистично значуща динаміка показників астенічної симптоматики ШАС. Сума балів за ШАС статистично значуще зменшувалася наприкінці курсу лікування порівняно з вихідним станом як в основній (р < 0,001), так і в контрольній (р < 0,001) групі, що свідчило про вплив терапії на цей показник в обох групах. Однак зменшення кількості балів за ШАС в основній групі було більш вираженим, ніж у контрольній, що також свідчило на користь перевищуючої ефективності терапії із застосуванням препарату L-лізину есцинат®. Так, середнє значення суми балів за ШАС в основній групі знизилося на 50,07 %: з 89,36 ± 4,77 бала до 44,61 ± 5,83 бала, тоді як у контрольній групі — на 7,31 %: з 88,24 ± 5,17 бала до 81,79 ± 8,99 бала (рис. 1).
/3m.jpg)
Позитивна динаміка відзначалася і за показниками ТКДС. ТАМАХ у венах Розенталя статистично значуще зменшувалася наприкінці 10-денного курсу лікування порівняно з вихідним станом як в основній (р < 0,001), так і в контрольній (р < 0,001) групах. Однак зменшення ТАМАХ у венах Розенталя в основній групі було більш вираженим, ніж у контрольній. Так, середнє значення ТАМАХ у венах Розенталя в основній групі знизилося на 36,21 %: з 19,57 ± 1,84 см/с до 12,48 ± 1,07 см/с, тоді як у контрольній групі — на 3,15 %: з 19,56 ± 1,5 см/с до 18,95 ± 1,47 см/с (рис. 2). Ці дані також свідчать на користь більшої ефективності терапії із застосуванням препарату L-лізину есцинат®.
Після завершення курсу лікування спонтанна пульсація церебральної ділянки ретинальної вени відновлювалася у 94,7 % пацієнтів основної групи та лише у 2,7% пацієнтів контрольної групи, що додатково свідчило про високу ефективність досліджуваного препарату.
Препарат L-лізину есцинат® добре переносився хворими, не впливав на показники периферичної крові, функціональний стан підшлункової залози, печінки, нирок. Вміст гемоглобіну, кількість лейкоцитів, еритроцитів, рівень глюкози, білірубіну, активність АСТ, АЛТ, ШОЕ під впливом лікування препаратом L-лізину есцинат® істотно не змінювалися.
Отже, оцінюючи сумарний лікувальний ефект препарату L-лізину есцинат®, можна вважати його ефективним у комплексному лікуванні лікворно-венозних порушень у хворих із хронічною ішемією мозку.
Висновки
1. У патогенезі цереброваскулярних захворювань значне місце посідають лікворно-венозні порушення, що визначає актуальність терапевтичних впливів, спрямованих на зниження венозних і лікворних складових при хронічній ішемії мозку.
2. Лікарський препарат L-лізину есцинат®, розчин для ін’єкцій, виробництва ПАТ «Галичфарм» Корпорації «Артеріум», ефективний у пацієнтів з лікворно-венозними порушеннями при хронічній ішемії мозку в складі комплексної терапії.
3. Результати клінічних досліджень дозволяють дійти висновку, що застосування протягом 10 днів препарату L-лізину есцинат®, 0,1% розчину, по 10 мл внутрішньовенно, краплинно, у 50 мл фізіологічного розчину разом із базисною терапією веде до статистично значущої позитивної динаміки як за даними клініко-неврологічного статусу, так і за показниками категоріальної ШАС, даними ТКДС і офтальмоскопії.
4. Терапія із застосуванням препарату L-лізину есцинат® (Корпорація «Артеріум», Україна) перевищує за ефективністю стандартну терапію в лікуванні лікворно-венозних порушень у пацієнтів із хронічною ішемією мозку, на користь чого свідчать:
— перехід на більше ніж один рівень вниз за ШАС або зменшення суми балів більше ніж на 25 балів наприкінці 10-денного прийому препарату;
— нормалізація показників ТАМАХ у венах Розенталя;
— вираженість суб’єктивних скарг не більше ніж 1бал;
— відновлення спонтанної пульсації церебральної ділянки ретинальної вени.
5. Препарат L-лізину есцинат® добре переноситься хворими, не впливає на вітальні функції, лабораторні показники, покращує якість життя пацієнтів з лікворно-венозними порушеннями при хронічній ішемії мозку.

/222.jpg)
/1m.jpg)
/16m.jpg)
/2m.jpg)
/3m.jpg)